Pytanie 1
Do ustawienia zębów w biostatycznej metodzie Bielskiego należy użyć zwieraka oraz
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Do ustawienia zębów w biostatycznej metodzie Bielskiego należy użyć zwieraka oraz
Klasa I braków zębowych w klasyfikacji Galasińskiej-Landsbergerowej oznacza braki
W protezie wykonanej z acetalu zęby łączy się z płytą protezy w sposób
W której metodzie ustawiania zębów stosuje się zęby blokowe o powierzchniach żujących ukształtowanych według wycinka kuli o promieniu 12 cm?
Otwór ślepy jest charakterystycznym elementem budowy
Model roboczy do protezy szkieletowej należy wykonać z gipsu klasy
Wybierz kolejność nakładania warstw mas ceramicznych na podbudowę metalową.
Który opis jest prawidłowym rozwinięciem skrótu CAD/CAM?
Przedstawiony na ilustracji zestaw służy do

Do obcinania kanałów odlewniczych podczas obróbki mechanicznej protez szkieletowych służą
Który typ przęsła należy wykonać w moście lanym licowanym górnym, uzupełniającym braki w przednim odcinku uzębienia?
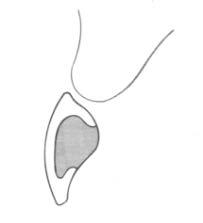
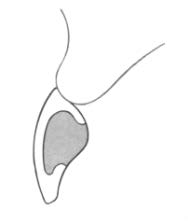
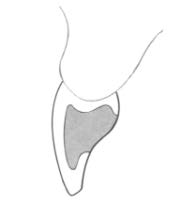
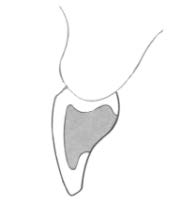
Do analizy przestrzennej zmian w łukach zębowych służą modele
Linia uśmiechu zaznaczona przez lekarza dentystę na powierzchni przedsionkowej wzornika zwarciowego wyznacza technikowi
Podczas powielenia modelu masę agarową należy stopić, a następnie schłodzić do temperatury w zakresie
Indywidualna łyżka wyciskowa wykonywana jest w celu pobrania wycisku czynnościowego do protezy
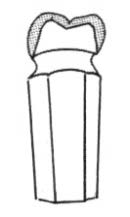
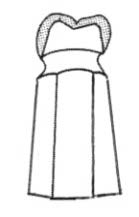
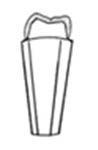
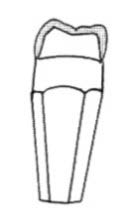
Na którym rysunku przedstawiono pierwszy górny lewy przedtrzonowiec?
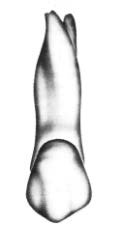
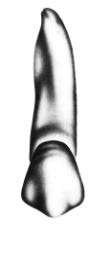
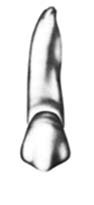
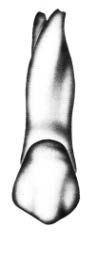
Na którym rysunku przedstawiony jest prawidłowy kształt segmentu modelu dzielonego?
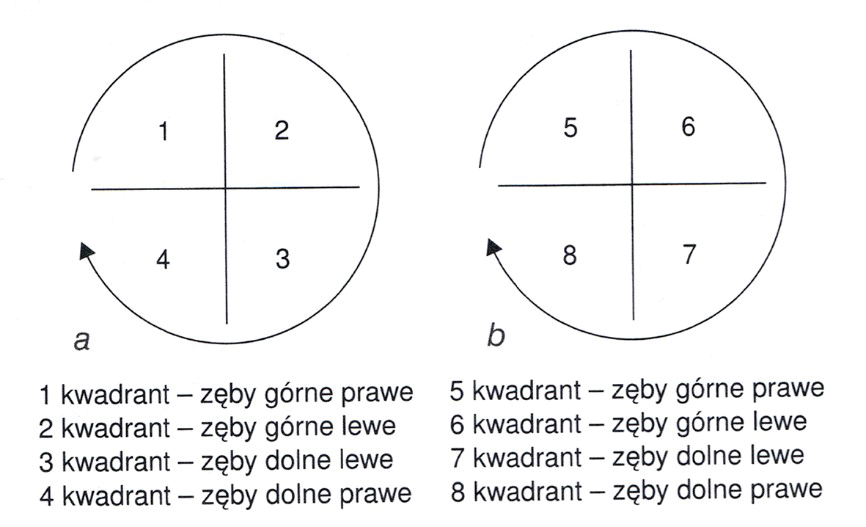
Wskaż system oznaczania zębów przedstawiony na schemacie.
W protezach całkowitych zęby płaskoguzkowe stosuje się do ustawiania metodą
Z jakiego materiału powinien zostać wykonany aparat retencyjny Hawleya?
Które klamry doginane z drutu o średnicy 0,6-0,7 mm można stosować w pojedynczych przestrzeniach międzyzębowych, także w obrębie zębów przednich?
Której masy wyciskowej należy użyć do wykonania wycisków dwuwarstwowych?
Dolną ścianę oczodołu tworzy szczęka i parzysta kość
Proces silanizacji przeprowadza się podczas wykonywania
Do likwidacji diastemy stosuje się sprężynę
Guzek Carabellego występuje na koronie zęba
W której metodzie punktami orientacyjnymi dla poprawnego ustawienia zębów przednich są fałdy podniebienne i brodawka przysieczna?
Modele diagnostyczne w ortodoncji służą między innymi do
Charakterystyczną właściwością wosku odlewego do frezowania jest jego
Która klasa oraz klasyfikacja dotyczy uzębienia mlecznego i oznacza sytuację, kiedy linia za drugimi zębami trzonowymi mlecznymi jest prosta?
Materiałem pomocniczym, używanym do puszkowania zamkniętego metodą wlewową, jest agar lub
W którym miejscu na podbudowie metalowej należy nałożyć ceramiczną masę Margin?
Sprężynę typu omega stosuje się do
Który materiał należy zastosować do wykonania łyżki indywidualnej metodą formowania wgłębnego?
Szynę Michigan stosuje się w celu
Powierzchnia wargowa korony przypomina trapez. Jest ona nieregularnie wypukła. Jej największa wypukłość znajduje się w części przyszyjkowej, a punkt styczny przyśrodkowy znajduje się w odległości 1/5 od brzegu siecznego. Na powierzchni tej widoczne są dwie płytkie bruzdy, które biegną od brzegu siecznego w kierunku szyjki i w miarę oddalania się od tego brzegu zanikają. Przedstawiony opis charakteryzuje ząb sieczny
Łączenie dwóch metali za pomocą stopu pośredniego o niższej temperaturze topnienia to
Metody sypania akrylu nie stosuje się do wykonania aparatu
W klasyfikacji Galasińskiej-Landsbergerowej, II klasa oznacza braki
Podczas której czynności występują wolne (niezwarciowe) ruchy żuchwy?