Pytanie 1
Wskaźniki, które pokazują, czy urządzenie było wystawione na działanie temperatury 93°C przez 10 minut, są wykorzystywane w procesie
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Wskaźniki, które pokazują, czy urządzenie było wystawione na działanie temperatury 93°C przez 10 minut, są wykorzystywane w procesie
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Całkowita szerokość zgrzewu opakowań niecelulozowych nie powinna wynosić
Preparat dezynfekujący, który neutralizuje Candida albicans, powinien działać na
Pracownikom Centralnej Sterylizatorni, którzy nie mają odporności oraz mają niski poziom przeciwciał anty-HBs, zaleca się wykonanie szczepienia chroniącego przed zakażeniem
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
W ciągu miesiąca wykorzystywane są dwa opakowania preparatu do usuwania kleju z narzędzi o pojemności 100 ml każde. Koszt jednego ml preparatu wynosi 0,5 zł. Ile wyniesie roczne wydatki na preparat do usuwania kleju?
Aby uzyskać 1 litr roztworu o stężeniu 3%, ile należy odmierzyć
Do przeprowadzania sterylizacji plazmowej materiał powinien być umieszczony w rękaw.
Jakiego rodzaju są chemiczne wskaźniki emulacyjne, które stosuje się do monitorowania procesów sterylizacji?
Jakie są różnice pomiędzy papierem krepowanym a włókniną sterylizacyjną?
Jaką ilość mililitrów środka czyszczącego zużywa się w ciągu miesiąca, jeśli na jeden cykl mycia myjnia-dezynfektor potrzebuje 30 mililitrów tego preparatu, a w trakcie miesiąca realizowane są 150 procesy?
Na wózku do mycia i dezynfekcji narzędzi chirurgicznych w chirurgii małoinwazyjnej powinno się umieścić
Dla jakich materiałów stosuje się sterylizację za pomocą pary wodnej?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Narzędzie chirurgiczne do wielokrotnego użytku z korozją naprężeniową powinno
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Jakie stężenie uzyskamy po połączeniu 75 ml koncentratu środka dezynfekcyjnego z 4 925 ml wody?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Stan filtra w dnie komory myjni-dezynfektora powinien być sprawdzany przynajmniej raz
Fartuchy operacyjne są pakowane w zestawy po 6 sztuk do kontenerów o objętości 1STE, a następnie poddawane procesowi sterylizacji w urządzeniu o pojemności 4STE, zawsze przy pełnym załadunku. Ile cykli będzie potrzebnych do sterylizacji 480 fartuchów?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
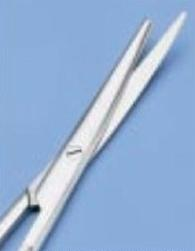
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
Wartość A0=60 jest uznawana za wartość minimalną w procesie dezynfekcji
Preparat dezynfekujący, który neutralizuje Staphylococcus aureus (MRSA) powinien mieć skuteczność wobec
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Przedstawione na ilustracji naboje z czynnikiem sterylizującym H2O2 (Sterrad® Booster), przyłączane do narzędzi i sprzętu medycznego z długim i wąskim światłem, mają zastosowanie w procesie sterylizacji

W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Czy opakowania papierowo-foliowe mogą być wykorzystywane do procesu sterylizacji?
Czy sterylizacja niskotemperaturowa z użyciem nadtlenku wodoru jest niewłaściwa dla
Zalecaną metodą dezynfekcji sprzętu wykonanego z silikonu jest dezynfekcja
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Test szczelności bronchofiberoskopu manualnie powinien być przeprowadzony
Okres przechowywania instrumentów po użyciu na sucho, bez wcześniejszej obróbki, powinien być ograniczony do
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
W jakiej temperaturze i przez ile minut powinien być utrzymany proces sterylizacji w autoklawie, aby uznać go za skuteczny?
Dlaczego ważne jest dokładne suszenie narzędzi po procesie mycia?