Pytanie 1
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
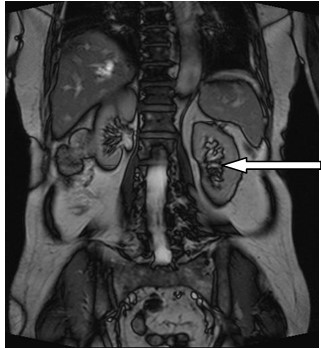
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
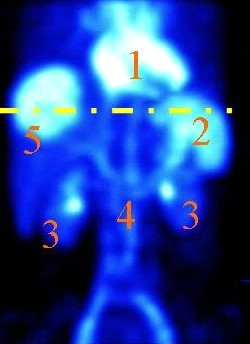
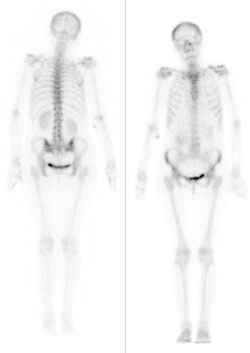
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
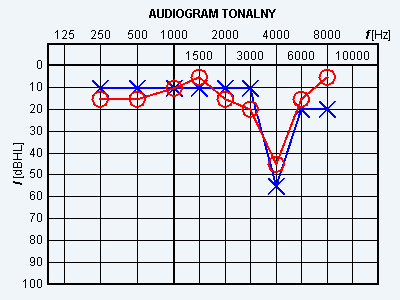
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
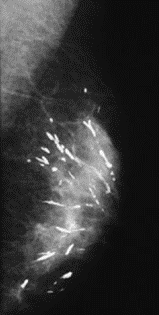
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
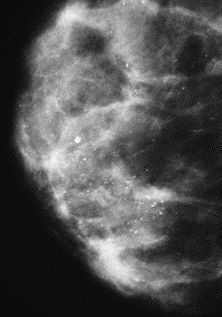
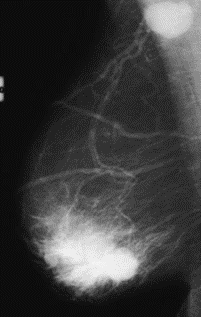
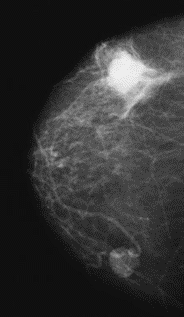
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Pielografia to badanie układu
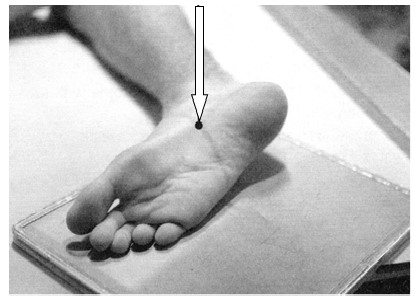
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
W ultrasonografii występuje zależność:
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
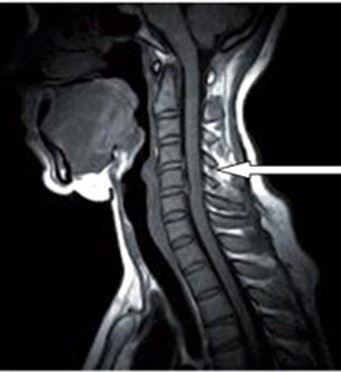
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
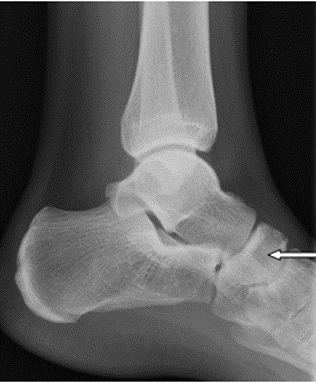
Na zamieszczonym radiogramie strzałką oznaczono kość
W pozytonowej emisyjnej tomografii komputerowej PET radioznacznik podawany jest pacjentowi najczęściej
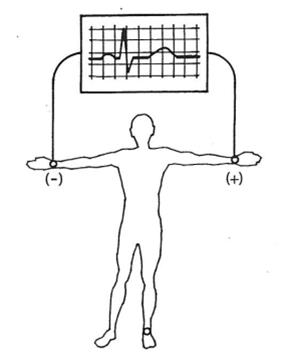
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Na obrazie uwidoczniono
Który radioizotop jest emiterem promieniowania alfa?
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
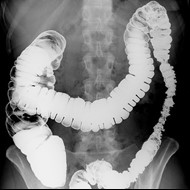
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
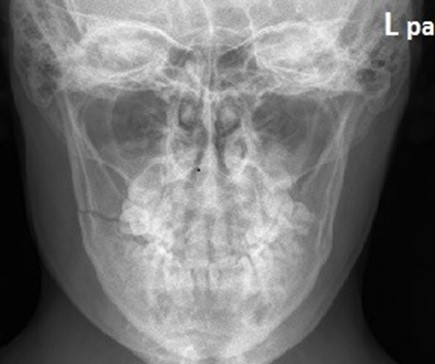
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
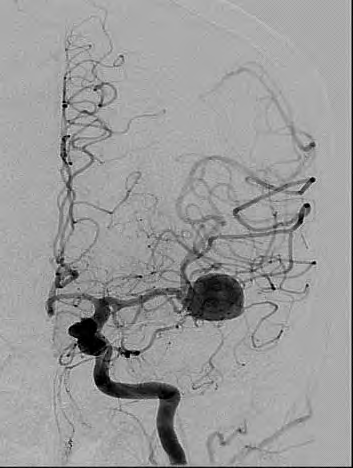
Którą patologię uwidoczniono w badaniu angiograficznym?
Rytm alfa i beta rejestruje się podczas badania
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Pielografia zstępująca umożliwia diagnostykę
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy