Pytanie 1
Druciane pętle przedsionkowe są charakterystyczne dla aparatu
Wynik: 23/40 punktów (57,5%)
Wymagane minimum: 20 punktów (50%)
Druciane pętle przedsionkowe są charakterystyczne dla aparatu
Aparat retencyjny wykonany technologią termoformowania wykonuje się z gotowej płytki
Podczas wykonywania protezy szkieletowej model gipsowy powiela się masą ogniotrwałą w celu
Zmniejszenie zachodzenia mlecznych siekaczy górnych na dolne (zgryz zbliżony do prostego), obserwuje się jako prawidłowość rozwojową w zgryzie prawidłowo rozwijającego się dziecka
W protezach całkowitych zęby płaskoguzkowe stosuje się do ustawiania metodą
Płytka Schwarza należy do aparatów
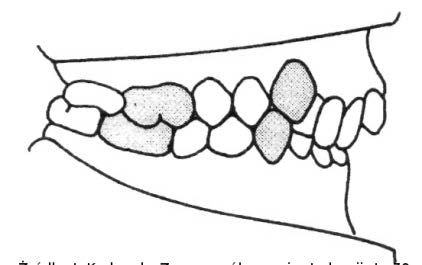
Którą wadę zgryzu przedstawia rysunek?
Obcinanie podstaw modeli ortodontycznych należy rozpocząć od obcięcia
Podwyższenie wysokości zwarcia podczas modelowania powierzchni żującej korony protetycznej może spowodować
Celem zachowania stabilności uzupełnienia protetyczne wykonane ze stopów tytanu powinny być pogrubione o 30-50% ze względu na jego
Która cecha nie jest charakterystyczna dla dziecięcych protez częściowych?
Która czynność jest parafunkcją?
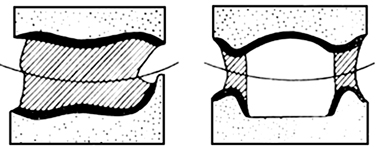
Do której metody ustawiania zębów w protezach całkowitych są wykorzystywane przedstawione na rysunku wzorniki zwarciowe?
W protezie całkowitej overdenture, matryca umocowana jest
Model roboczy do protezy częściowej osiadającej należy wykonać z gipsu klasy
Indywidualna łyżka wyciskowa wykonywana jest w celu pobrania wycisku czynnościowego do protezy
W najczęściej spotykanych odmianach, zęby trzonowe górne posiadają
Przed lutowaniem elementy metalowe łączy się woskiem
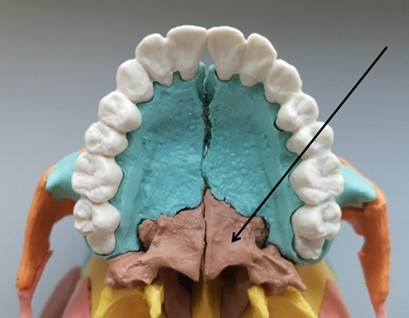
Na ilustracji przedstawiającej model szczęki strzałką wskazano
Do obcinania kanałów odlewniczych podczas obróbki mechanicznej protez szkieletowych służą
Obturator protetyczny zastosowany u pacjenta z rozszczepem podniebienia nie wpływa na
Naprawę uszkodzonego aparatu ortodontycznego należy wykonać na
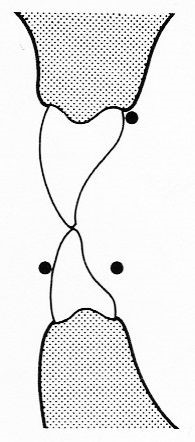
Rysunek przedstawia rzut zębów przednich. Kropkami zaznaczono położenie łuku wargowego i językowego w aparacie Klammt'a. Do leczenia której wady zgryzu stosuje się przedstawione położenie łuków w tym aparacie?
Jednym z etapów wykonania protezy szkieletowej jest zamiana wosku na akryl. Stosując metodę „na zimno” przy użyciu mas szybko polimeryzujących, należy
Uszczelnienie brzeżne w modelowanych podbudowach uzupełnień stałych wykonuje się z wosku
Do wykonania klamry Adama na ząb przedtrzonowy należy użyć drutu
Do likwidacji diastemy stosuje się sprężynę
Na etapie przygotowania do powielenia modelu roboczego pod protezę szkieletową należy pokryć woskiem kalibrowanym bezzębne odcinki wyrostka zębodołowego w celu
Przyczyną powstania diastemy prawdziwej może być
Dysfunkcją narządu żucia jest
Koronę akrylanową stosuje się jako uzupełnienie
W aparacie ortodontycznym w celu przesunięcia zęba wzdłuż wyrostka zębodołowego, należy wykonać sprężynę
Który rysunek przedstawia prawidłowe ułożenie głowy żuchwy?
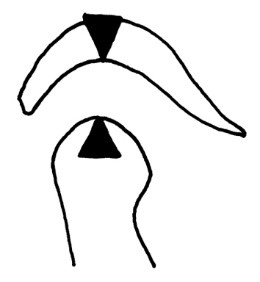
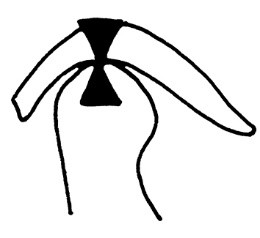
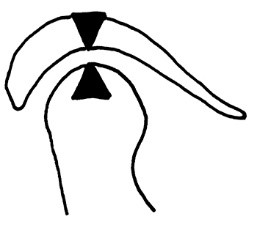
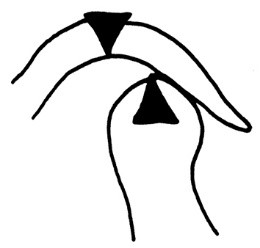
Akrylowa szyna Webera jest stosowana do
Który mięsień jest odpowiedzialny za unoszenie żuchwy?
Śruba Wejsego jest charakterystyczna dla aparatu
Condylator oraz zęby typu Condyloform są charakterystyczne dla metody ustawiania zębów według
Pojawienie się szpar rozrostowych między siekaczami jest charakterystyczne dla
Ile zębów trzonowych występuje w pełnym uzębieniu mlecznym?
Które stopy, stosowane w technice dentystycznej, znane są pod nazwą stellitów?