Pytanie 1
W dokumentacji skanera zapisano „rozdzielczość optyczna 600 x 600 [dpi]”. Skrót dpi określa liczbę punktów
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
W dokumentacji skanera zapisano „rozdzielczość optyczna 600 x 600 [dpi]”. Skrót dpi określa liczbę punktów
Prezentacja A, B, M jest charakterystyczna dla badania
W dokumencie urządzenia elektroniki medycznej podano następujące informacje:
Interfejs obrazu DICOM • Maksymalna szybkość przesyłania wg standardu Ethernet: 100 Mb/s. • Szybkość przesyłania obrazów: 2 MB/s. Interfejs RIS/CIS zgodny z DICOM • Maksymalna szybkość przesyłania wg standardu Ethernet: 100 Mb/s. |
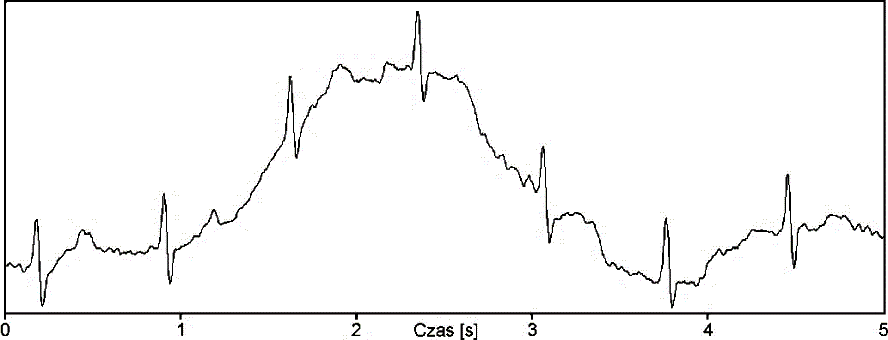
Z elektrokardiogramu wynika, że rytm serca rejestrowany i wskazywany przez elektrokardiograf wynosi
Którą metodę montażu należy zastosować w celu zakończenia przewodu zasilającego końcówkami przedstawionymi na fotografii?

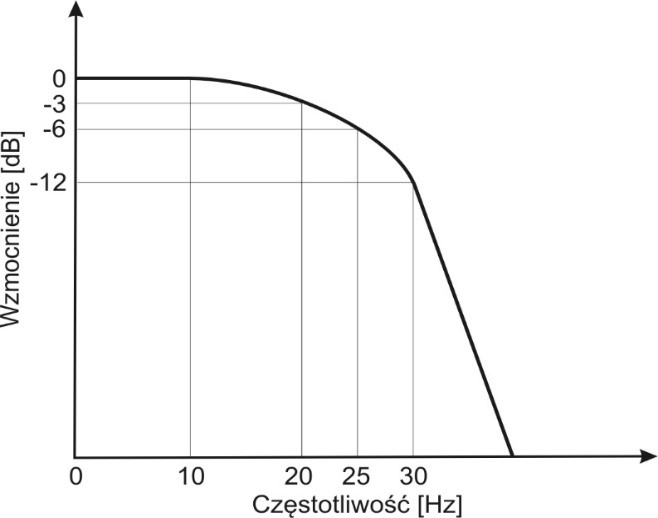
W urządzeniu medycznym wyznaczono charakterystykę filtru jak na rysunku. Jest to filtr
Który endoskop pozwala na badanie wnętrza tchawicy i oskrzeli?
Symbole: 1U, 2U, 3U stosowane do oznaczenia modułów w szafach typu rack określają
Które ustawienie należy wybrać na multimetrze w celu pomiaru napięcia 12 V w obwodzie prądu stałego?
Struktura anatomiczna człowieka, która jest nazywana krytyczną ze względu na szczególną wrażliwość na zewnętrzne promieniowanie jonizujące, to
Wysłanie obrazów z urządzenia diagnostycznego do serwera PACS odbywa się zgodnie ze standardem
Pod wpływem bodźca świetlnego, dźwiękowego lub czuciowego mózg generuje elektryczne potencjały wywołane rejestrowane przez
Do badania przewodnictwa powietrznego i kostnego służy
Stężenie którego gazu z wydychanego powietrza prezentuje kapnogram?
Aby system komputerowy współpracujący z ultrasonografem mógł nagrywać na jednej płycie DVD dane z kolejnych, wykonywanych na bieżąco badań, musi być wyposażony w nagrywanie
Materiałem eksploatacyjnym w drukarce laserowej jest
W dokumentacji elektrokardiografu znajduje się informacja o wyposażeniu aparatu w filtry cyfrowe 50 Hz, 35 Hz i filtr antydriftowy. Które zakłócenia eliminuje z sygnału EKG filtr 50 Hz?
Który rodzaj promieniowania jonizującego jest całkowicie pochłaniany przez naskórek, nie docierając do głębszych warstw tkanek?
Zabieg diametrii krótkofalowej powoduje
Zapis w dokumentacji technicznej elektrokardiografu określający V1, V2, …V6 dotyczy odprowadzeń
Jak nazywa się terapia stosowana w przypadku niewydolności nerek, polegająca na oczyszczaniu krwi ze zbędnych składników przemiany materii?
Który podzespół komputerowy posiada obudowę o zamieszczonej specyfikacji?
| Specyfikacja obudowy | |
|---|---|
| Obsługiwane gniazda | LGA775 |
| TCASE | 71,4°C |
| Wymiary obudowy | 37,5 mm x 37,5 mm |
| Rozmiar płytki półprzewodnikowej | 214 mm² |
| Liczba tranzystorów płytki półprzewodnikowej | 820 milion |
| Dostępne opcje obniżonej zawartości halogenków | Patrz MDDS |
Membrana półprzepuszczalna jest podstawowym elementem
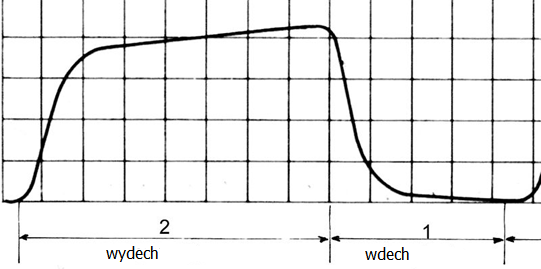
Do pomiaru objętości i pojemności płuc w różnych fazach cyklu oddechowego służy
Technologia OLED znajduje zastosowanie w
Narzędzie przedstawione na rysunku służy do

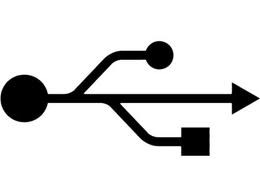
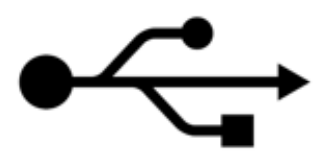
Urządzenie, które w specyfikacji technicznej posiada zapis: „Urządzenie współpracuje z komputerem klasy PC poprzez złącze USB”, należy podłączyć do złącza oznaczonego piktogramem


W tabeli przedstawiono fragment dokumentacji testera
| Zakres | ±500 mm Hg 20 °C |
| Dokładność | ±1% odczytu + 0.5 mm Hg) |
| Zakres | 80, 94 bpm (synch. z EKG) |
| Dokładność sygnału | ±1% |
| Inwazyjne: | |
| Statyczne ciśnienie | -10, -5, 0, 20, 40, 50, 60, 80, 100, 150, 160, 200, 240, 250, 300, 320, 400 mm Hg |
| Dokładność | ±(1% zakresu ±1mm Hg) or ±(2% nastawy + 2mm Hg) |
| Impedancja | 300 Ohm (±10% dokładności) |
| Czułość | 5 do 40 μV/V/mm Hg |
Jaki wpływ na organizm ludzki ma promieniowanie podczerwone IR?
Fale mózgowe alfa, beta, gamma, delta i theta są rejestrowane w
Urządzenie przedstawione na rysunku jest przeznaczone do

Podstawowym elementem sztucznej nerki jest pompa do przetłaczania krwi, zwana
Zasilacz, który podczas normalnej pracy zasila urządzenie, jednocześnie ładując akumulator, a podczas awarii zasilania sieciowego zasila urządzenie z akumulatora, oznaczany jest skrótem
Przepływ przez organizm człowieka prądów o wysokiej częstotliwości, mających zastosowanie w elektrochirurgii, może powodować
Sterowniki klawiatury, magistral i przerwań są elementami
Urządzenie, którego dotyczy fragment podanej specyfikacji, jest przystosowane do
| ■ Architektura sieci LAN: | Wireless IEEE 802.11ac, Wireless IEEE 802.11a, Wireless IEEE 802.11b, Wireless IEEE 802.11g, Wireless IEEE 802.11n |
| ■ Dodatkowe informacje: | PoE, RJ-45 Serial |
| ■ Typ urządzenia: | Bezprzewodowy kontroler |
| ■ Typ złącza anteny zewnętrznej: | 3x3 MIMO |
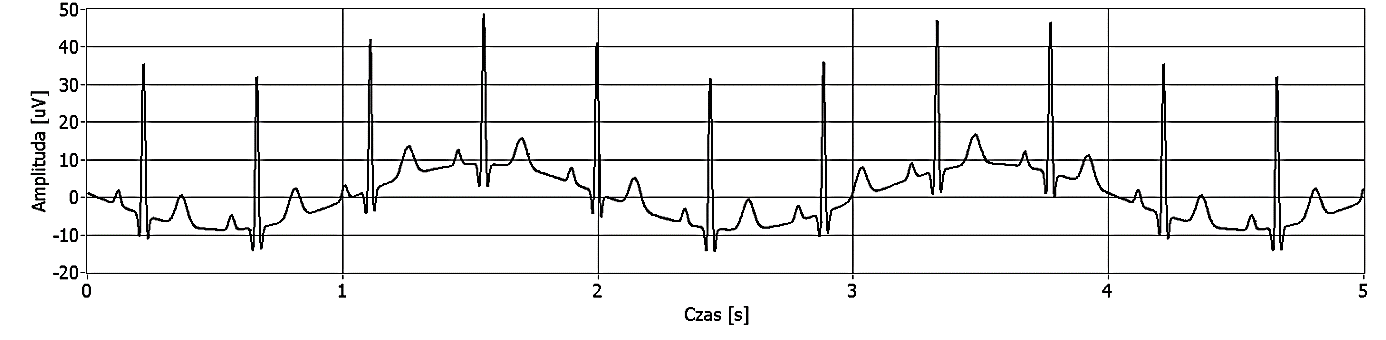
Podczas testowania elektrokardiografu otrzymano przedstawiony przebieg. Na jego podstawie stwierdzono, że nieprawidłowo działa filtr zakłóceń
Urządzenie do rejestracji bioelektrycznych potencjałów mięśniowych to
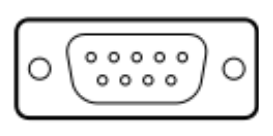
Zgodnie z przedstawionym opisem, gniazdo interfejsu służące do podłączenia audiometru ze stanowiskiem komputerowym przedstawione jest na rysunku
| Opis: |
| − 125 Hz ÷ 8.000 Hz − -10 dB do 120 dB HL na wyjściu − połączenie z komputerem PC – interfejs RS232 − połączenie z drukarką laserową − połączenie z drukarką atramentową |
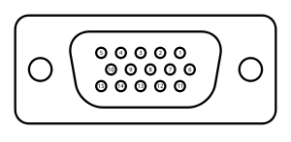
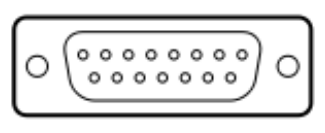
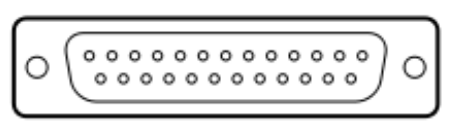
Moduł EKG do badań wysiłkowych został wyposażony w interfejs Bluetooth w celu przesyłania wyników badań. Aby połączyć moduł z stanowiskiem komputerowym, należy wybrać interfejs oznaczony symbolem