Pytanie 1
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
W aparatach słuchowych z kompresją AGC, przy zwiększaniu wzmocnienia, punkt na charakterystyce wejściowo-wyjściowej aparatu, dla którego występuje próg kompresji, przesuwa się
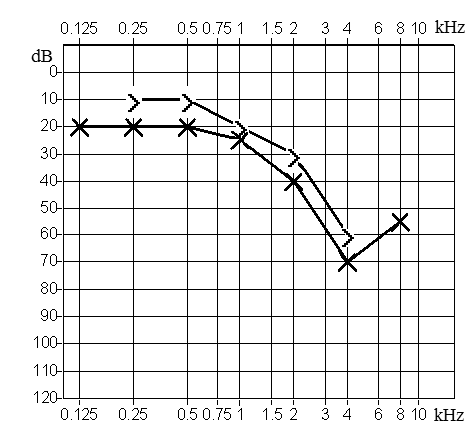
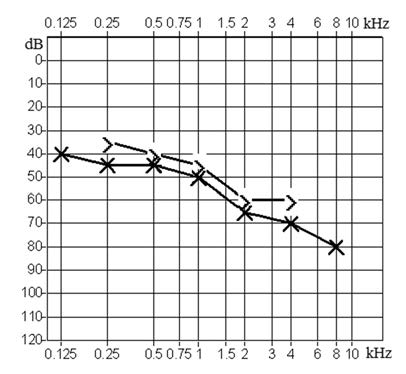
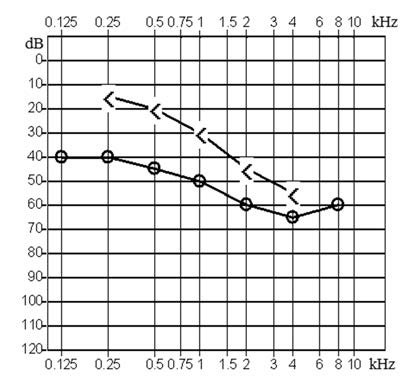
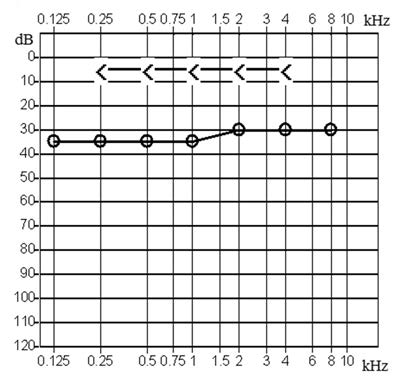
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Ile ścian ma jama bębenkowa?
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Pierwszym elementem treningu słuchowego jest
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
W celu wyeliminowania prawdopodobieństwa powstawania sprzężenia zwrotnego w aparacie słuchowym należy zastosować wkładkę
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
Sprawność stosowanego w aparatach słuchowych wzmacniacza klasy D wynosi najczęściej
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Cyfrowym układem zapobiegania sprzężeniom jest układ
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
W przypadku dzieci do 4 roku życia, należy zastosować wkładki uszne
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może wymienić
Co jest umowną granicą ucha zewnętrznego?
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
Aby zastosować system wspomagający słyszenie FM, aparat słuchowy musi mieć
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Właściwą metodą badania słuchu u niemowląt jest
Charakterystyka OSPL90 przedstawia
Do punktu protetycznego zgłosił się myśliwy, który chciałby chronić swój słuch w trakcie polowań. Najlepszym rozwiązaniem w tej sytuacji będzie zaproponowanie mu
W procedurze dopasowania aparatów słuchowych u dzieci protetyk ma za zadanie
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Która nowoczesna technologia komputerowego projektowania jest wykorzystywana przy produkcji obudów aparatów słuchowych wewnątrzusznych?
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Metoda doboru aparatu słuchowego WHS bazuje na
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
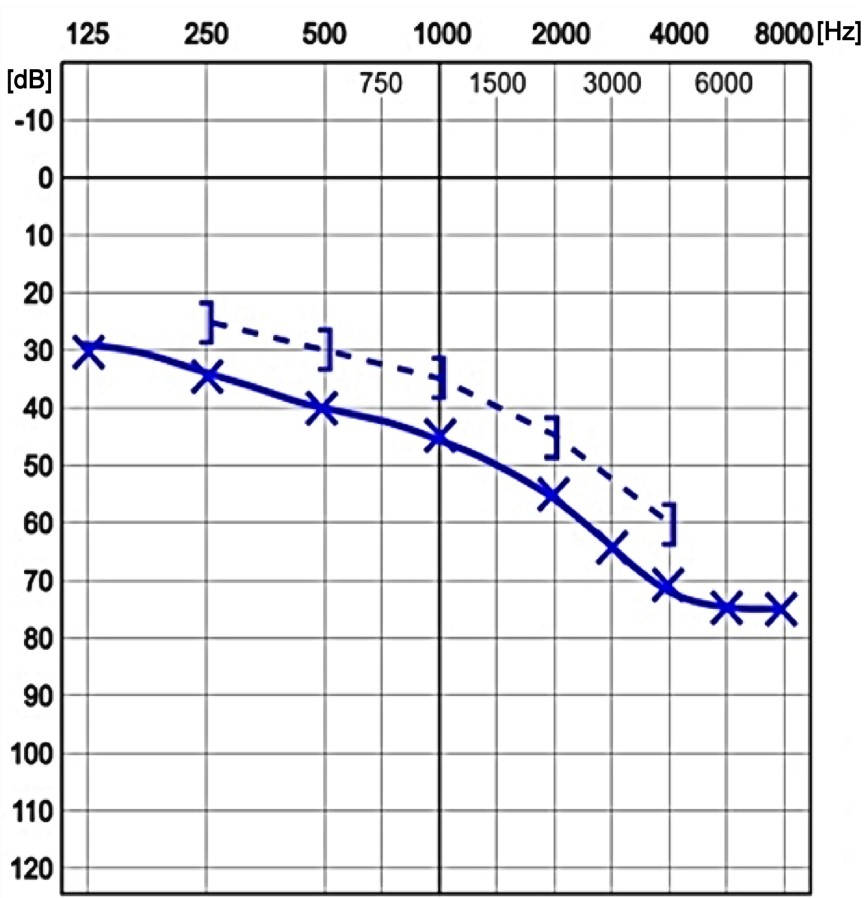
Przedstawiony audiogram wskazuje na niedosłuch typu