Pytanie 1
Medyczny produkt stworzony z biomateriałów i wprowadzany do wnętrza ciała, to
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Medyczny produkt stworzony z biomateriałów i wprowadzany do wnętrza ciała, to
Preparat dezynfekcyjny przeznaczony do dezynfekcji na średnim poziomie, który ma działanie na wegetatywne formy wszystkich rodzajów bakterii (w tym prątków), wszystkie wirusy (zarówno osłonkowe, jak i bezosłonkowe) oraz grzyby, nosi oznaczenie
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Gdy zauważysz korozję wżerową na narzędziu, powinieneś je
Jakie zasady należy obserwować podczas manualnej dezynfekcji narzędzi?
Ile pojemników o objętości 1 jednostki wsadu będzie wysterylizowanych w sterylizatorze o pojemności 54 litrów w czasie 2 cykli?
Na ilustracjach przedstawiono
Związek chemiczny stosowany w procesie sterylizacji, wykazujący działanie rakotwórcze, mutagenne, toksyczne oraz drażniące to
Na jakość zgrzewu wpływ mają
Aby stworzyć nieprzepuszczalny system bariery sterylnej z materiału Tyvek-folia, konieczne jest
Jaką ilość koncentratu środka dezynfekcyjnego oraz wody trzeba zastosować, aby przygotować 2 litry roztworu roboczego preparatu dezynfekcyjnego o stężeniu 4%?
Termin "mały sterylizator parowy" odnosi się do urządzenia o pojemności komory
Preparat używany do higienicznej dezynfekcji rąk to,
Wartości parametrów dezynfekcji termicznej w myjniach-dezynfektorach przeznaczonych do narzędzi chirurgicznych wynoszą
Zgodnie z obowiązującymi wytycznymi, etykieta umieszczona na pojemniku z narzędziami zanurzonymi w środku dezynfekcyjnym powinna zawierać
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
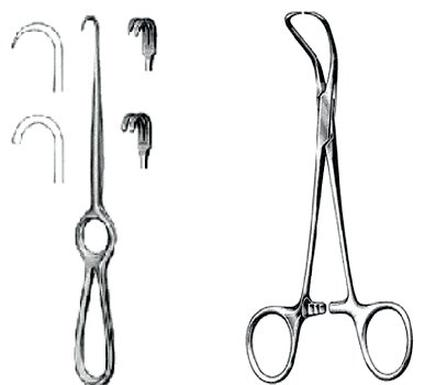
Wyrób medyczny przedstawiony na zdjęciu, stosowany w stomatologii, to

Ile wskazników biologicznych będzie użytych do nadzoru nad procesami sterylizacji z implantami przez 5 dni, jeśli każdego dnia przeprowadza się trzy takie procesy, a każdy z nich kontrolowany jest za pomocą dwóch wskaźników?
Na proces ręcznej dezynfekcji wpływają
Który z poniższych opisów przedstawia właściwe zasady postępowania z narzędziami?
Jakie są koszty użycia środka czyszczącego dla 4 cykli mycia maszynowego, jeśli myjnia dezynfektor wykorzystuje 10 litrów wody podczas jednego cyklu, a środek jest dozowany w ilości 25 ml na każdy litr wody, przy czym cena 25 ml środka myjącego wynosi 1,20 zł?
Ile arkuszy krepowanego papieru w kolorze białym i zielonym jest potrzebnych do zapakowania 15 zestawów narzędziowych?
Przedstawione na ilustracji naboje z czynnikiem sterylizującym H2O2 (Sterrad® Booster), przyłączane do narzędzi i sprzętu medycznego z długim i wąskim światłem, mają zastosowanie w procesie sterylizacji

Jakie są parametry dezynfekcji mechaniczno-termicznej?
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Jakie zastosowanie ma sterylizacja niskotemperaturowa przy użyciu nadtlenku wodoru?
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
W pomieszczeniu, w którym obsługiwane są sterylizatory na tlenek etylenu, czujniki gazu powinny być umieszczone w pobliżu
Procedura maszynowej dezynfekcji obejmująca etapy: wstępne płukanie, mycie z zastosowaniem środka myjącego o neutralnym pH, dwa pośrednie płukania, a następnie dezynfekcja termiczna w temperaturze 90°C przez 5 minut, gwarantuje inaktywację i eliminację
Jaką minimalną odległość powinny zachować materiały sterylne ustawione bezpośrednio na regałach oraz półkach od podłogi?
Dezynfekcję narzędzi przy użyciu maszyn należy realizować
Celem nawilżania instrumentów jest
W trakcie dezynfekcji chemiczno-termicznej w myjni-dezynfektorze wykorzystuje się 20 ml środka dezynfekcyjnego na 1 litr wody. W fazie dezynfekcji używane jest 6 litrów wody. Ile środka dezynfekcyjnego jest potrzebne w trakcie 50 cykli?
Naboje do sterylizacji przy użyciu tlenku etylenu, w czystej formie bez domieszek innych gazów, mają zawartość
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Materiały po przeprowadzonej sterylizacji można umieszczać na otwartym regale?
Nawilżenie narzędzi chirurgicznych stosuje się w celu
Czym jest opakowanie do wielokrotnego wykorzystania?
Jaką ilość koncentratu środka czyszczącego trzeba zastosować, aby uzyskać 17 litrów 2% roztworu do czyszczenia ultradźwiękowego?