Pytanie 1
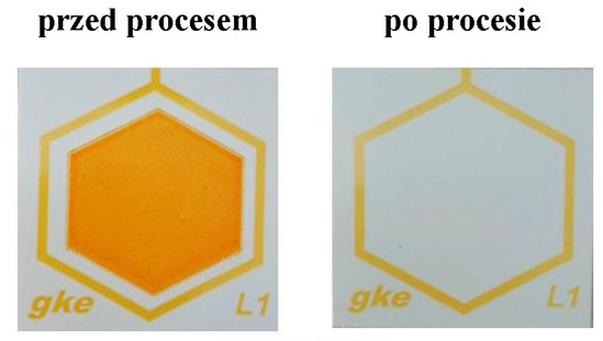
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Wynik: 28/40 punktów (70,0%)
Wymagane minimum: 20 punktów (50%)
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność

Test Bowie-Dick'a przeprowadza się
Jakie substancje czynne są wykorzystywane do dezynfekcji na wysokim poziomie?
Do jakiej kategorii testów chemicznych klasyfikowane są wskaźniki emulacyjne?
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Jaką metodą można przeprowadzać sterylizację wyrobów medycznych wrażliwych na temperaturę ≥ 37°C?
Sprzęt, który znajduje się w strefie niskiego ryzyka zakażenia, ma kontakt
Środek używany do dezynfekcji powierzchni zarażonych grzybami powinien posiadać właściwości biobójcze wobec mikroorganizmu
Kto w sterylizatorni określa termin ważności dla sprzętu sterylnego?
Czynnikiem stosowanym do sterylizacji, który wykazuje dużą zdolność przenikania przez materiały takie jak tworzywa sztuczne, guma, metal i szkło, niezależnie od ich wymiarów oraz formy, jest
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
W trakcie realizacji procedury higienicznego mycia dłoni, ręce powinny być namoczone wodą
Jakie właściwości ma papier stosowany w sterylizacji?
Jako środek osobistej ochrony wymagany podczas wykonywania prac z tlenkiem etylenu wykorzystuje się rękawice
Związki powierzchniowo aktywne, które znajdują się w preparatach do mycia, cechują się właściwościami
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju
Endoskop, który nie wymaga przeprowadzenia testu na szczelność, to
Do zasilania myjni dezynfektorów oraz wytwornic pary konieczne jest użycie wody
Przedstawiony na ilustracji test z naniesioną substancją wskaźnikową kompatybilną ze składem krwi ludzkiej, umieszczony w plastikowej obudowie, jest testem przeznaczonym do kontroli

Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Nowe narzędzie wykonane ze stali nierdzewnej powinno zostać poddane procesowi
Specjalne wcięcia na powierzchni narzędzi atraumatycznych
Ile pakietów testowych Bowie-Dick zostanie wykorzystanych w trzech działających sterylizatorach w ciągu 365 dni?
W zestawie ze sprzętem medycznym sterylizowanym ETO powinien być zawarty test klasy
Jednostajna zmiana koloru odczynnika na arkuszu Bowie-Dick'a wskazuje na właściwą penetrację pary wodnej oraz
Zgrzew można uznać za prawidłowy, jeśli
Jakie wskaźniki są używane do kontroli procesów sterylizacji?
Na ilustracjach przedstawiono
Jakie stężenie ma 8 litrów przygotowanego roztworu, jeśli użyto 40 ml koncentratu środka chemicznego do jego wytworzenia?
Każdy proces sterylizacji przy użyciu pary wodnej powinien być monitorowany za pomocą wskaźników biologicznych, gdy sterylizuje się
Przedstawione na ilustracji plomby do kontenerów można zastosować

Jakie jest zadanie testowania szczelności w autoklawie?
Całkowita szerokość zgrzewu opakowań niecelulozowych nie powinna wynosić
Które z poniższych mikroorganizmów charakteryzują się najwyższą odpornością na chemiczne środki dezynfekcyjne?
Jakie są temperatura oraz minimalny czas sterylizacji termostabilnego sprzętu medycznego?
Temperatura 130°C stanowi warunek zgrzewania rękawa
Minimalna wysokość, na jakiej powinny być składowane materiały sterylne na regałach i półkach w odniesieniu do podłogi, nie może być mniejsza niż
W przypadku stwierdzenia rozbieżności w ilości narzędzi w zestawie do operacji brzusznych, co należy zrobić?
Przed pierwszym użyciem nowe narzędzia chirurgiczne muszą być poddane
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry: