Pytanie 1
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Wynik: 0/40 punktów (0,0%)
Wymagane minimum: 20 punktów (50%)
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Brak odpowiedzi na to pytanie.
Właściwy rodzaj aparatu słuchowego zalecanego dla dzieci do 4 roku życia to aparat typu
Brak odpowiedzi na to pytanie.
Które z wymienionych narzędzi nie jest stosowane w ocenie efektywności dopasowania aparatów słuchowych?
Brak odpowiedzi na to pytanie.
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Brak odpowiedzi na to pytanie.
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
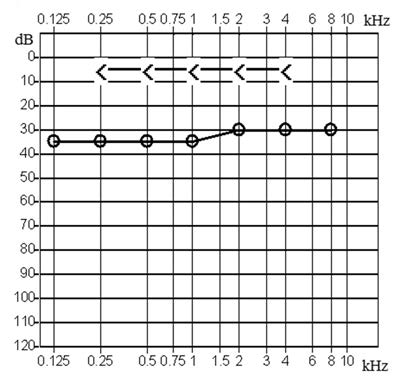
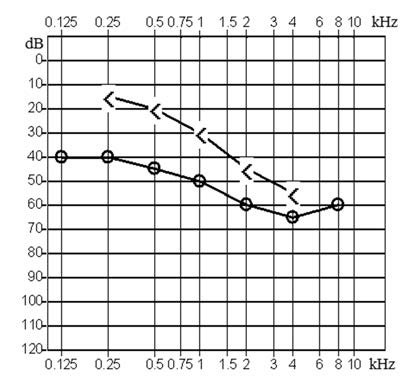
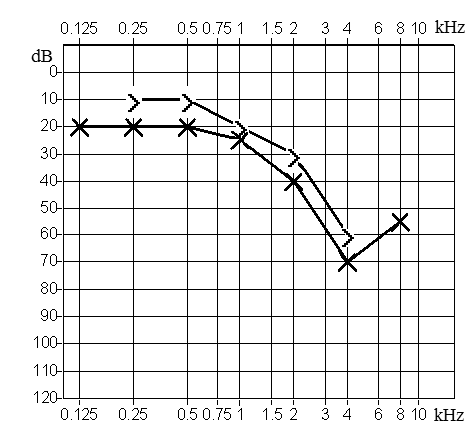
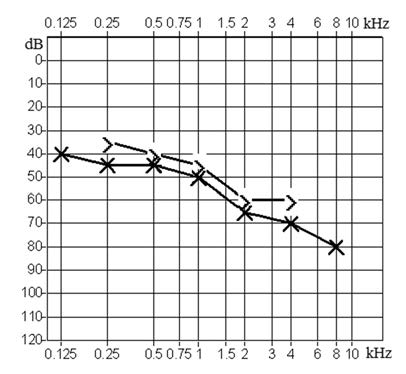
Brak odpowiedzi na to pytanie.
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Brak odpowiedzi na to pytanie.
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
Brak odpowiedzi na to pytanie.
Cyfrowym układem zapobiegania sprzężeniom jest układ
Brak odpowiedzi na to pytanie.
Środkiem indywidualnej ochrony przed hałasem są
Brak odpowiedzi na to pytanie.
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Brak odpowiedzi na to pytanie.
Osoby z upośledzeniem słuchu
Brak odpowiedzi na to pytanie.
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Brak odpowiedzi na to pytanie.
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Brak odpowiedzi na to pytanie.
Anamnezę przeprowadza się w celu
Brak odpowiedzi na to pytanie.
W celu uzyskania prawidłowego odlewu z ucha należy zwrócić uwagę, aby masa otoplastyczna wypełniała
Brak odpowiedzi na to pytanie.
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Brak odpowiedzi na to pytanie.
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Brak odpowiedzi na to pytanie.
Który zapis tympanogramu jest charakterystyczny dla wysiękowego zapalenia ucha środkowego?
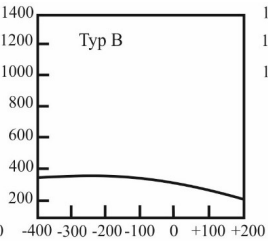
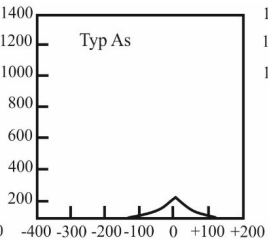
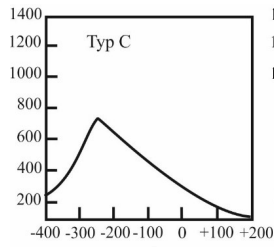
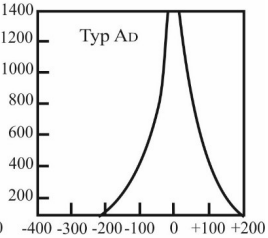
Brak odpowiedzi na to pytanie.
Atrybutem wrażenia słuchowego, za pomocą którego można uszeregować dźwięki na skali od niskich do wysokich, jest
Brak odpowiedzi na to pytanie.
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Brak odpowiedzi na to pytanie.
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić
Brak odpowiedzi na to pytanie.
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Brak odpowiedzi na to pytanie.
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
Brak odpowiedzi na to pytanie.
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Brak odpowiedzi na to pytanie.
Pacjent z aparatami słuchowymi zmienił pracę i obecnie bardzo dużo korzysta z telefonu komórkowego, niestety często pojawiają się zakłócenia w trakcie rozmowy. Jakie rozwiązanie powinien zaproponować protetyk słuchu?
Brak odpowiedzi na to pytanie.
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
Brak odpowiedzi na to pytanie.
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Brak odpowiedzi na to pytanie.
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Brak odpowiedzi na to pytanie.
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Brak odpowiedzi na to pytanie.
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Brak odpowiedzi na to pytanie.
Podstawą działania aparatów słuchowych typu BAHA jest
Brak odpowiedzi na to pytanie.
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
Brak odpowiedzi na to pytanie.
Która z podanych grup materiałów stosowanych w otoplastyce to materiały pomocnicze?
Brak odpowiedzi na to pytanie.
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
Brak odpowiedzi na to pytanie.
Mięsień strzemiączkowy jest przyczepiony do
Brak odpowiedzi na to pytanie.
Długotrwała ekspozycja na hałas powoduje
Brak odpowiedzi na to pytanie.
Które metody wykorzystuje się w rehabilitacji słuchowej dzieci z lekkim ubytkiem słuchu?
Brak odpowiedzi na to pytanie.
Aby prawidłowo osuszyć zawilgocony aparat słuchowy, należy
Brak odpowiedzi na to pytanie.