Pytanie 1
W badaniu EKG elektrodę przedsercową V4 należy umocować
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
W badaniu EKG elektrodę przedsercową V4 należy umocować
Promieniowanie rentgenowskie powstaje w wyniku hamowania
Promieniowanie jonizujące pośrednio to
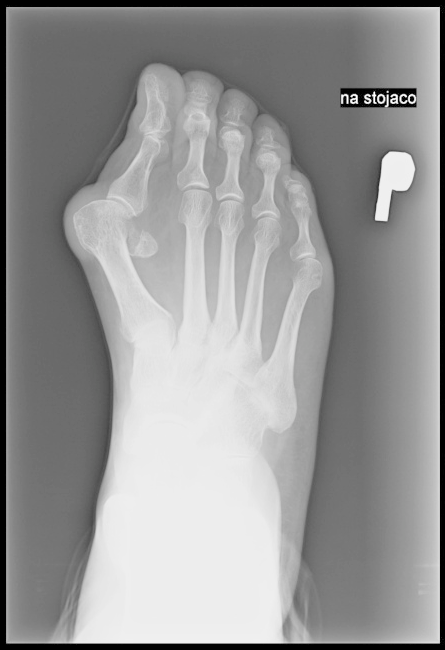
Na radiogramie strzałką oznaczono
Podczas wykonywania badania EEG elektrodę P4 umieszcza się w okolicy
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
Celiakografia jest badaniem kontrastowym
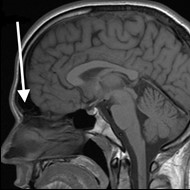
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
Rytm alfa i beta rejestruje się podczas badania
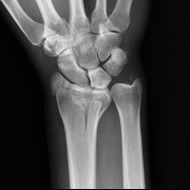
Na obrazie radiologicznym nadgarstka uwidoczniono złamanie nasady
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Fistulografia to badanie kontrastowe
Diagnozowanie metodą PET oparte jest na zjawisku
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?

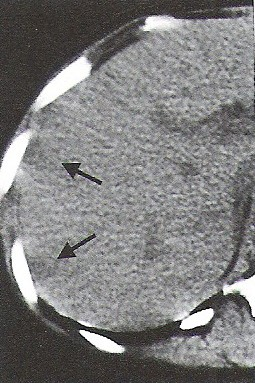
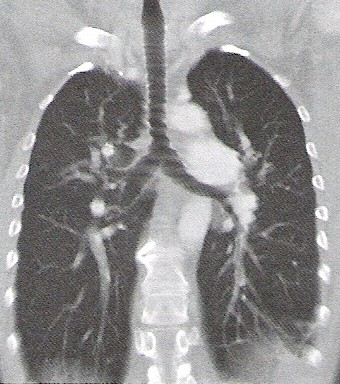
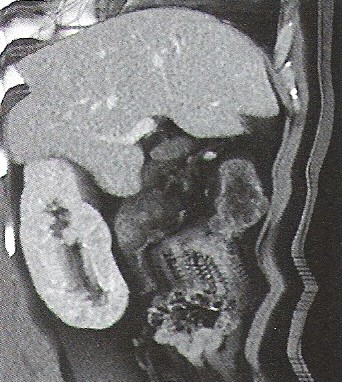
Który radiofarmaceutyk należy podać pacjentowi w scyntygrafii perfuzyjnej mózgu?
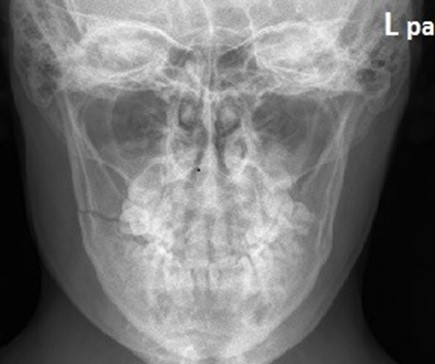
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
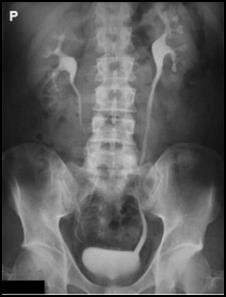
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
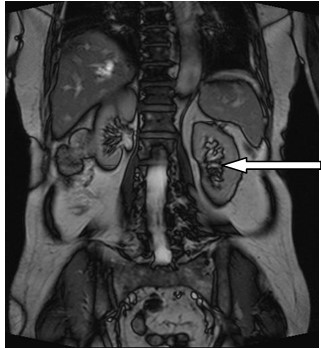
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
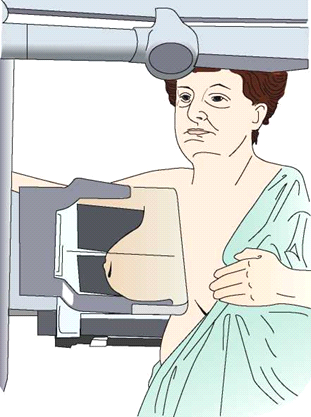
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
Przedstawiony obraz został zarejestrowany podczas wykonywania

W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
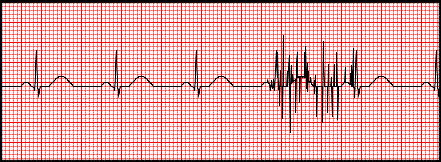
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
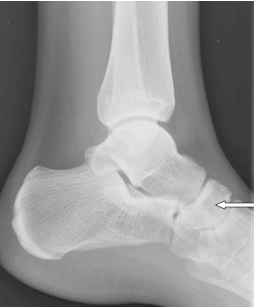
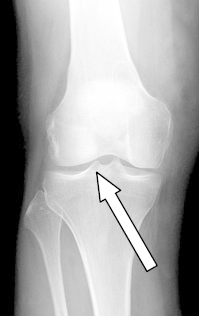
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?
Głowica typu convex w USG służy do badania
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
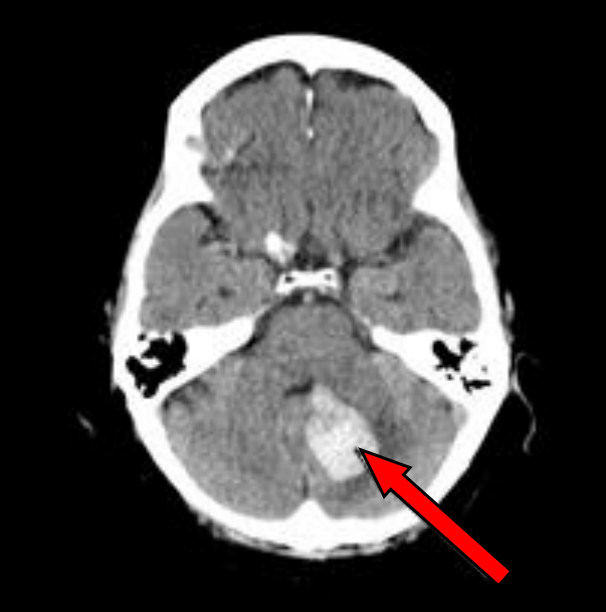
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Na radiogramie uwidoczniono