Pytanie 1
Pielografia to badanie układu
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Pielografia to badanie układu
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
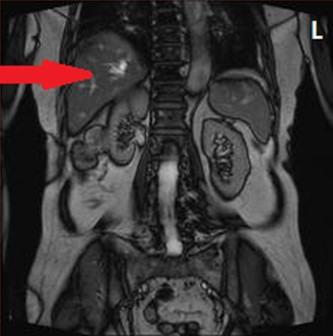
Na obrazie MR jamy brzusznej strzałką wskazano
Chorobą układu oddechowego typu obturacyjnego jest
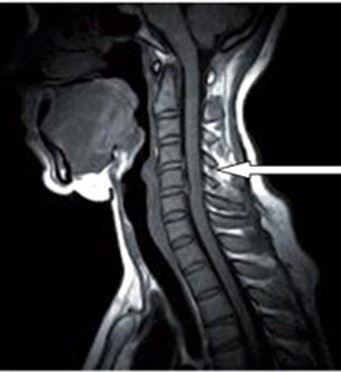
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
Promieniowanie jonizujące pośrednio to
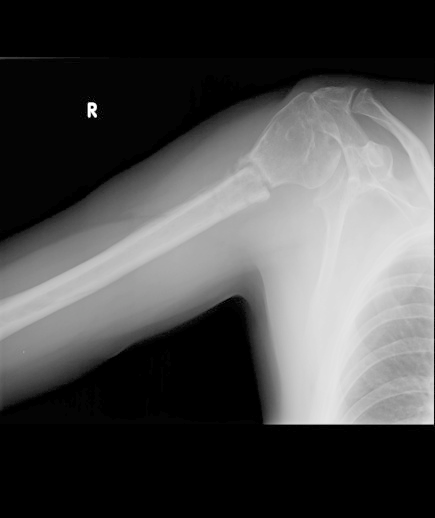
Na radiogramie uwidoczniono złamanie
„Ognisko zimne” w obrazie scyntygraficznym oznacza
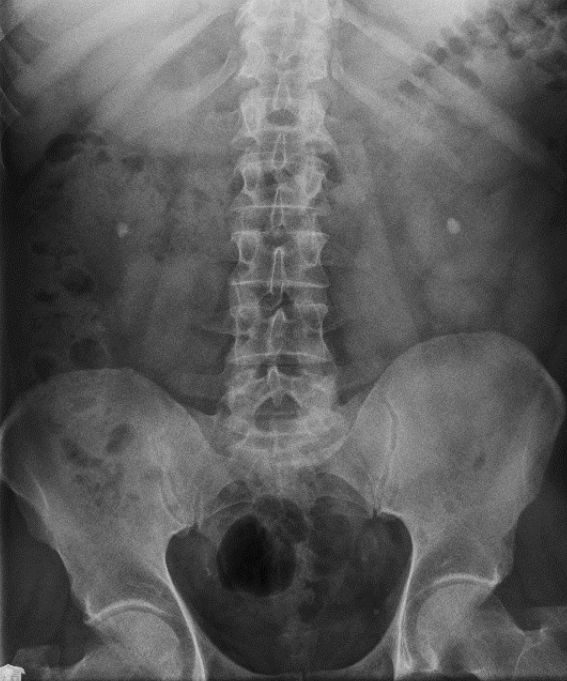
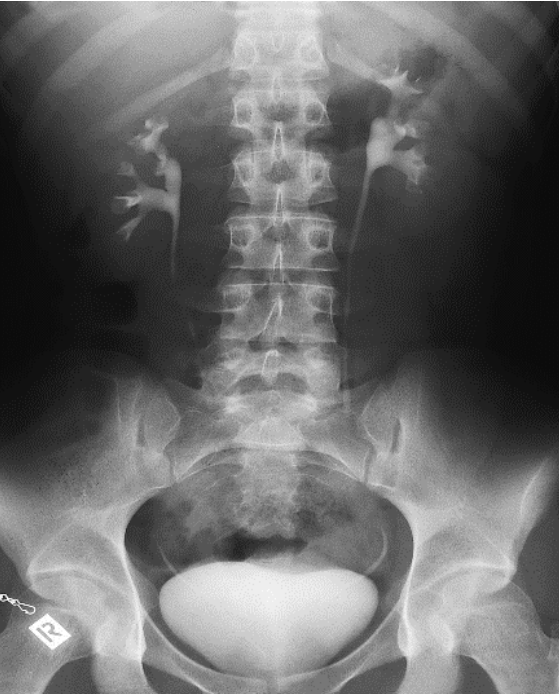
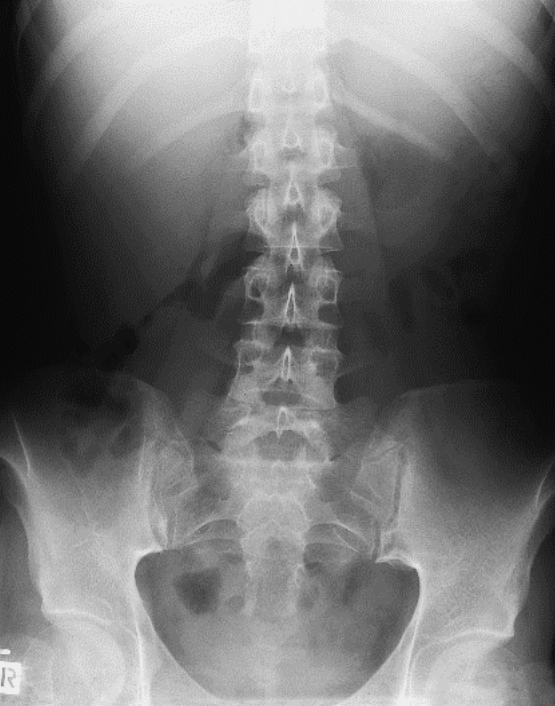
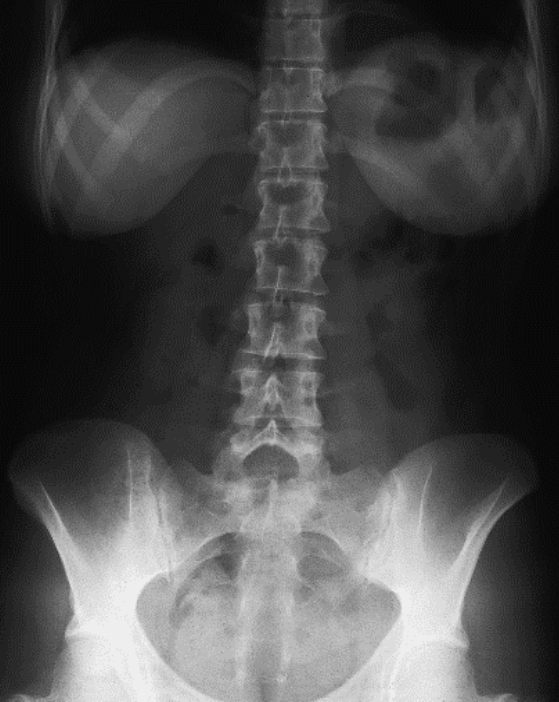
Na którym radiogramie uwidoczniona jest kamica nerkowa?
Obiektywną metodą badania słuchu jest audiometria
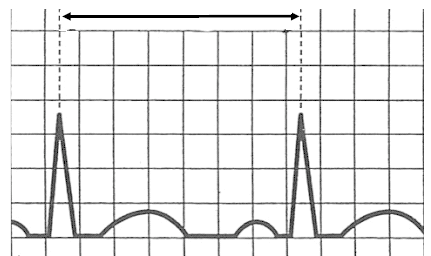
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
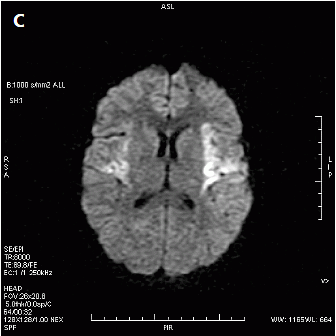
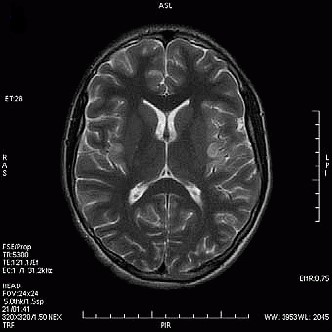
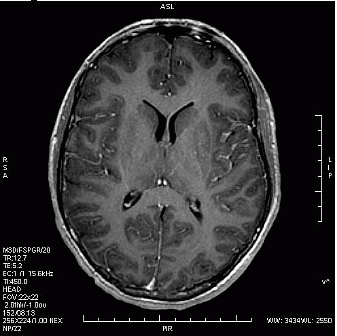
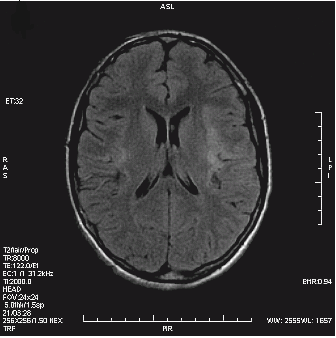
Który obraz MR mózgu został wykonany w sekwencji DWI?
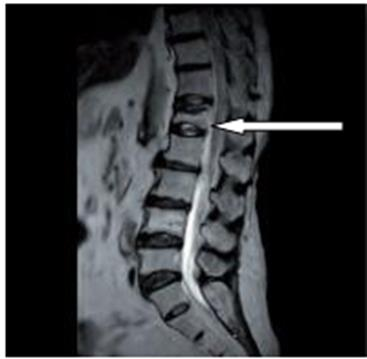
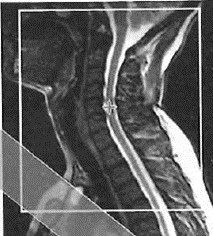
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg
Na schemacie oznaczono
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
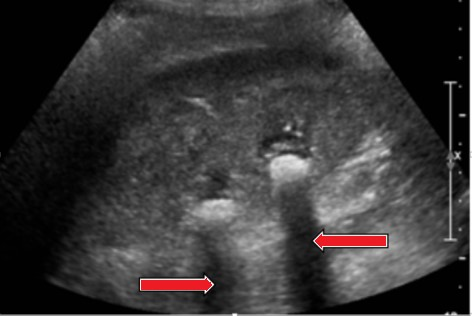
Który artefakt wskazano strzałkami na obrazie USG nerki?
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Jak zgodnie ze standardem należy ustawić pacjenta do badania rentgenowskiego w skosie tylnym prawym?
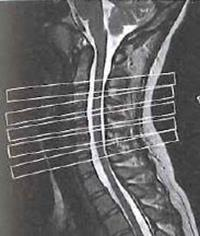
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Na którym obrazie MR jest widoczne pasmo saturacji?

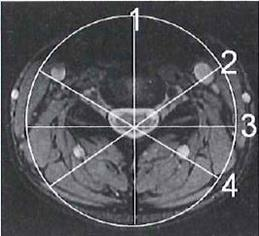
Obrazy DDR są tworzone w trakcie
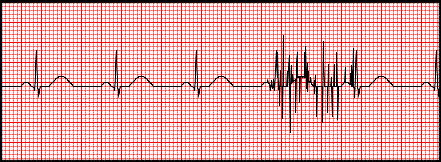
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
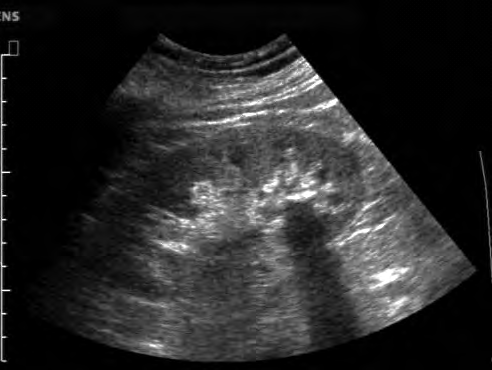
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
W zapisie EKG linia izoelektryczna obrazuje
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Diagnozowanie metodą PET oparte jest na zjawisku
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
Celem radioterapii paliatywnej nie jest
Odprowadzenie II rejestruje różnicę potencjałów między
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Technik elektroadiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
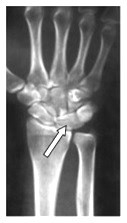
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość