Pytanie 1
Prawidłowo zabarwiony chemiczny wskaźnik procesu typu 1 wskazuje na to, że
Wynik: 28/40 punktów (70,0%)
Wymagane minimum: 20 punktów (50%)
Prawidłowo zabarwiony chemiczny wskaźnik procesu typu 1 wskazuje na to, że
Kto sprawuje nadzór zewnętrzny nad procedurami dezynfekcji narzędzi?
Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Błędny rezultat automatycznego testu szczelności parowego sterylizatora może sugerować
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Jakie jest zadanie kontroli procesu sterylizacji?
Oblicz łączny koszt dwutygodniowej kontroli jakości zgrzewu, która odbywa się codziennie na dwóch zgrzewarkach rolkowych. Cena jednego testu wynosi 0,10 zł?
Na rękawie papierowo-foliowym wykorzystywanym do sterylizacji za pomocą pary wodnej?
Przy obliczaniu wydatków na dekontaminację uwzględnia się materiały eksploatacyjne, którymi są
Opatrunki chirurgiczne są poddawane procesowi sterylizacji
Test Bowie-Dick'a przeprowadza się
Jakie są parametry testu funkcyjnego dla zgrzewarki?
Jaki test jest wykorzystywany do oceny skuteczności dezynfekcji termicznej?
Emulatory są klasyfikowane jako testy należące do
W przypadku wątpliwego przebarwienia wskaźnika przedstawionego na ilustracji wsad należy poddać

Kiedy stwierdzimy nieprawidłowy rezultat testu mycia mechanicznego, co należy zrobić?
Jaką wartość uzyska Ao w wodzie o temperaturze 90°C, która będzie utrzymywana przez 5 minut?
W procesie uzyskuje się wartość A0 równą 60
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?
Aby zapewnić prawidłowe funkcjonowanie zgrzewarek do pakowania w papier i folię, wskazane jest przeprowadzenie testu szczelności zgrzewu
Wskaźnik chemiczny zastosowany do sterylizacji parowej wykazuje reakcję
Jakie wskaźniki chemiczne są przeznaczone do kontroli pakietu sterylizowanego za pomocą pary wodnej?
Kleszczyki atraumatyczne działają prawidłowo, jeśli test ich działania wykazuje, że ząbki pyszczków zostawiają na materiale testowym
Jakie jest zadanie wskaźników chemicznych stosowanych w procesie sterylizacji?
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
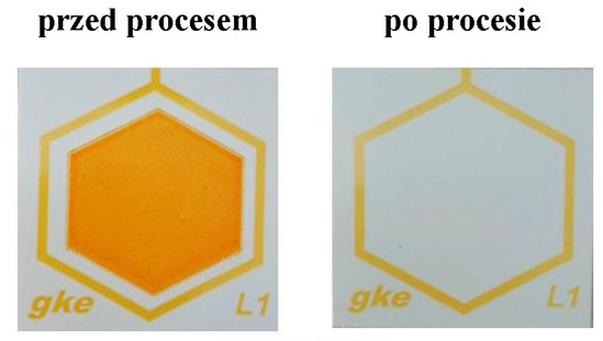
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Ile wskaźników do monitorowania mycia oraz wskaźników do nadzoru parametrów dezynfekcji termicznej powinno się zakupić na tydzień, jeśli każdego dnia kontrolowane są 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
Chemiczne wskaźniki procesu typu 1 są w stanie zmieniać kolor po ekspozycji
Jakie wewnętrzne wskaźniki chemiczne typu (klasy) są używane do monitorowania pakietu sterylizowanego parą wodną?
Test Bowie Dick'a realizowany jest w urządzeniach sterylizacyjnych
Osoba pracująca w sterylizatorni wykorzystuje test Bowie & Dicka do nadzorowania działania
Jakie organizmy testowe są wykorzystywane w badaniach nad efektywnością działania preparatów dezynfekcyjnych o właściwościach bakteriobójczych?
Na etykietach umieszczanych na opakowania przed procesem sterylizacji znajdują się wskaźniki chemiczne typu (klasy)
Jakie jest zadanie testowania szczelności w autoklawie?
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Jakie jest zastosowanie testu kontrolnego dla zgrzewu?
W przypadku stwierdzenia rozbieżności w ilości narzędzi w zestawie do operacji brzusznych, co należy zrobić?
W jakiej metodzie sterylizacji proces sterylizacji odbywa się w podciśnieniu względem ciśnienia atmosferycznego?