Pytanie 1
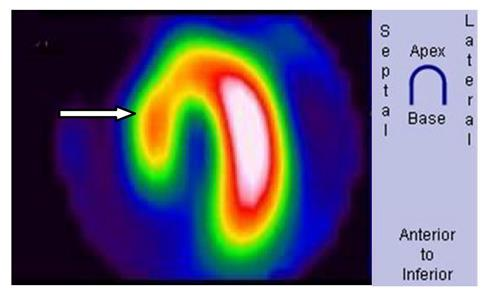
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
Wynik: 4/40 punktów (10,0%)
Wymagane minimum: 20 punktów (50%)
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę

Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Na radiogramie uwidoczniono złamanie
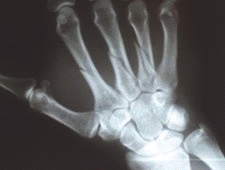
Na radiogramie strzałką oznaczono
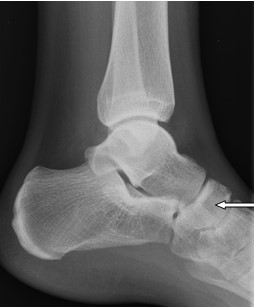
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
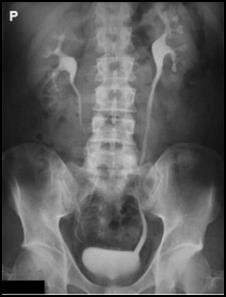
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
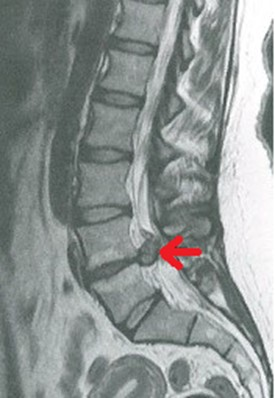
Brak odpowiedzi na to pytanie.
Na radiogramie uwidoczniono
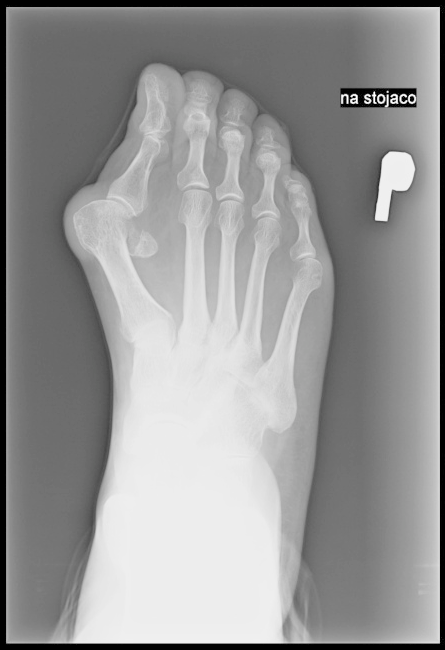
Brak odpowiedzi na to pytanie.
Na obrazie RM uwidoczniono odcinek kręgosłupa
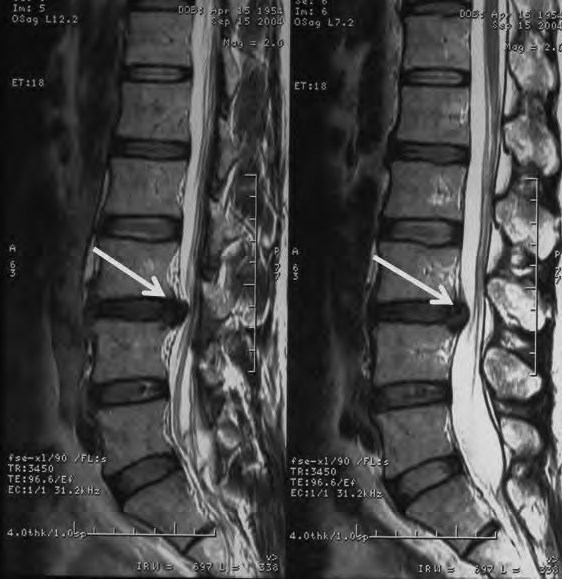
Brak odpowiedzi na to pytanie.
Na scyntygramie strzałką oznaczono
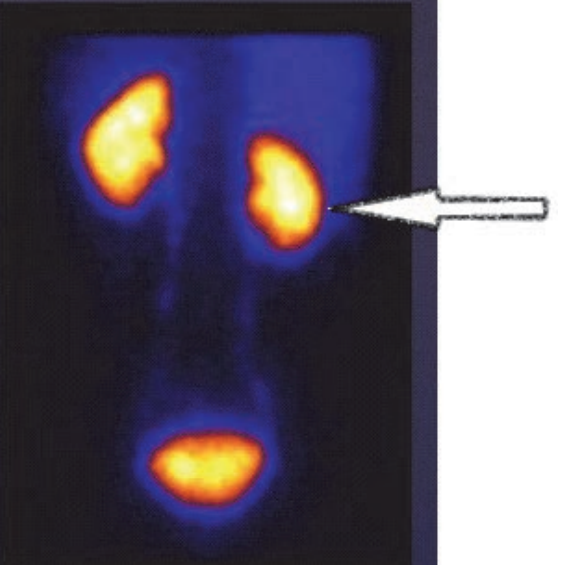
Brak odpowiedzi na to pytanie.
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg
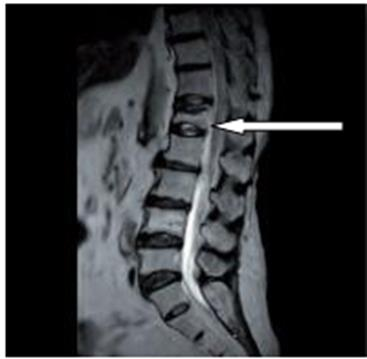
Brak odpowiedzi na to pytanie.
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
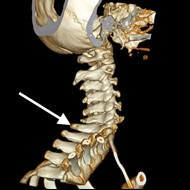
Brak odpowiedzi na to pytanie.
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Brak odpowiedzi na to pytanie.
Na scyntygramie tarczycy został uwidoczniony guzek
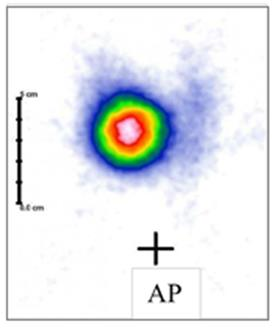
Brak odpowiedzi na to pytanie.
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
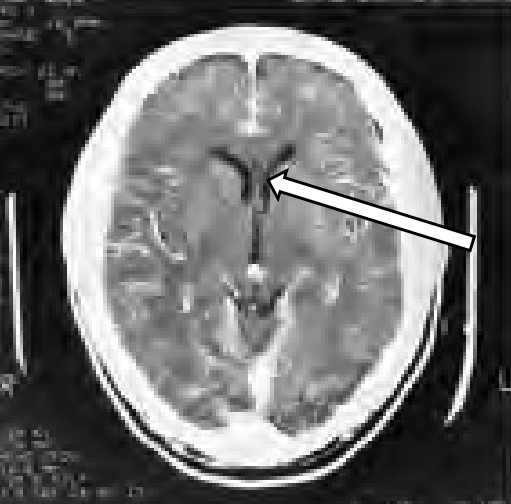
Brak odpowiedzi na to pytanie.
Na radiogramie TK głowy strzałką wskazano
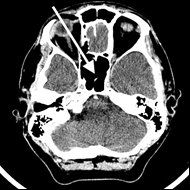
Brak odpowiedzi na to pytanie.
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
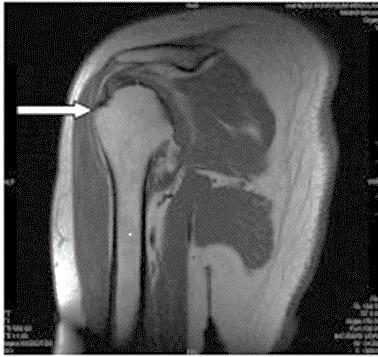
Brak odpowiedzi na to pytanie.
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
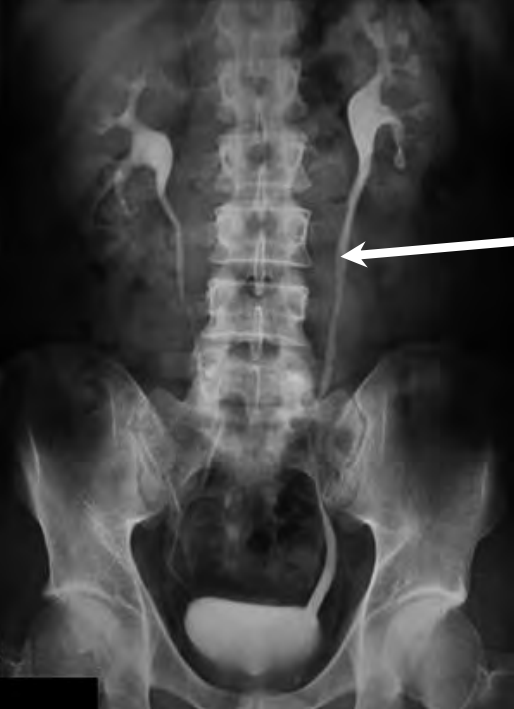
Brak odpowiedzi na to pytanie.
Na obrazie radiologicznym uwidoczniono złamanie kości
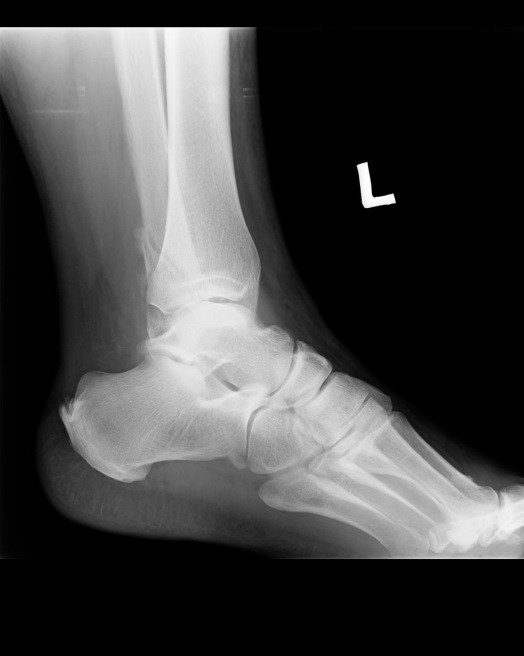
Brak odpowiedzi na to pytanie.
Na obrazie uwidoczniono złamanie kompresyjne kręgu
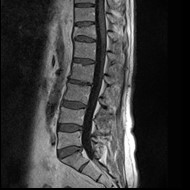
Brak odpowiedzi na to pytanie.
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
Brak odpowiedzi na to pytanie.
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
Brak odpowiedzi na to pytanie.
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
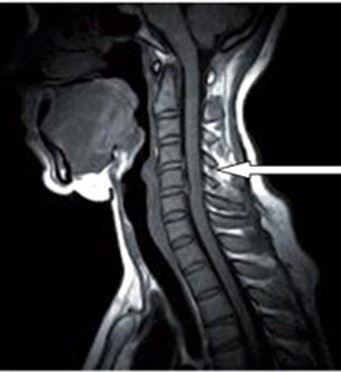
Brak odpowiedzi na to pytanie.
Który narząd widoczny jest na wydruku badania ultrasonograficznego?
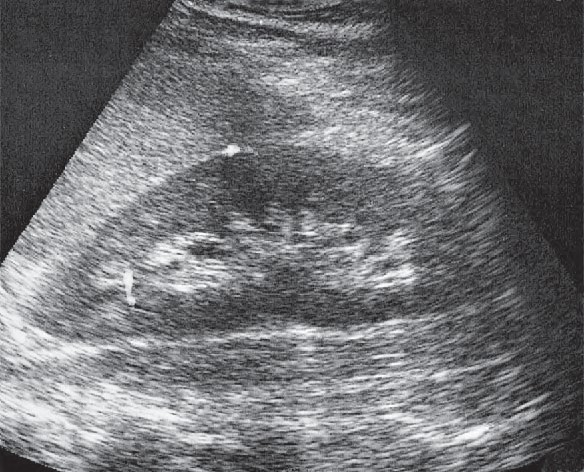
Brak odpowiedzi na to pytanie.
Na obrazie TK zaznaczono zatokę
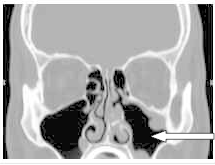
Brak odpowiedzi na to pytanie.
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
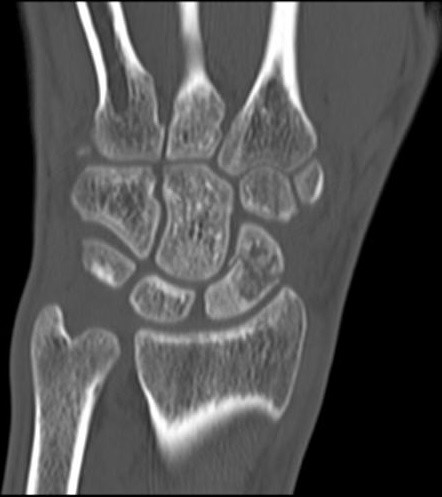
Brak odpowiedzi na to pytanie.
Którą patologię uwidoczniono w badaniu angiograficznym?
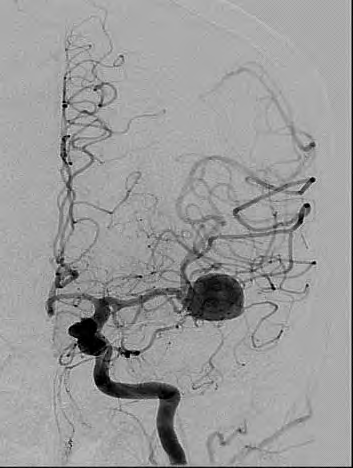
Brak odpowiedzi na to pytanie.
Na radiogramie czaszki strzałką zaznaczono
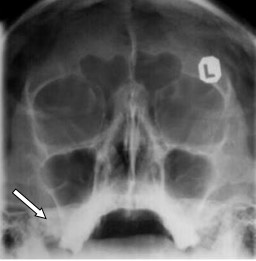
Brak odpowiedzi na to pytanie.
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
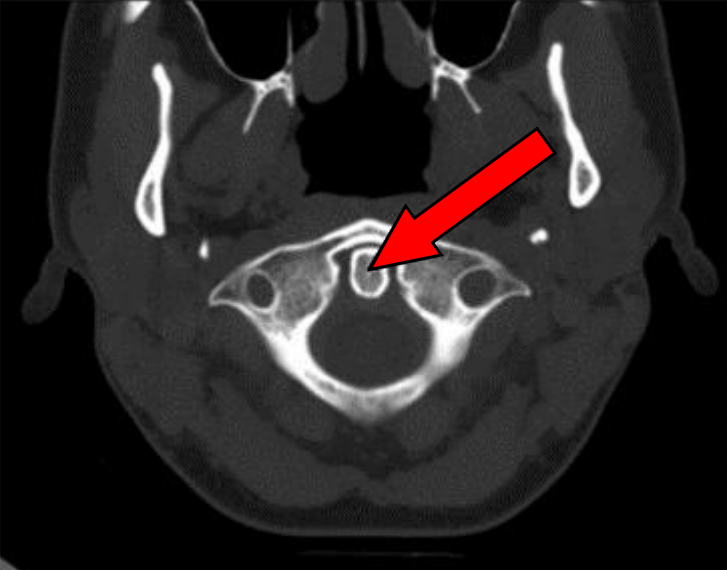
Brak odpowiedzi na to pytanie.
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
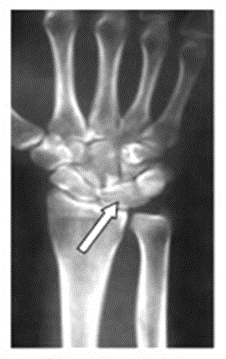
Brak odpowiedzi na to pytanie.
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
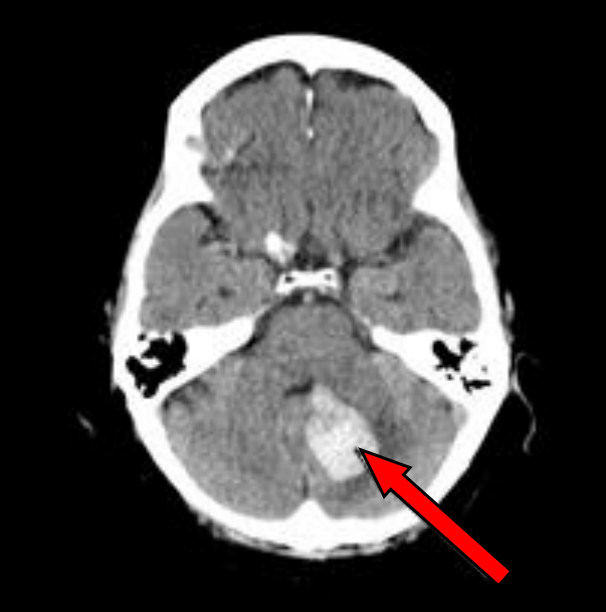
Brak odpowiedzi na to pytanie.
Na rentgenogramie stopy uwidocznione jest złamanie
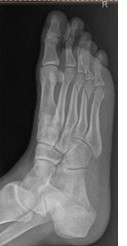
Brak odpowiedzi na to pytanie.
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
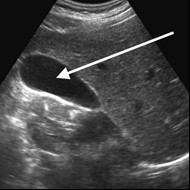
Brak odpowiedzi na to pytanie.
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Brak odpowiedzi na to pytanie.
Cholangiografia to badanie radiologiczne
Brak odpowiedzi na to pytanie.
Na radiogramie strzałką oznaczono
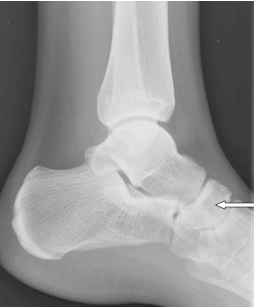
Brak odpowiedzi na to pytanie.
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
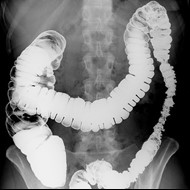
Brak odpowiedzi na to pytanie.
Radiogram przedstawia
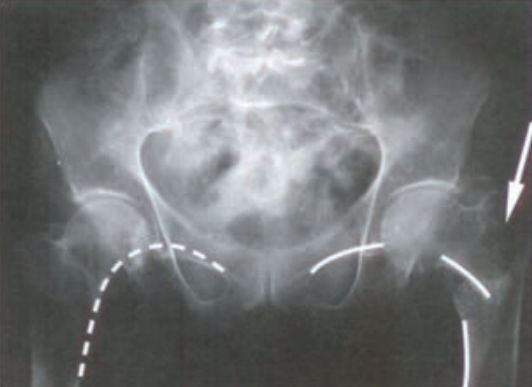
Brak odpowiedzi na to pytanie.
Podczas teleradioterapii piersi lewej narządem krytycznym jest
Brak odpowiedzi na to pytanie.