Pytanie 1
Najczęstszymi przyczynami zniekształcenia dźwięku przez aparat słuchowy mogą być:
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Najczęstszymi przyczynami zniekształcenia dźwięku przez aparat słuchowy mogą być:
Dziecko z centralnymi zaburzeniami przetwarzania słuchowego wymaga zaopatrzenia w
Najczęściej używanymi mikrofonami pomiarowymi w akustyce są mikrofony
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
Jakie informacje uzyskane od pacjenta nie są istotne dla protetyka słuchu podczas przeprowadzania wywiadu?
Przed przystąpieniem do pobierania odlewu z ucha protetyk powinien przygotować zestaw do pobierania odlewu, który składa się z otoskopu, strzykawki wyciskowej oraz
Która technologia szybkiego prototypowania jest wykorzystywana podczas produkcji wkładek usznych i obudów aparatów słuchowych wewnątrzusznych?
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
Który element aparatu słuchowego może wymienić protetyk słuchu w punkcie protetycznym?
Ile ścian ma jama bębenkowa?
Pacjent powinien wymienić baterię w aparacie słuchowym, jeżeli wystąpi
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Które metody wykorzystuje się w rehabilitacji słuchowej dzieci z lekkim ubytkiem słuchu?
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Jeśli poziom dźwięku wynosi 100 dB, to wartość skuteczna ciśnienia akustycznego jest równa
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?
Dla prawidłowego przeprowadzenia testu Fowlera wymagane jest, by różnica progów słyszenia między uszami wynosiła co najmniej
Wkładki do uszu dla pływaków są wykonane
Otoskopowanie ma na celu sprawdzenie stanu
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Próg dyskryminacji, który wyznacza się podczas badania audiometrią mowy, to próg
Który audiogram dotyczy pohałasowego ubytku słuchu?
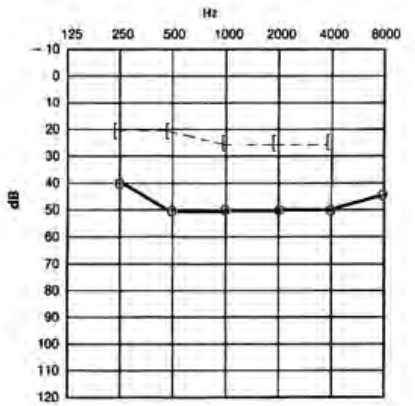
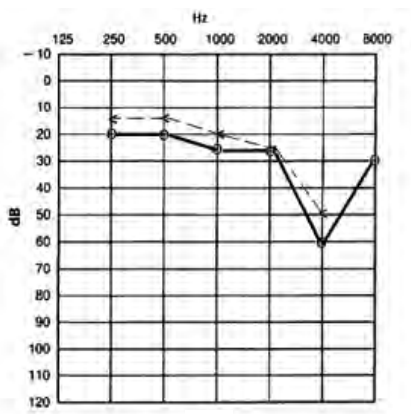
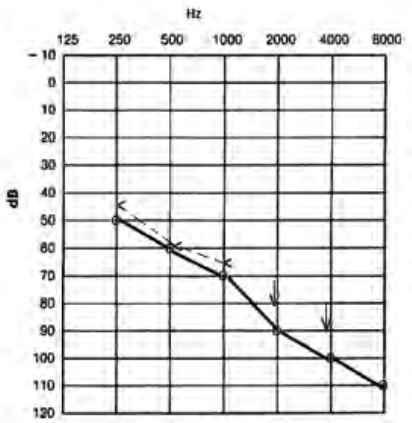
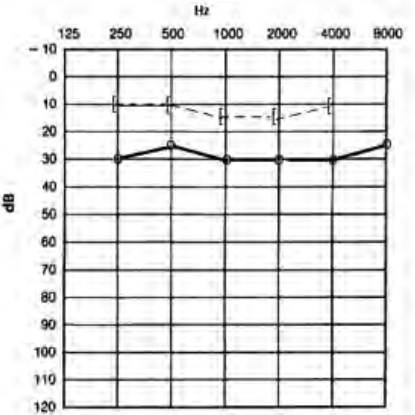
Który rodzaj ubytku słuchu nie wymaga zastosowania aparatu wielokanałowego?
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Wskazaniem do natychmiastowej wymiany baterii w aparacie słuchowym przez pacjenta jest stwierdzenie
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Schorzenia autoimmunologiczne charakteryzują się postępującym w ciągu kilku miesięcy, zazwyczaj obustronnym niedosłuchem
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
W torze sygnałowym cyfrowego aparatu słuchowego występują kolejno:
Który z programów bezpośrednio nie służy do dopasowywania aparatów słuchowych?