Pytanie 1
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Który rodzaj ubytku słuchu nie wymaga zastosowania aparatu wielokanałowego?
Małe dzieci nie są w stanie ocenić, czy ich aparaty działają prawidłowo, dlatego protetyk słuchu powinien poinformować rodziców lub opiekunów o konieczności
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Urządzeniem do programowania aparatów słuchowych, które używa bezprzewodowego łącza Bluetooth z komputerem, jest
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Układ przewodzeniowy narządu słuchu tworzą
Zamieszczony w ramce opis jednej z możliwych przyczyn niedosłuchu przewodzeniowego dotyczy
| Nazywane jest katarem uszu i rozwija się w przebiegu zapalenia błony śluzowej jamy nosowej i nosowo-gardłowej. Czynnik sprzyjające to: przerost migdałka gardłowego, skrzywienie przegrody nosa i stany alergiczne. Często występuje u dzieci w wieku szkolnym. Objawami są: niedosłuch, uczucie zatkania uszu, szum w uszach, czasami ból ucha przy połykaniu. |
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
Otoskopowanie ma na celu sprawdzenie stanu
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
Jedną z obiektywnych i efektywnych metod badania słuchu stosowanych u dzieci jest TEOAE, czyli otoemisja
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Krzywe izofoniczne powstają przez porównanie głośności tonów o różnych częstotliwościach z głośnością wzorca o zadanych poziomach ciśnienia akustycznego i częstotliwości wynoszącej
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Urządzeniem wspomagającym słyszenie stosowanym najczęściej w szkole, w której uczą się uczniowie z wadami słuchu, jest
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Na podstawie wyniku tympanometrii można stwierdzić
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
Przeciwwskazaniem do zastosowania aparatu słuchowego typu BAHA jest
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Narząd Cortiego w uchu wewnętrznym mieści się na
Cechą obiektywną dźwięku jest
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Aparaty słuchowe wyposażone w technologię Bluetooth ułatwiają użytkownikom korzystanie bezprzewodowo
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Metoda doboru aparatu słuchowego WHS bazuje na
Do przygotowania negatywu odlewu z ucha należy wykorzystać
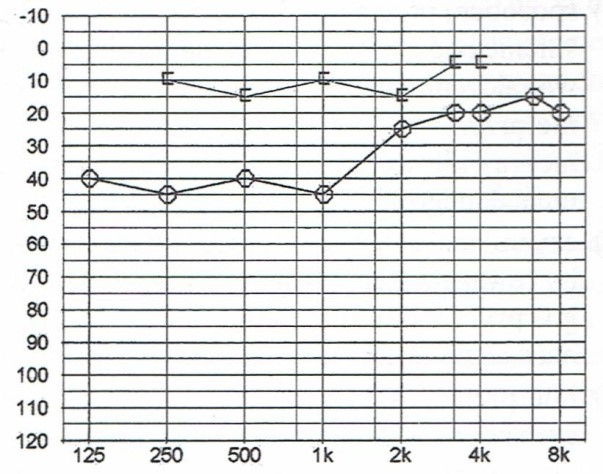
Przedstawiony audiogram wskazuje na niedosłuch
W procedurze dopasowania aparatów słuchowych u dzieci protetyk ma za zadanie
W wyniku przeprowadzonego badania akumetrycznego stwierdzono, że u pacjenta występuje mała różnica między słyszeniem mowy dźwięcznej a bezdźwięcznej – szeptu, a zatkanie przewodu słuchowego zewnętrznego nie zmienia ostrości słyszenia. Który rodzaj niedosłuchu występuje u tego pacjenta?
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.