Pytanie 1
Ile ścian ma jama bębenkowa?
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Ile ścian ma jama bębenkowa?
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Pierwszym etapem wykonania negatywu odlewu z ucha w laboratorium otoplastycznym jest
W urządzenie typu BI-CROS są zaopatrywani pacjenci, u których stwierdzono
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?
Próba Gellego służy ocenie
Podczas badań audiometrycznych w polu swobodnym są stosowane
Natężenie dźwięku fali bezpośredniej maleje
Podczas sprawdzania aparatu słuchowego w komorze pomiarowej jego wyjście akustyczne dołącza się do
Który z programów bezpośrednio nie służy do dopasowywania aparatów słuchowych?
W której części ucha znajdują się kosteczki słuchowe?
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Otoemisja akustyczna służy do badania
Cechą obiektywną dźwięku jest
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Charakterystyka OSPL90 przedstawia
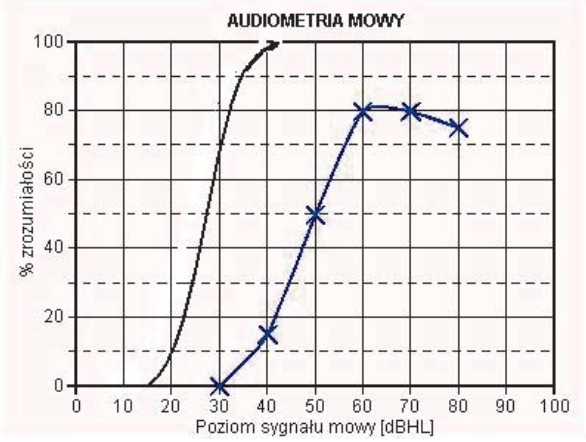
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Która nowoczesna technologia komputerowego projektowania jest wykorzystywana przy produkcji obudów aparatów słuchowych wewnątrzusznych?
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Co ile lat Narodowy Fundusz Zdrowia refunduje zakup systemów FM?
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Aparat ITE jest aparatem
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
APHAB jest procedurą badającą
W celu zaprotezowania pacjenta, u którego występuje stromoopadający ubytek słuchu typu odbiorczego, należy zastosować aparat
Audiometr w punkcie protezycznym powinien pozwalać na wykonanie u pacjenta audiometrii tonalnej z maskowaniem oraz
Pacjent z aparatami słuchowymi zmienił pracę i obecnie bardzo dużo korzysta z telefonu komórkowego, niestety często pojawiają się zakłócenia w trakcie rozmowy. Jakie rozwiązanie powinien zaproponować protetyk słuchu?
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Który z elementów nie występuje w analogowym aparacie słuchowym?
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Protetyk słuchu, pobierając wycisk z ucha na aparat słuchowy, powinien zwrócić uwagę na to, by
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Aby prawidłowo osuszyć zawilgocony aparat słuchowy, należy