Pytanie 1
Celiakografia jest badaniem kontrastowym
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Celiakografia jest badaniem kontrastowym
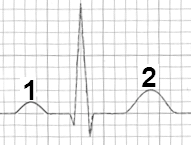
W zapisie EKG załamek U występuje bezpośrednio po załamku
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Zamieszczone obrazy związane są z badaniem
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
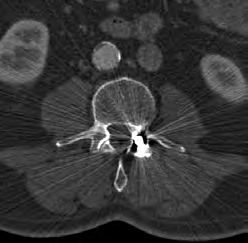
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
Audiometria impedancyjna polega na pomiarze
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |
W badaniu cystografii wstępującej środek kontrastowy należy podać
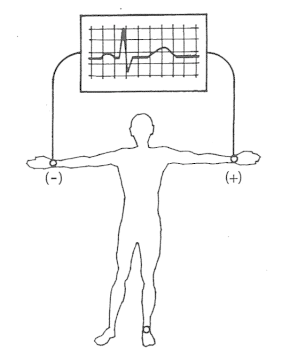
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
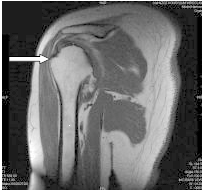
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Ultrasonograficzne środki kontrastowe to
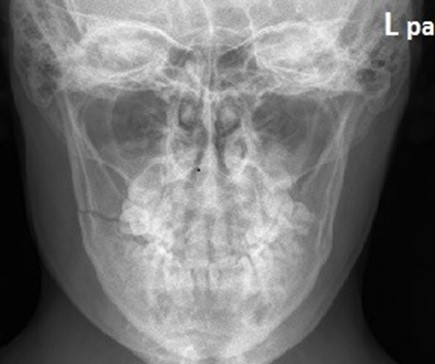
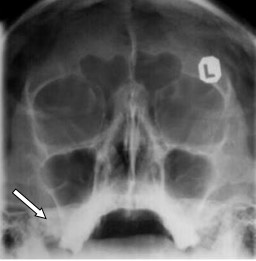
Na radiogramie czaszki strzałką zaznaczono
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Na obrazie rentgenowskim strzałką zaznaczono
Planowany obszar napromieniania PTV obejmuje
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
W badaniu cystografii wstępującej środek kontrastowy należy podać
Na schemacie oznaczono
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
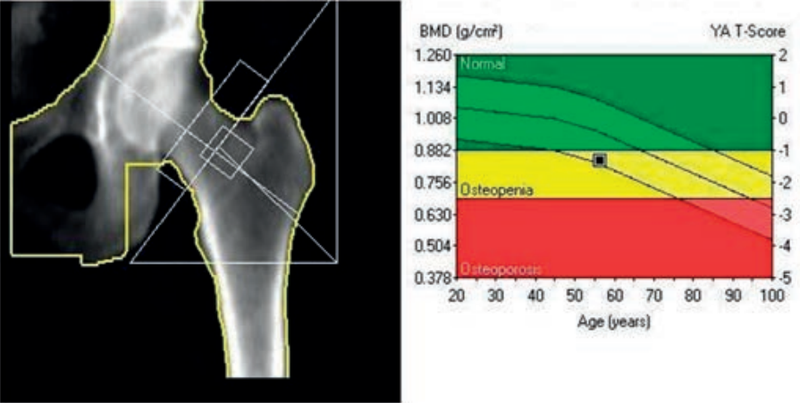
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Który artefakt jest widoczny na skanie tomografii komputerowej?
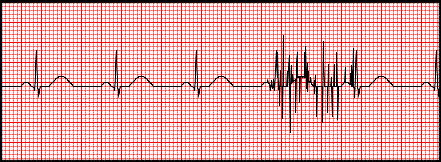
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
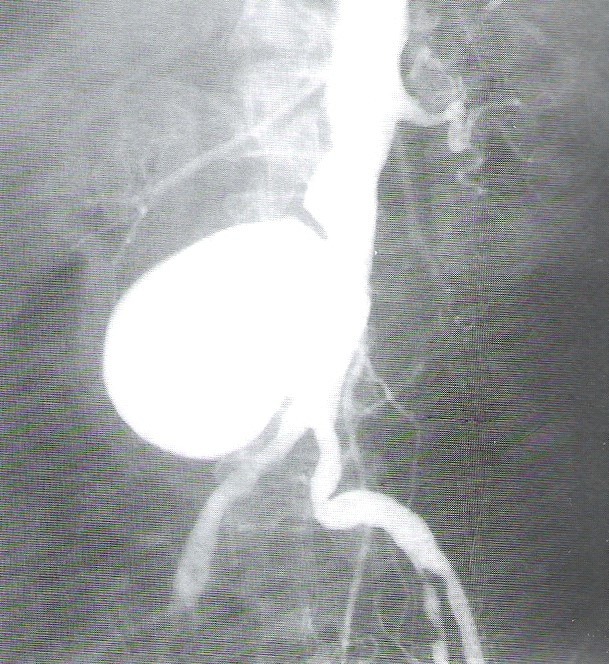
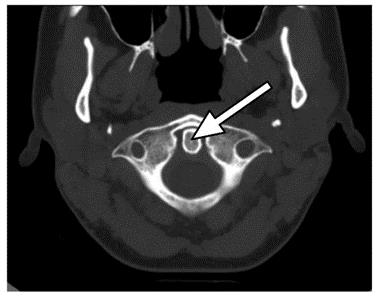
Przedstawiony obraz został zarejestrowany podczas wykonywania

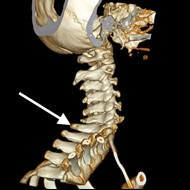
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
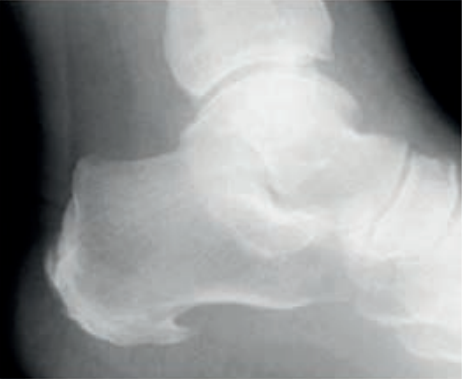
Co zostało uwidocznione na zamieszczonym radiogramie?
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
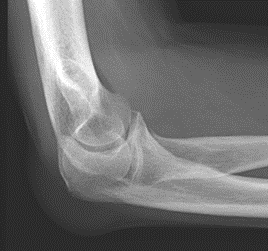
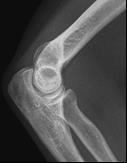
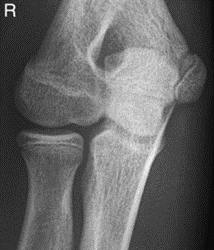
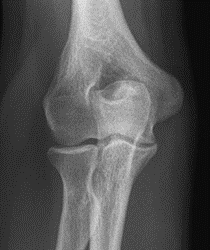
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Na radiogramie żuchwy uwidoczniono złamanie w okolicy