Pytanie 1
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
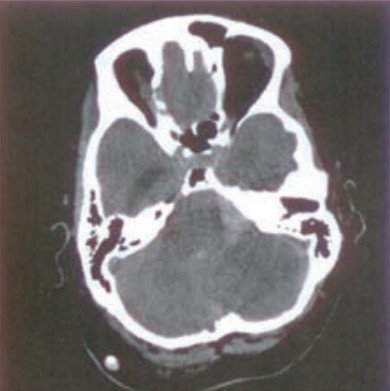
Zamieszczony obraz został wykonany metodą
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
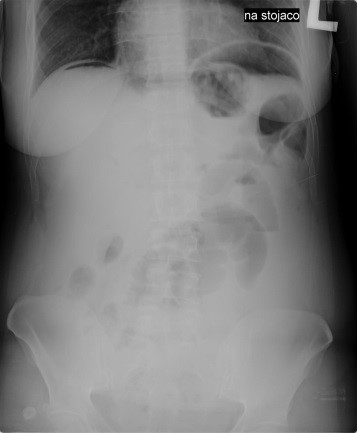
Radiogram jamy brzusznej uwidacznia
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Nieostrość geometryczna obrazu rentgenowskiego zależy od
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
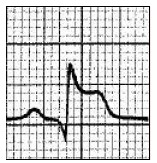
Który zapis EKG przedstawia falę Pardee'go?

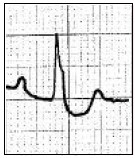
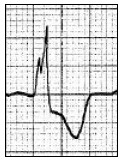
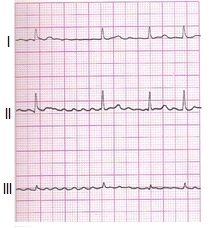
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
SPECT to
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Przedstawiony obraz został zarejestrowany podczas wykonywania

Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
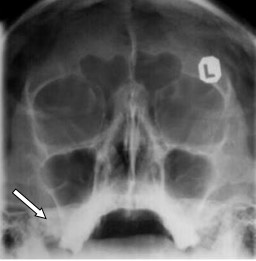
Na radiogramie czaszki strzałką zaznaczono
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
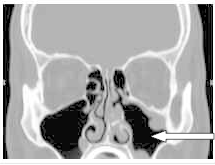
Na obrazie TK zaznaczono zatokę
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
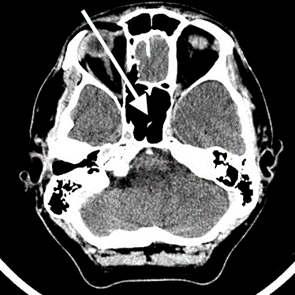
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
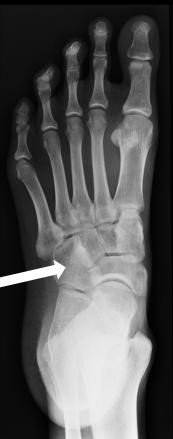
Którą kość zaznaczono strzałką na radiogramie stopy?
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
W zapisie EKG linia izoelektryczna obrazuje
Wyniosłość międzykłykciowa znajduje się na nasadzie