Pytanie 1
Rolę receptora słuchu pełni w uchu ludzkim
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Rolę receptora słuchu pełni w uchu ludzkim
Działania rewalidacyjne w stosunku do dziecka z wadą słuchu powinny przede wszystkim iść w kierunku
Które metody wykorzystuje się w rehabilitacji słuchowej dzieci z lekkim ubytkiem słuchu?
Podstawą działania aparatów słuchowych typu BAHA jest
Czym objawia się neuropatia słuchowa?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym (35÷45) dB SPL w zakresie częstotliwości (0,3÷4) kHz, mające długość
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Co oznacza płaski tympanogram u dzieci?
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Jakie informacje uzyskane od pacjenta nie są istotne dla protetyka słuchu podczas przeprowadzania wywiadu?
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
Słyszenie rozszczepienne (schisacusis) charakterystyczne jest dla niedosłuchu
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Co jest umowną granicą ucha zewnętrznego?
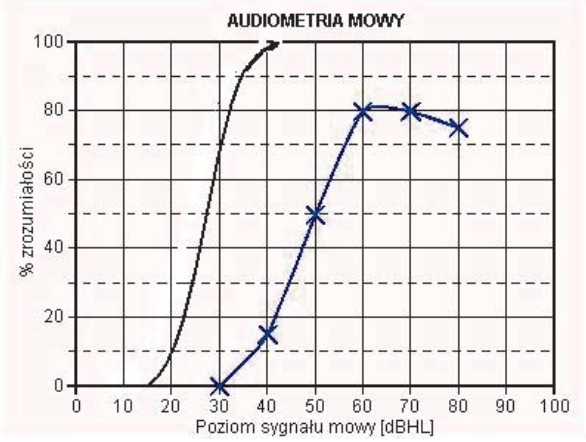
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
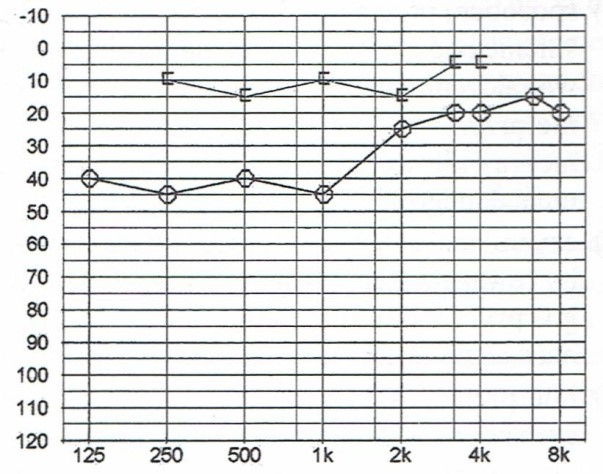
Przedstawiony audiogram wskazuje na niedosłuch
Kosteczki słuchowe występują w kolejności (począwszy od błony bębenkowej):
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
Niedosłuch przewodzeniowy występuje w przypadku
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Która z wymienionych instytucji udziela pomocy pacjentowi w zakresie dofinansowania zakupu aparatu słuchowego?
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Gdy woskowina zatka dźwiękowód we wkładce usznej, należy
Układ przewodzeniowy narządu słuchu tworzą
Która instytucja może dofinansować zakup aparatu słuchowego ze środków PFRON osobie posiadającej orzeczenie o niepełnosprawności?
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
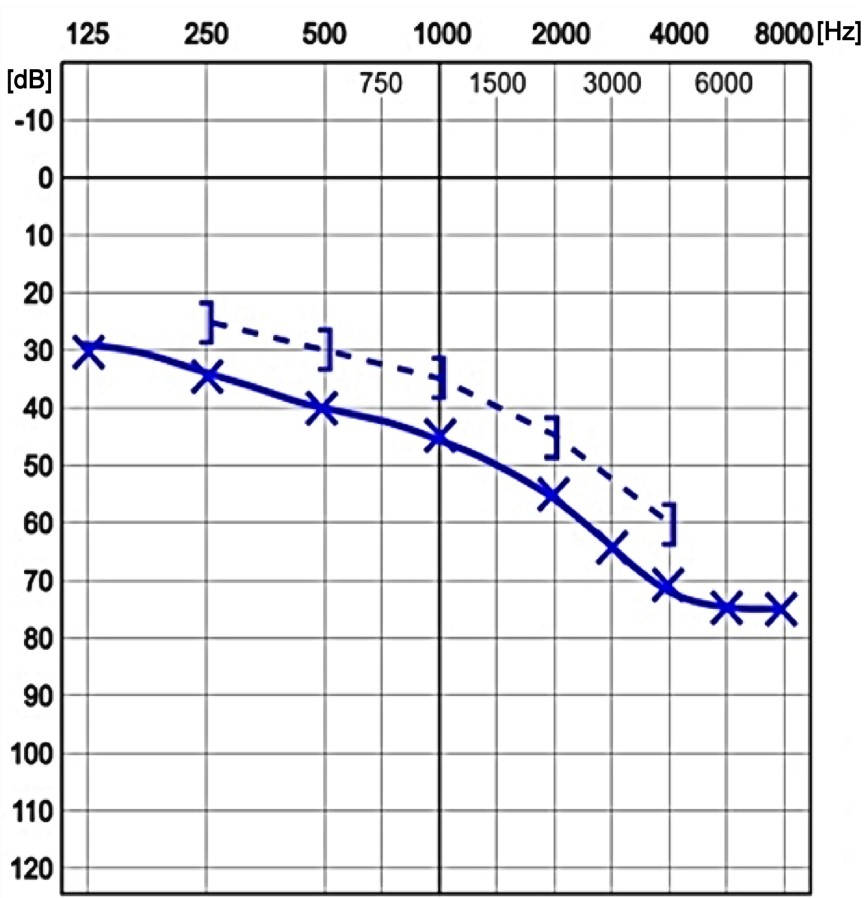
Przedstawiony audiogram wskazuje na niedosłuch typu
Zamieszczony w ramce opis jednej z możliwych przyczyn niedosłuchu przewodzeniowego dotyczy
| Nazywane jest katarem uszu i rozwija się w przebiegu zapalenia błony śluzowej jamy nosowej i nosowo-gardłowej. Czynnik sprzyjające to: przerost migdałka gardłowego, skrzywienie przegrody nosa i stany alergiczne. Często występuje u dzieci w wieku szkolnym. Objawami są: niedosłuch, uczucie zatkania uszu, szum w uszach, czasami ból ucha przy połykaniu. |
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Do okienka owalnego dochodzi podstawa
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Implant kostny BAHA zaleca się pacjentom
Układ przewodzeniowy narządu słuchu tworzą