Pytanie 1
Zgryz otwarty stanowi nieprawidłowość w odniesieniu do płaszczyzny
Wynik: 16/40 punktów (40,0%)
Wymagane minimum: 20 punktów (50%)
Zgryz otwarty stanowi nieprawidłowość w odniesieniu do płaszczyzny
Osobistym sposobem zapobiegania próchnicy w warunkach domowych jest
Aby przeprowadzić znieczulenie śródwięzadłowe zęba 31 u ciężarnej pacjentki, należy przygotować
Która forma próchnicy najczęściej diagnozowana jest u dzieci i młodzieży?
Jakie rodzaje tkanek budują przyzębie?
W poczekalni gabinetu znajduje się zdenerwowany pacjent o bladych rysach, który czeka na skomplikowany zabieg stomatologiczny. Jakie metody można zastosować, aby go uspokoić?
Lampa bakteriobójcza, po wykorzystaniu 70% czasu działania skutecznego promieniowania, powinna być
Jak długo mogą być przechowywane odpady medyczne, które nie zostały zutylizowane w dniu ich powstania, w pomieszczeniach o temperaturze poniżej 10 °C?
Jak często w ciągu roku przeprowadza się zabiegi lakierowania u dzieci z dużym ryzykiem wystąpienia próchnicy?
Jakie postępowanie asystentki wobec wewnętrznych wskaźników kontroli sterylizacji jest prawidłowe? Po otwarciu pakietu asystentka
Przed przystąpieniem do zakupu klamry Fiesta na ząb, asystentka stomatologiczna powinna
Dentysta planuje usunięcie korzenia zęba 11. Jaki zestaw powinna przygotować asystentka?
Jakiego typu znieczulenie wymaga przygotowania strzykawki Citoject?
Masy, które nie są przeznaczone do odtwarzania bezzębnego pola protetycznego oraz pobierania wycisków podścielających, to:
Preparat do dezynfekcji, który wykazuje skuteczność przeciwko prątkom, jest oznaczony jako
Aby otrzymać zawiesinę używaną jako wkładka w terapii powikłań ozębnowych pulpopatii, należy połączyć lek endodontyczny - jodoform
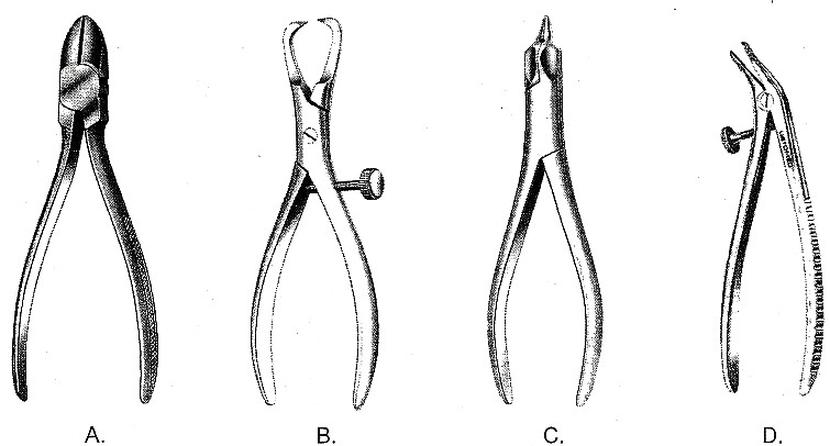
Kleszcze protetyczne kramponowe uniwersalne przedstawiono na rysunku
Przechowywanie odpadów medycznych oznaczonych kodem 18 01 04 może trwać maksymalnie zgodnie z ich właściwościami, jednak nie dłużej niż
Pozostałości amalgamatu wysokosrebrowego powinny być wrzucone do worka w kolorze
Tyłozgryz stanowi nieprawidłowość względem płaszczyzny
Jak oznaczana jest próchnica zęba na schemacie?
Po przeprowadzeniu impregnacji pacjentowi należy zalecić
Gdzie znajduje się dokumentacja indywidualna zewnętrzna?
Stomatolog zaplanował dokonanie podścielenia aparatu ortodontycznego, dlatego asystentka powinna przygotować na swoim stanowisku
Aby usunąć ząb oznaczony w systemie uniwersalnym jako numer 13, asystentka powinna przygotować kleszcze
Sterylizacja to czynność, która polega na
Preparaty Parapasta, Depulpin oraz Caustinerf przeznaczone są do
Matowienie wypełnienia z amalgamatu następuje na skutek powstawania na jego powierzchni
Odpady medyczne, które nie wykazują cech niebezpiecznych, mogą być przechowywane
Worek z pozostałościami medycznymi powinien zostać oznaczony właściwym kodem
Zastosowanie metody fluoryzacji według Torella polega na
U pacjenta podczas zabiegu zaobserwowano następujące symptomy: ból w okolicy mostka w klatce piersiowej, promieniujący do lewego ramienia, nudności i nadmierne pocenie się, uczucie duszności. Symptomy te mogą wskazywać
Rehabilitacja obszaru stomatognatycznego polega na
W trakcie przeprowadzania leczenia endodontycznego dentysta prosi o przygotowanie narzędzi w kolejności: 25, 30, 35. Zgodnie z normami ISO asystentka stomatologiczna powinna zorganizować narzędzia w kolorach:
Kiedy mięśnie podnoszące i opuszczające żuchwę są w stanie równowagi, mamy do czynienia z
Jakie narzędzia oraz materiały powinny być przygotowane do przeprowadzenia zabiegu zakładania kompozytowego wypełnienia utwardzanego światłem?
Jakie odpady medyczne klasyfikuje się pod kodem 18 01 10?
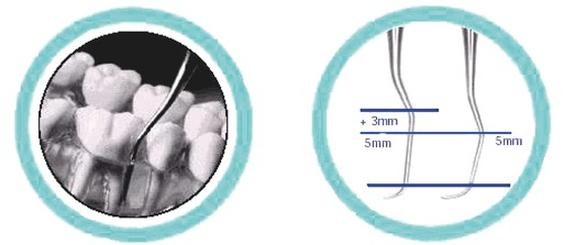
Lekarz dentysta zamierza wykonać zabieg przedstawiony na rycinach. Który instrument powinna przygotować asystentka?
Do gabinetu dentystycznego przybyła matka z czteroletnim dzieckiem na wizytę adaptacyjną. W celu uświadomienia dziecku, dlaczego występuje próchnica oraz jak ważna jest dbałość o higienę jamy ustnej, należy
Którą zasadę z pięciu zmian należy zastosować, ustawiając podgłówek do pracy w obrębie szczęki bądź żuchwy?