Pytanie 1
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Który zapis tympanogramu jest charakterystyczny dla wysiękowego zapalenia ucha środkowego?
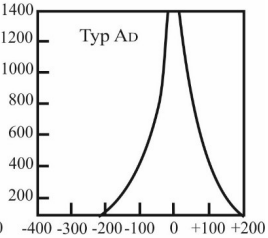
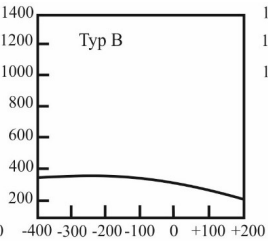
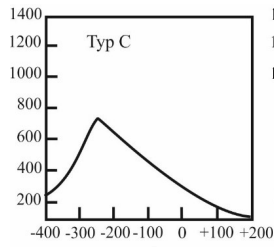
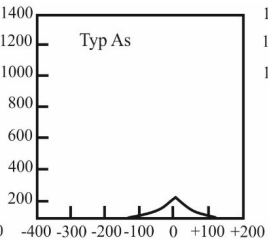
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Które rozwiązanie techniczne powinno zastosować się w dużej auli, w której często będą prowadzone zajęcia dla osób z wadami słuchu?
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Cyfrowym układem zapobiegania sprzężeniom jest układ
Wykonując próbę SISI, prosi się pacjenta, aby sygnalizował
Podczas badań audiometrycznych w polu swobodnym są stosowane
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Po stworzeniu wirtualnego modelu wkładki usznej należy
Aparat słuchowy na przewodnictwo powietrzne wmontowany w oprawki aparatu okularowego jest pod względem konstrukcji i użytych elementów najbardziej podobny do aparatu typu
Z jakich elementów składa się system pętli induktofonicznej?
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Jeśli poziom dźwięku wynosi 100 dB, to wartość skuteczna ciśnienia akustycznego jest równa
W audiometrii impedancyjnej nie jest możliwe wykonanie
Jeżeli osłuchiwany aparat słuchowy sprawia wrażenie sprawnego pomimo uwag pacjenta o słabym wzmocnieniu dźwięków, należy
Jakość sygnału mowy przetwarzanego przez aparat słuchowy można poprawić dzięki zastosowaniu
Aby wyeliminować efekt okluzji, w konsekwencji którego pojawia się nienaturalne brzmienie własnego głosu, należy
Protezowanie słuchu typu otwartego u osób dorosłych pozwala na
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Rożek jest elementem aparatów słuchowych typu
W jakich jednostkach miary wyraża się poziom głośności?
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Audiometr w punkcie protezycznym powinien pozwalać na wykonanie u pacjenta audiometrii tonalnej z maskowaniem oraz
Ostatnim etapem produkcji wkładki metodą SLA jest
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Aparat ITE jest aparatem
Pomiaru całkowitego wzmocnienia akustycznego aparatu słuchowego dokonuje się przy poziomie sygnału wejściowego
Dziecko z centralnymi zaburzeniami przetwarzania słuchowego wymaga zaopatrzenia w
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
Zauszny aparat słuchowy czyści się za pomocą
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się