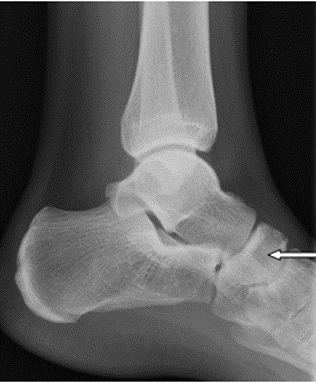
Pytanie 1
Na radiogramie czaszki strzałką zaznaczono
Wynik: 17/40 punktów (42,5%)
Wymagane minimum: 20 punktów (50%)
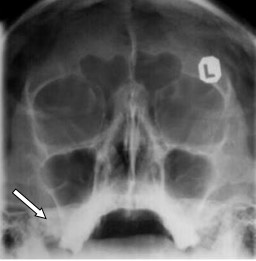
Na radiogramie czaszki strzałką zaznaczono

Ligand stosuje się
Jakie źródła promieniowania stosowane są w brachyterapii?
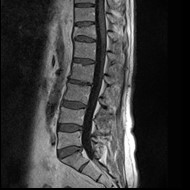
Na obrazie uwidoczniono złamanie kompresyjne kręgu
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
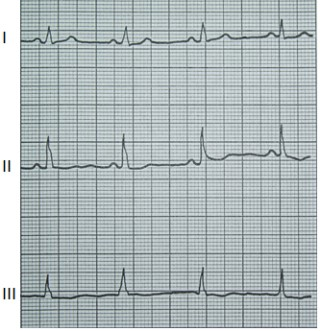
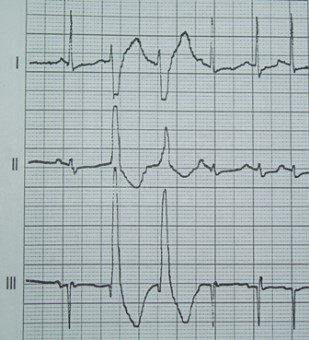
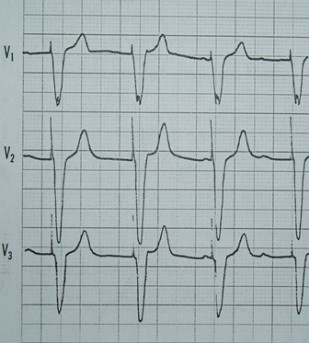
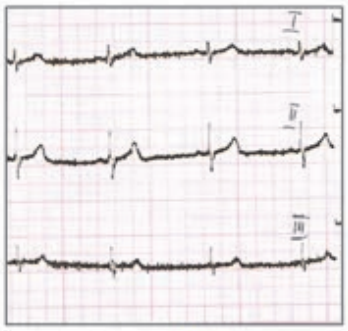
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
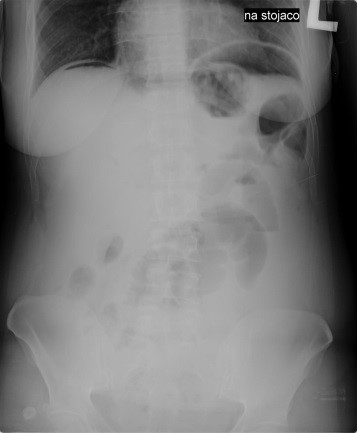
Radiogram jamy brzusznej uwidacznia
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
W radiografii mianem SID określa się
Więzka promieniowania X to
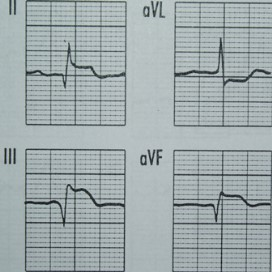
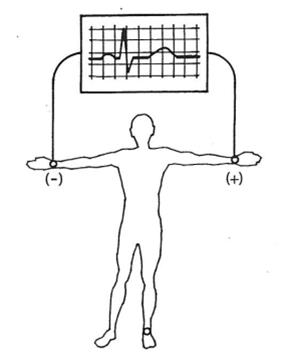
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Wskazaniem do wykonania badania spirometrycznego jest
Jaki sposób frakcjonowania dawki jest stosowany w radioterapii konwencjonalnej?
Zamieszczone na ilustracji obrazy dotyczą badania
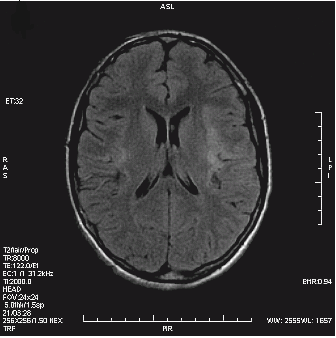
Który artefakt uwidoczniono na skanie RM głowy?
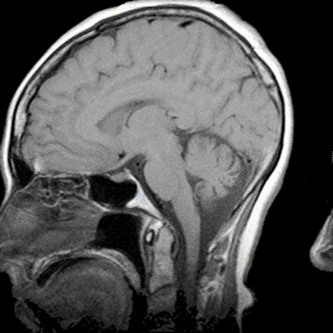
Który obraz MR mózgu został wykonany w sekwencji DWI?
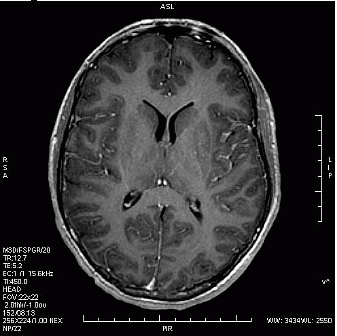
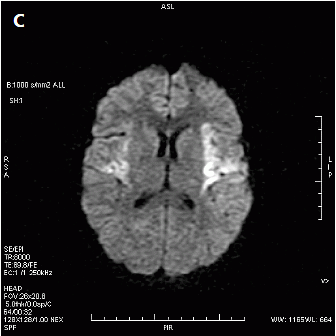
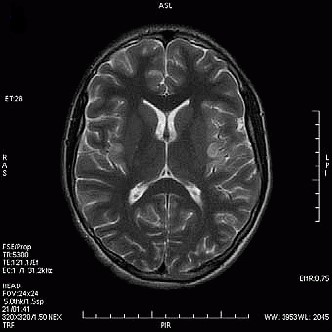
Zarejestrowany na obrazie TK artefakt jest spowodowany
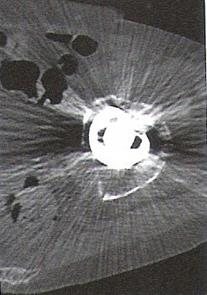
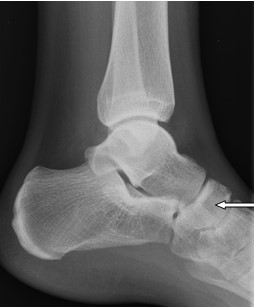
Na radiogramie strzałką oznaczono
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
W zapisie EKG załamek U występuje bezpośrednio po załamku
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
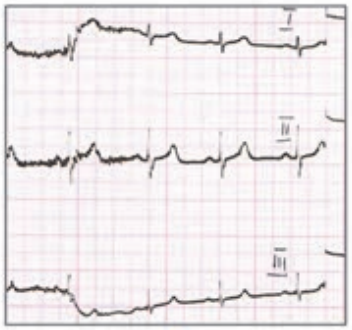
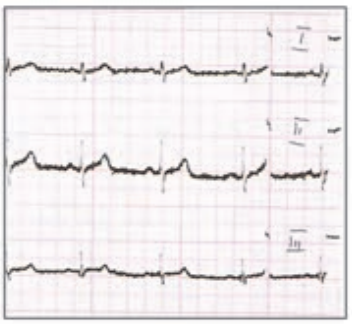
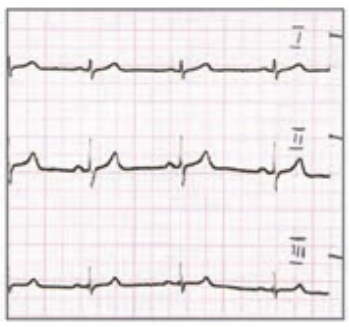
Który elektrokardiogram jest poprawny technicznie?
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
W badaniu audiometrycznym do oceny przewodnictwa kostnego wybranego ucha słuchawkę kostną należy przyłożyć do
Ligand stosuje się
Objawem późnego odczynu popromiennego po teleradioterapii jest
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

Brachyterapia polega na napromieniowaniu pacjenta promieniowaniem
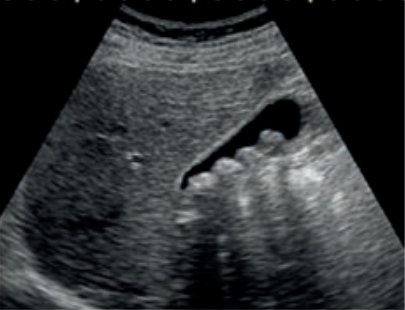
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Na zamieszczonym radiogramie strzałką oznaczono kość