Pytanie 1
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
W urządzenie typu BI-CROS są zaopatrywani pacjenci, u których stwierdzono
W celu wyeliminowania prawdopodobieństwa powstawania sprzężenia zwrotnego w aparacie słuchowym należy zastosować wkładkę
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
Typowym bodźcem stosowanym dla TEOAE jest
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Najczęściej używanymi mikrofonami pomiarowymi w akustyce są mikrofony
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Próg dyskryminacji, który wyznacza się podczas badania audiometrią mowy, to próg
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
Właściwą metodą badania słuchu u niemowląt jest
Co oznacza płaski tympanogram u dzieci?
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Co to jest OSPL90?
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
Implant kostny BAHA zaleca się pacjentom
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Do okienka owalnego dochodzi podstawa
Próg przewodnictwa kostnego określa stan
Mostek impedancyjny może być wykorzystywany w celu
Przeciwwskazaniem do zastosowania aparatu słuchowego typu BAHA jest
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
W przypadku pacjentów z przewlekłym zapaleniem ucha środkowego, aby zaspokoić ich potrzeby związane z komfortem słyszenia, można zastosować
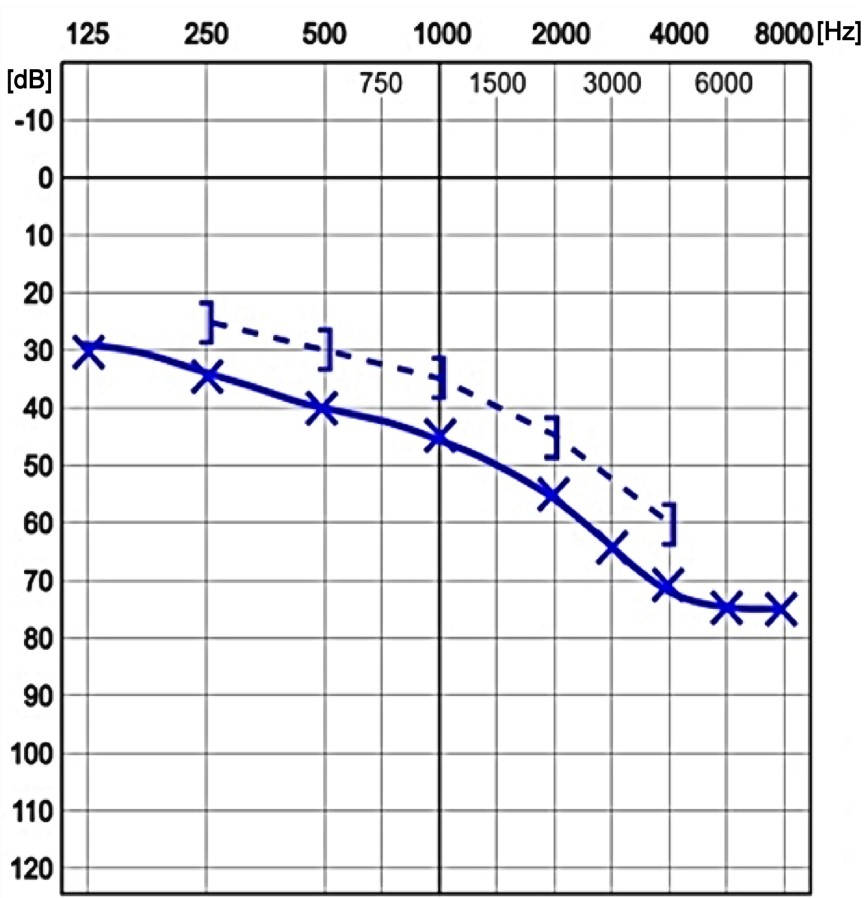
Przedstawiony audiogram wskazuje na niedosłuch typu
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Do pracowni protetycznej zgłosił się pacjent, skarżąc się, że jego aparat „gwiżdże”. Najbardziej prawdopodobną przyczyną wystąpienia tej wady jest
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Jaki niedosłuch wywołują choroby ucha wewnętrznego?
Podstawą działania aparatów słuchowych typu BAHA jest
Z jakich elementów składa się system pętli induktofonicznej?
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
Pomiaru całkowitego wzmocnienia akustycznego aparatu słuchowego dokonuje się przy poziomie sygnału wejściowego
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
W celu wyeliminowania negatywnego wpływu hałasu na rozumienie mowy, w aparatach słuchowych można zastosować
W celu wyeliminowania efektu okluzji w zausznym aparacie słuchowym należy