Pytanie 1
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
W której próbie stroikowej przystawia się stroik do czoła (u podstawy nosa) lub na szczycie głowy i porównuje się przewodnictwo kostne ucha prawego i lewego?
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
W systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej oznacza się symbolem
Standardowe badanie urografii polega na podaniu pacjentowi środka kontrastującego
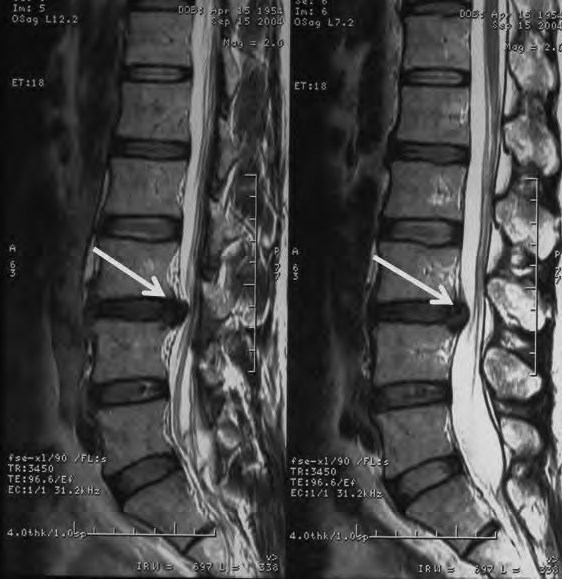
Na obrazie RM uwidoczniono odcinek kręgosłupa
Obiektywną metodą badania słuchu jest audiometria
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Diagnozowanie metodą PET oparte jest na zjawisku
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W badaniu PET stosuje się tylko radioizotopy emitujące
W badaniu EKG elektrodę przedsercową V4 należy umocować
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
Do środków kontrastujących negatywnych należą
W której technice brachyterapii stosuje się źródła promieniowania o mocy dawki 2-12 Gy/h?
Kolimator wielolistkowy w akceleratorze liniowym jest stosowany do
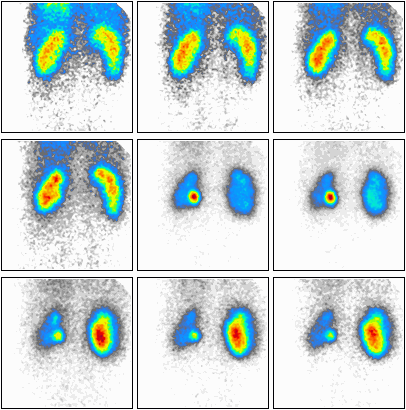
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
Ligand stosuje się
Limfografia to badanie kontrastowe
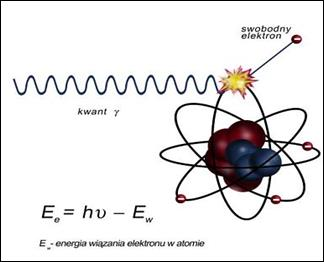
Na ilustracji przedstawiono zjawisko
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
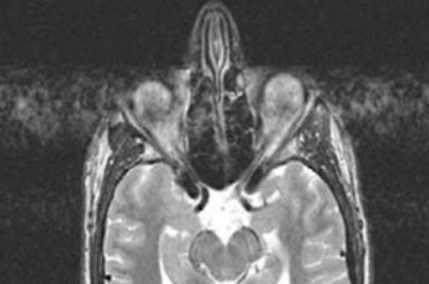
Co jest przyczyną artefaktu widocznego na obrazie MR?
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
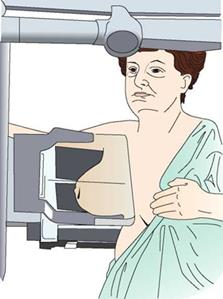
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada