Pytanie 1
Ile ścian ma jama bębenkowa?
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Ile ścian ma jama bębenkowa?
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Zgodnie z normą PN-EN 60118-7 procedura wyznaczania równoważnego poziomu szumu na wejściu aparatu słuchowego jest następująca:
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
W audiometrii impedancyjnej nie jest możliwe wykonanie
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Fala dźwiękowa w powietrzu jest zawsze falą
Który układ obróbki dźwięku, stosowany w cyfrowych aparatach słuchowych, realizuje funkcję kompresji w szerokim zakresie dynamiki?
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Który program komputerowy umożliwia instalację aplikacji producentów aparatów słuchowych oraz przechowywanie danych diagnostycznych pacjentów?
Co oznacza płaski tympanogram u dzieci?
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
Najczęściej stosowaną słuchawką w aparatach słuchowych jest słuchawka
Środkiem indywidualnej ochrony przed hałasem są
Maksymalne dofinansowanie na zakup aparatów słuchowych na przewodnictwo powietrzne udzielane przez Narodowy Fundusz Zdrowia dzieciom i młodzieży uczącej się do 26 roku życia wynosi
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Na hali produkcyjnej w firmie stolarskiej panuje nadmierny hałas. Jakie rozwiązanie powinien zapewnić pracodawca po uwzględnieniu, że pracownicy w trakcie pracy muszą porozumiewać się ze sobą oraz słyszeć sygnały ostrzegawcze?
Próg przewodnictwa kostnego określa stan
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Anamnezę przeprowadza się w celu
Schorzenie zwane „uchem pływaka” dotyczy
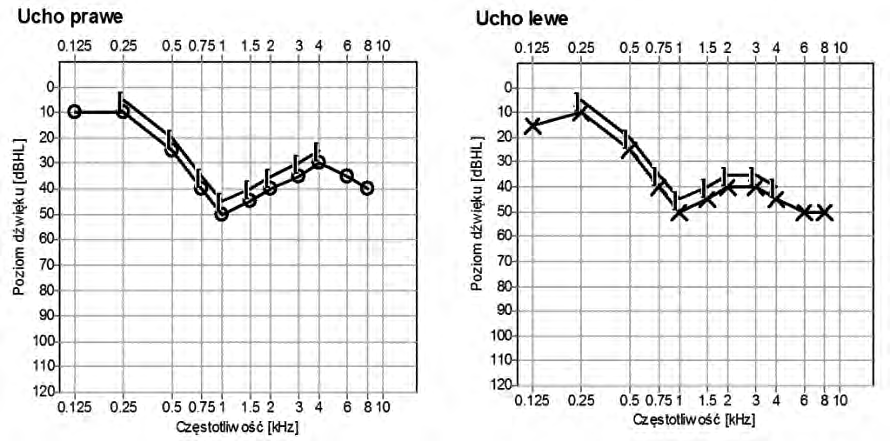
Zamieszczony audiogram przedstawia wynik badania pacjenta
APHAB jest procedurą badającą
Wkładki do uszu dla pływaków są wykonane
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Do punktu protezycznego zgłosił się zaprotezowany pacjent, który skarży się, że przebywając na ulicy słyszy za głośno, także w domu dźwięki typu „stuk naczyń” również są dla niego za głośne. Jakich zmian należy dokonać w aparatach słuchowych aby poprawić pacjentowi komfort słyszenia?
Pacjent z obustronnym niedosłuchem odbiorczym oczekuje po założeniu aparatów słuchowych poprawy rozumienia mowy w hałasie i na ulicy. Pacjentowi należy zaproponować aparat wyposażony w
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
Który system wspomagający słyszenie opiera swoje działania na zasadzie łączności radiowej z wykorzystaniem modulacji?
Do określenia związanych ze słyszeniem potrzeb dorosłego pacjenta można wykorzystać kwestionariusze
Po stworzeniu wirtualnego modelu wkładki usznej należy
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do