Pytanie 1
Obraz stawu kolanowego otrzymano metodą
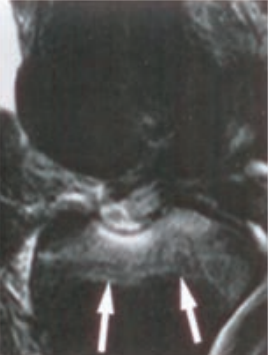
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
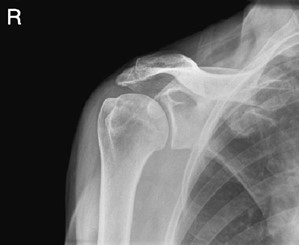
Obraz stawu kolanowego otrzymano metodą

Na radiogramie uwidoczniono
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
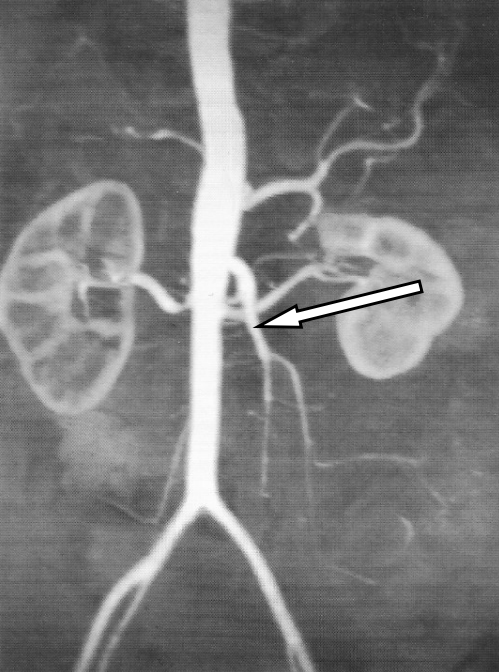
Którą tętnicę zaznaczono strzałką na obrazie MR?
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
Fistulografia to badanie kontrastowe
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Obrazowanie w sekwencjach STIR, FLAIR, SE wykonywane jest w badaniu
Proces chemicznego wywoływania radiogramów polega na
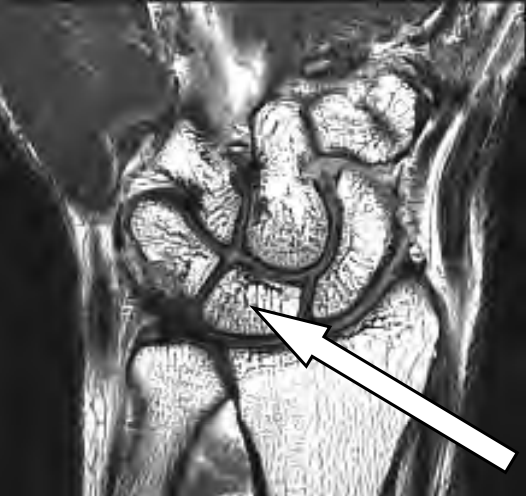
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
Jaki jest cel stosowania bolusa w radioterapii?
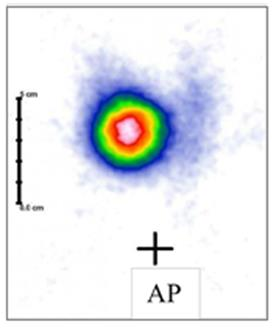
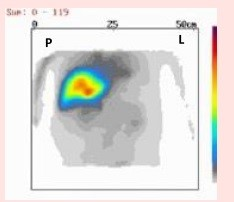
Na scyntygramie tarczycy uwidoczniono guzek
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Jak konwencjonalnie frakcjonuje się dawkę w teleradioterapii?
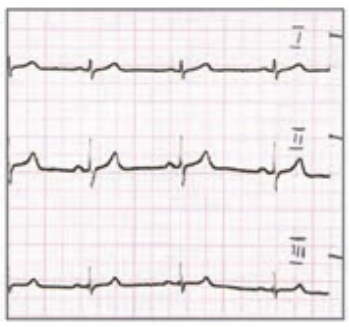
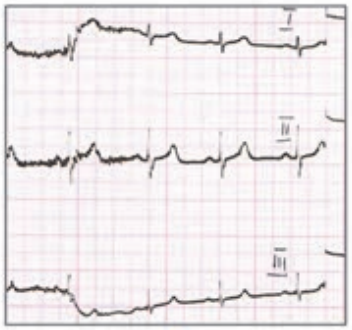
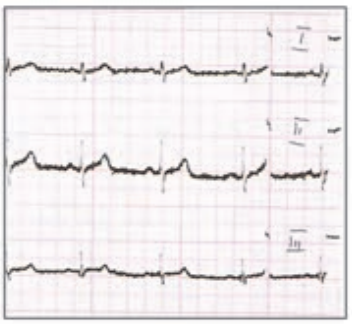
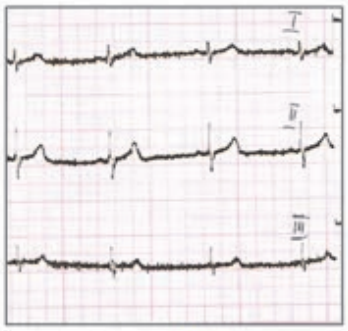
Który elektrokardiogram jest poprawny technicznie?
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Na scyntygramie strzałką oznaczono
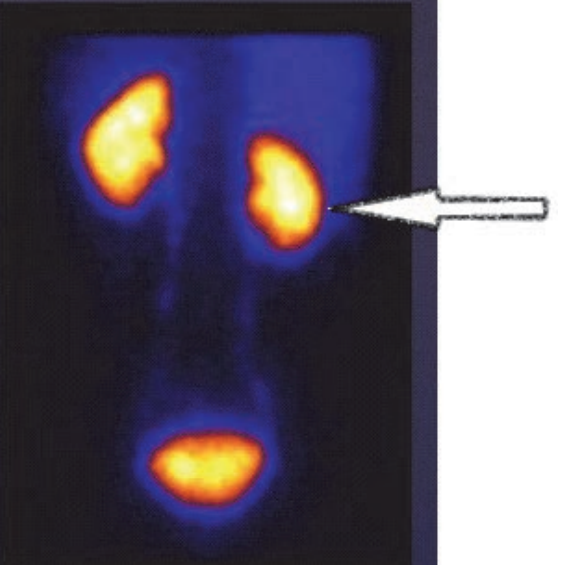
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
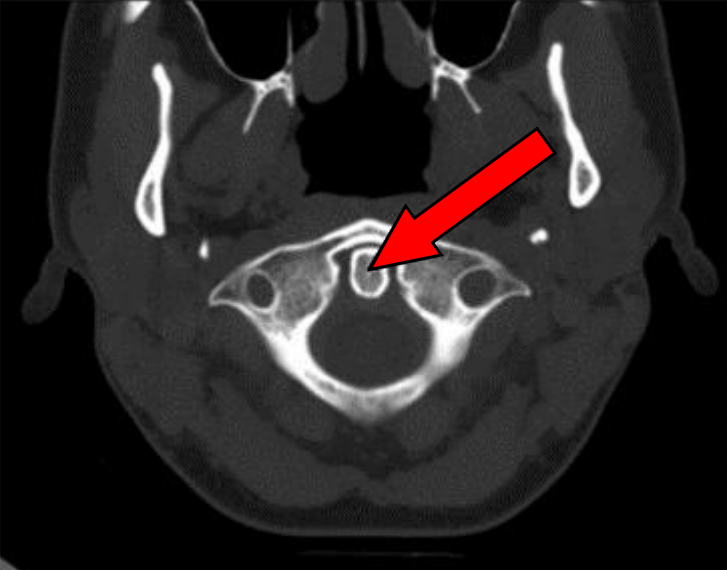
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Który załamek odzwierciedla repolaryzację komór w zapisie EKG?
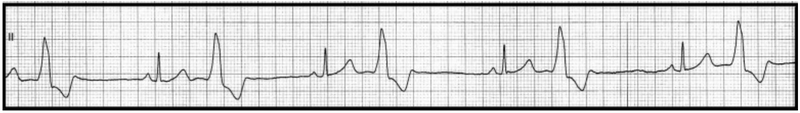
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
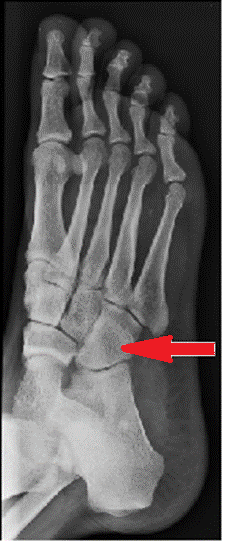
Na radiogramie stopy strzałką wskazano kość
W technice napromieniania SSD mierzona jest odległość źródła promieniowania od
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest