Pytanie 1
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Próby stroikowe należy zawsze rozpocząć od przeprowadzenia próby
Na podstawie wyniku tympanometrii można stwierdzić
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Zauszny aparat słuchowy czyści się za pomocą
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Mostek impedancyjny może być wykorzystywany w celu
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Rolą układu przewodzącego ucha jest
Do pracowni protetycznej zgłosił się pacjent, skarżąc się, że jego aparat „gwiżdże”. Najbardziej prawdopodobną przyczyną wystąpienia tej wady jest
Odbierając aparat słuchowy od pacjenta do przeglądu technicznego, protetyk słuchu powinien
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do
Cechą obiektywną dźwięku jest
Aparat ITE jest aparatem
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Otoskopowanie ma na celu sprawdzenie stanu
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
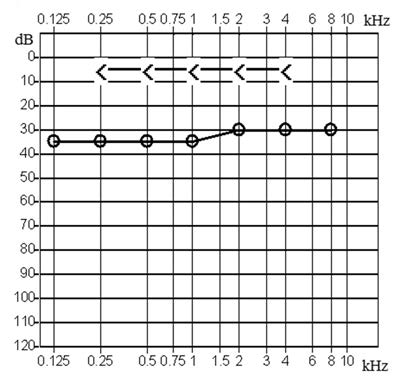
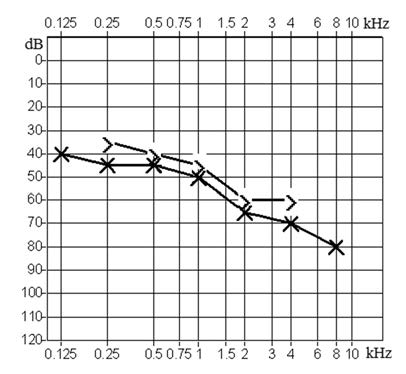
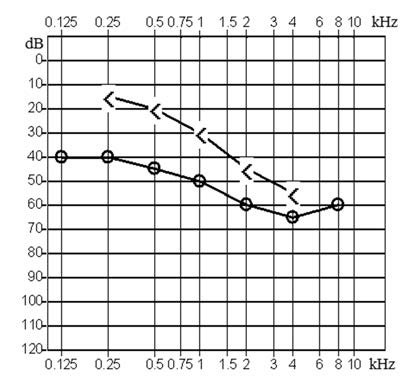
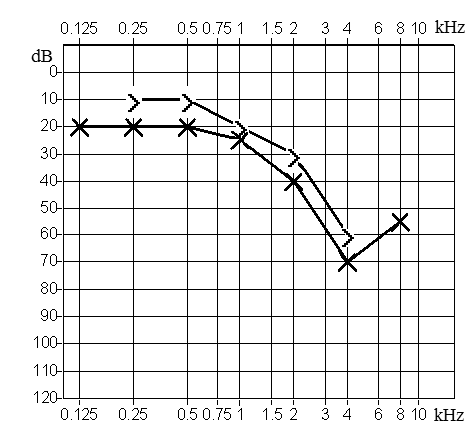
Z czym łączy się trąbka słuchowa?
Jak zmniejszyć zjawisko okluzji?
Czym objawia się neuropatia słuchowa?
Wrzecionko wchodzi w skład
W ilu rzędach uporządkowane są najczęściej zewnętrzne komórki rzęsate u człowieka?
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Jaka jest prawdopodobna przyczyna popiskiwania aparatu słuchowego zausznego?
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
Ile ścian ma jama bębenkowa?
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Jaki rodzaj indywidualnej wkładki usznej należy zastosować u osób niedosłyszących z progiem słyszenia niskich tonów, mniejszym niż 40 dB dla zapewnienia komfortu słyszenia?
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?