Pytanie 1
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
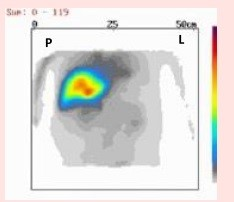
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
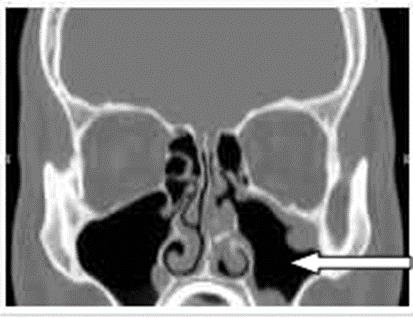
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Rytm alfa i beta rejestruje się podczas badania
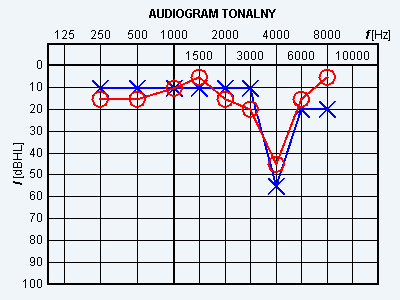
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Objawem późnego odczynu popromiennego po teleradioterapii jest
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
W diagnostyce metodą rezonansu magnetycznego biorą udział
„Ognisko zimne” w obrazie scyntygraficznym oznacza
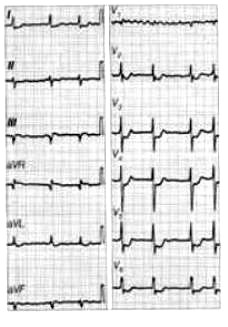
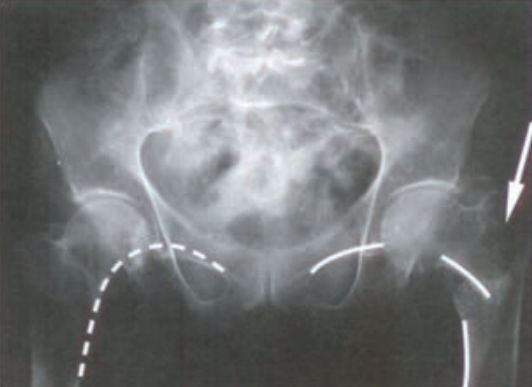
Radiogram przedstawia
Do prób aktywacyjnych stosowanych w badaniu EEG zalicza się
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
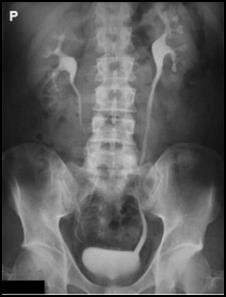
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
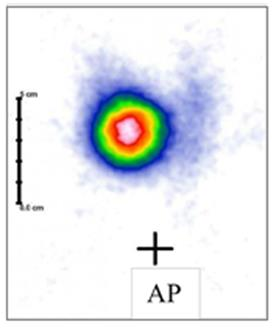
Na przedstawionym scyntygramie ukazano duży obszar
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
W scyntygrafii dynamiczne badanie najczęściej rozpoczyna się
Na scyntygramie tarczycy uwidoczniono guzek
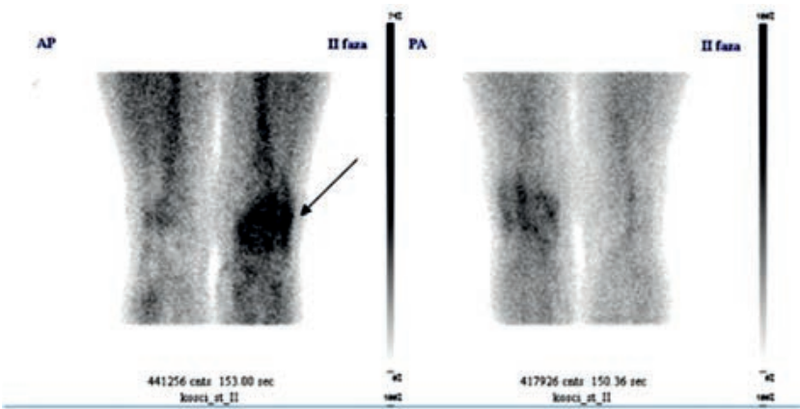
Na którym obrazie zarejestrowano badanie scyntygraficzne?
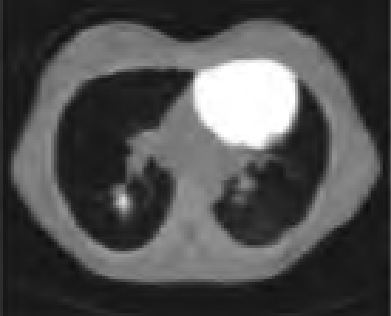
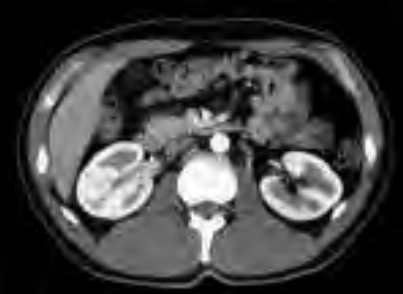
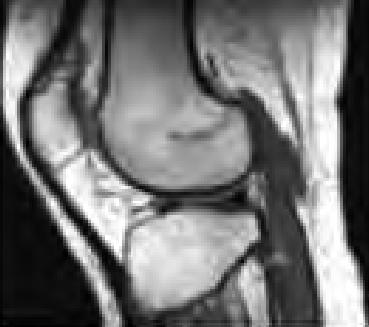
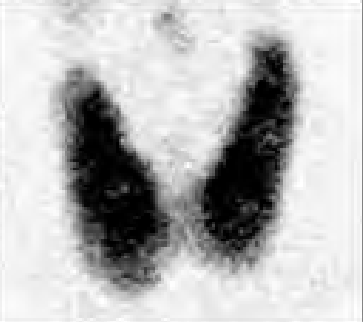
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Zgodnie z obowiązującą procedurą radiologiczną zdjęcie jamy brzusznej przy podejrzeniu zapalenia nerek zostanie wykonane w projekcji
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Limfografia to badanie kontrastowe
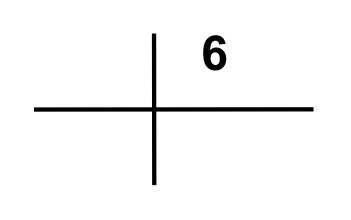
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
Obrazowanie portalowe w radioterapii służy do
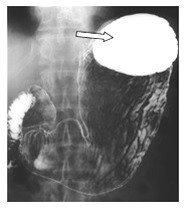
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
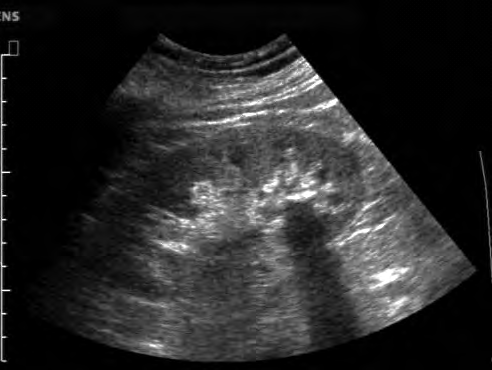
Na radiogramie uwidoczniono złamanie
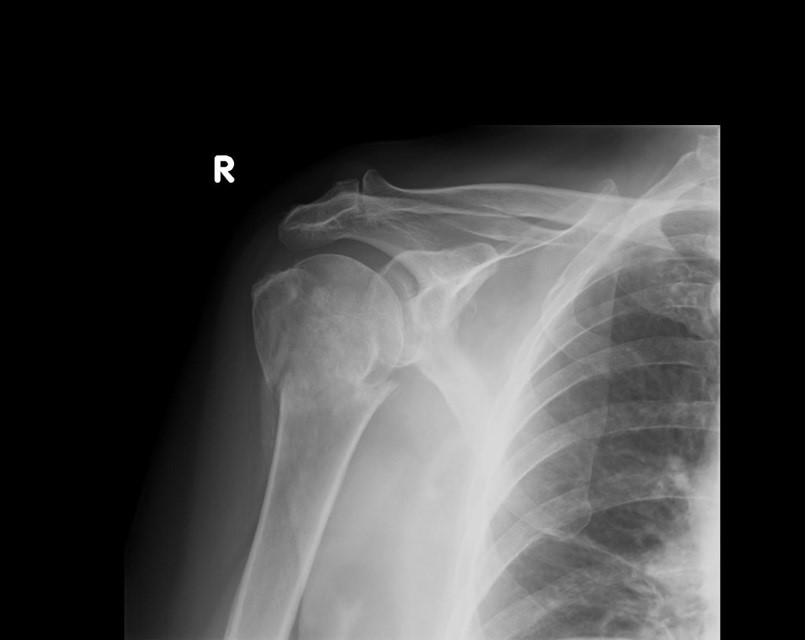
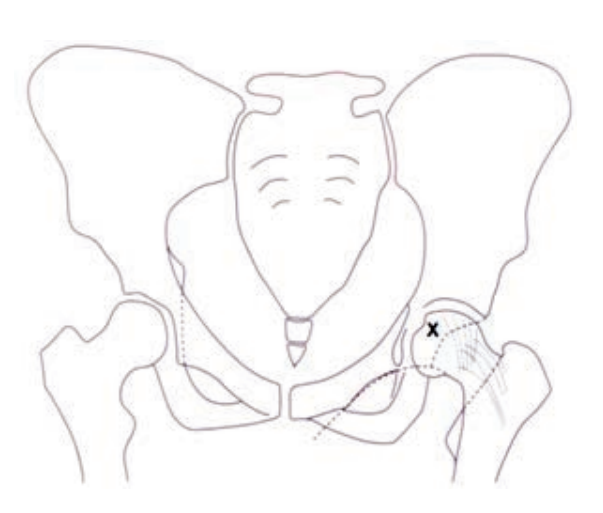
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Na elektrokardiogramie uwidoczniono