Pytanie 1
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Ocena skuteczności i efektywności dopasowania aparatu słuchowego powinna uwzględniać
Próba Gellego służy ocenie
W celu detekcji tonu o częstotliwości 250 Hz przez osobę z prawidłowym słuchem niezbędna jest prezentacja dźwięku o poziomie ciśnienia akustycznego
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
Jakość sygnału mowy przetwarzanego przez aparat słuchowy można poprawić dzięki zastosowaniu
Co stanowi przegrodę między uchem zewnętrznym i środkowym?
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Które badanie słuchu należy przeprowadzić z użyciem mostka impedancyjnego?
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Ciecz wypełniająca schody przedsionka i schody bębenka w ślimaku to
Właściwą metodą badania słuchu u niemowląt jest
Cyfrowym układem zapobiegania sprzężeniom jest układ
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
Środkiem indywidualnej ochrony przed hałasem są
Narząd Cortiego w uchu wewnętrznym mieści się na
Na podstawie wyniku tympanometrii można stwierdzić
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
W przypadku pojawienia się sprzężenia zwrotnego w aparacie słuchowym protetyk słuchu powinien
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Anamnezę przeprowadza się w celu
Mostek impedancyjny może być wykorzystywany w celu
U dzieci uczących się w szkole podstawowej zaleca się stosować aparaty słuchowe
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Różnica pomiędzy progiem odruchu strzemiączkowego w audiometrii impedancyjnej a progiem słyszenia w audiometrii tonalnej dla tonów niskich i średnich, mniejsza od 60 dB, może świadczyć o wystąpieniu
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
Pacjent z obustronnym niedosłuchem odbiorczym oczekuje po założeniu aparatów słuchowych poprawy rozumienia mowy w hałasie i na ulicy. Pacjentowi należy zaproponować aparat wyposażony w
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
Do pracowni protetycznej zgłosił się pacjent, skarżąc się, że jego aparat „gwiżdże”. Najbardziej prawdopodobną przyczyną wystąpienia tej wady jest
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Który audiogram jest charakterystyczny dla urazu akustycznego?
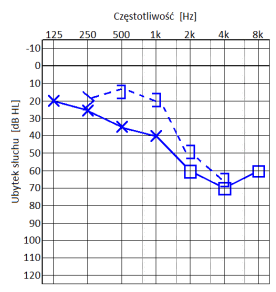
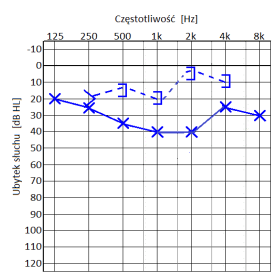
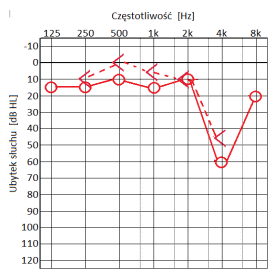
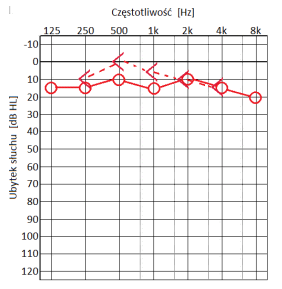
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego