Pytanie 1
Ile poszczególnych testów związanych z kontrolą dezynfekcji termicznej powinno się przygotować dla dwóch myjni-dezynfektorów, jeśli każda z nich przeprowadzi 10 cykli dziennie przez 30 dni?
Wynik: 0/40 punktów (0,0%)
Wymagane minimum: 20 punktów (50%)
Ile poszczególnych testów związanych z kontrolą dezynfekcji termicznej powinno się przygotować dla dwóch myjni-dezynfektorów, jeśli każda z nich przeprowadzi 10 cykli dziennie przez 30 dni?
Wartość A0=60 jest uznawana za wartość minimalną w procesie dezynfekcji
Brak odpowiedzi na to pytanie.
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Brak odpowiedzi na to pytanie.
Do smarowania narzędzi chirurgicznych powinno się używać substancji na bazie
Brak odpowiedzi na to pytanie.
Jakie narzędzia chirurgiczne są wyposażone w zamki?
Brak odpowiedzi na to pytanie.
Laryngoskop należy zdemontować po
Brak odpowiedzi na to pytanie.
Każdy proces sterylizacji przy użyciu pary wodnej powinien być monitorowany za pomocą wskaźników biologicznych, gdy sterylizuje się
Brak odpowiedzi na to pytanie.
Według klasyfikacji Spauldinga, wyroby zaliczane do wysokiego ryzyka powinny być poddane
Brak odpowiedzi na to pytanie.
Czas degazacji po procesie sterylizacji tlenkiem etylenu nie jest uzależniony od
Brak odpowiedzi na to pytanie.
Po zakończeniu procesu sterylizacji ciepły, sterylny materiał powinien
Brak odpowiedzi na to pytanie.
Na podstawie analizy zapisu kontroli parametrów oraz prawidłowego wyniku wskaźnika biologicznego i chemicznego zawsze następuje zwolnienie wsadu zawierającego ortopedyczne
Brak odpowiedzi na to pytanie.
Na zdjęciu przedstawiony jest

Brak odpowiedzi na to pytanie.
Sprzęt medyczny powinien być nieopakowany i musi być użyty natychmiast po procesie sterylizacji?
Brak odpowiedzi na to pytanie.
Kostotomy według klasyfikacji Spauldinga należy zaklasyfikować jako sprzęt
Brak odpowiedzi na to pytanie.
Fiberoskop przeznaczony do niskotemperaturowej sterylizacji, umieszczony w podwójnej sterylnej barierze typu rękaw foliowo-papierowy, może być używany w procesie sterylizacji
Brak odpowiedzi na to pytanie.
Na rękawie papierowo-foliowym przeznaczonym do sterylizacji parą wodną?
Brak odpowiedzi na to pytanie.
Jak długo trwa faza ekspozycji w procesie sterylizacji w temperaturze 134°C?
Brak odpowiedzi na to pytanie.
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Brak odpowiedzi na to pytanie.
Jaką ilość wody trzeba przygotować, aby uzyskać 50 litrów 2,5% roztworu dezynfekującego?
Brak odpowiedzi na to pytanie.
Prawidłowy wynik testu szczelności dostarcza informacji na temat
Brak odpowiedzi na to pytanie.
Gastroskop jest poddawany procesowi czyszczenia oraz dezynfekcji
Brak odpowiedzi na to pytanie.
Czas trwałości sterylnych narzędzi jest uzależniony od
Brak odpowiedzi na to pytanie.
Przedstawiony piktogram ostrzega przed
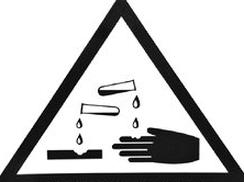
Brak odpowiedzi na to pytanie.
Akceptowalny Poziom gwarancji sterylności (SAL) wynosi
Brak odpowiedzi na to pytanie.
Jakie urządzenia medyczne można czyścić za pomocą ultradźwięków?
Brak odpowiedzi na to pytanie.
Drobnoustroje cechujące się najwyższą odpornością na stresy fizyko-chemiczne w procesie dekontaminacji to
Brak odpowiedzi na to pytanie.
Jakie składniki znajduje się w preparacie do dezynfekcji rąk?
Brak odpowiedzi na to pytanie.
Jakiej informacji nie umieszcza się na tabliczkach znamionowych mocowanych do myjni dezynfektorów?
Brak odpowiedzi na to pytanie.
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
Brak odpowiedzi na to pytanie.
Który z poniższych opisów przedstawia właściwe zasady postępowania z narzędziami?
Brak odpowiedzi na to pytanie.
Test Bowie-Dick'a przeprowadza się
Brak odpowiedzi na to pytanie.
Podczas przygotowywania narzędzi do sterylizacji należy
Brak odpowiedzi na to pytanie.
Jakie środki ochronne zabezpieczają pracowników przed inhalacją tlenku etylenu?
Brak odpowiedzi na to pytanie.
Preparaty zawierające aldehyd glutarowy
Brak odpowiedzi na to pytanie.
Wskaż poprawne zasady dotyczące obsługi kontenerów, które przechodzą przez proces mycia i dezynfekcji maszynowej.
Brak odpowiedzi na to pytanie.
Jakie jest zadanie wskaźników chemicznych stosowanych w procesie sterylizacji?
Brak odpowiedzi na to pytanie.
Analiza pozostałości zanieczyszczeń białkowych na wyrobach medycznych przy użyciu metody biuretowej, jest wykorzystywana do nadzorowania procesu
Brak odpowiedzi na to pytanie.
Jakie wewnętrzne wskaźniki chemiczne typu (klasy) są używane do monitorowania pakietu sterylizowanego parą wodną?
Brak odpowiedzi na to pytanie.
Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
Brak odpowiedzi na to pytanie.
Minimalny czas fazy sterylizacji w procesie sterylizacji parą wodną przy temperaturze 121°C wynosi
Brak odpowiedzi na to pytanie.