Pytanie 1
Aby kontrolować proces sterylizacji parą wodną w urządzeniu do testów, należy zastosować wskaźnik chemiczny typu
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Aby kontrolować proces sterylizacji parą wodną w urządzeniu do testów, należy zastosować wskaźnik chemiczny typu
Badanie szczelności sterylizatora parowego stwierdza, czy
Jednostajna zmiana koloru odczynnika na arkuszu Bowie-Dick'a wskazuje na właściwą penetrację pary wodnej oraz
Gdzie w komorze myjni powinien być zainstalowany test monitorujący parametry dezynfekcji termicznej?
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Jakim testem potwierdza się zdolność sterylizatora parowego do pracy?
Jakie są parametry testu funkcyjnego dla zgrzewarki?
Jakie wyroby medyczne wymagają wykonania testów na szczelność?
Jakie elementy kontrolują testy chemiczne stosowane w dezynfekcji termicznej?
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Wskaźnik chemiczny zastosowany do sterylizacji parowej wykazuje reakcję
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Analiza pozostałości zanieczyszczeń białkowych na wyrobach medycznych przy użyciu metody biuretowej, jest wykorzystywana do nadzorowania procesu
Wskaźnikiem, który znajduje się na opakowaniach do sterylizacji i informuje jedynie o kontakcie opakowania z czynnikiem sterylizującym, jest wskaźnik
Jakie jest zadanie kontroli procesu sterylizacji?
Aby zapewnić prawidłowe funkcjonowanie zgrzewarek do pakowania w papier i folię, wskazane jest przeprowadzenie testu szczelności zgrzewu
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju
Test Bowie Dick'a realizowany jest w urządzeniach sterylizacyjnych
Czas degazacji po procesie sterylizacji tlenkiem etylenu nie jest uzależniony od
Ile poszczególnych testów związanych z kontrolą dezynfekcji termicznej powinno się przygotować dla dwóch myjni-dezynfektorów, jeśli każda z nich przeprowadzi 10 cykli dziennie przez 30 dni?
Jakie organizmy testowe są wykorzystywane w badaniach nad efektywnością działania preparatów dezynfekcyjnych o właściwościach bakteriobójczych?
W jakim procesie sterylizacji faza sterylizacji jest poprzedzona wielokrotnymi impulsami pary wodnej?
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Jakie jest ograniczenie stosowania tlenku etylenu do sterylizacji?
W przypadku wątpliwego przebarwienia wskaźnika przedstawionego na ilustracji wsad należy poddać

Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
Najniższa wartość A0 w procesie dezynfekcji narzędzi, które mają styczność z ranami, powinna wynosić
Jakie parametry są monitorowane w trakcie procesu sterylizacji z użyciem tlenku etylenu?
W trakcie standardowej inspekcji jakości mediów używanych w myjni-dezynfektorze do narzędzi chirurgicznych zaleca się przeprowadzenie analizy
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
Jaką wartość mikrobiologicznej czystości powinny posiadać jałowe narzędzia?
Na rękawie papierowo-foliowym przeznaczonym do sterylizacji parą wodną?
Wskaźniki chemiczne klasy V w połączeniu z urządzeniem imitującym materiały porowate, stanowią zestawy do konkretnych badań klasy
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
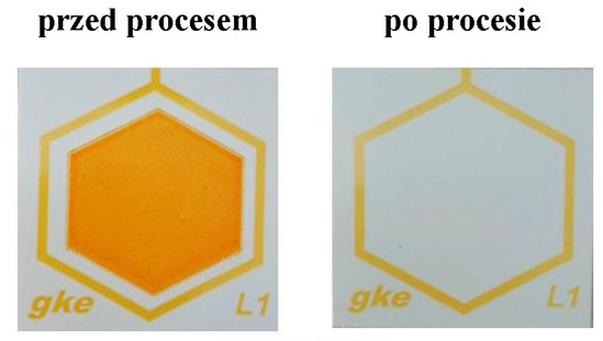
Kto sprawuje nadzór wewnętrzny nad procedurami dekontaminacji narzędzi?
Kiedy wskaźniki fizyczne pokazują właściwe parametry, co to oznacza?
Jaki znak jest umieszczany na wskaźnikach do monitorowania procesu sterylizacji radiacyjnej?
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Jaką liczbę wskaźników do kontroli mycia oraz wskaźników do monitorowania parametrów dezynfekcji termicznej należy nabyć na tydzień, skoro codziennie odbywa się 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?