Pytanie 1
Na radiogramie strzałką oznaczono
Wynik: 23/40 punktów (57,5%)
Wymagane minimum: 20 punktów (50%)
Na radiogramie strzałką oznaczono

Na obrazie rentgenowskim strzałką zaznaczono
Który radioizotop jest emiterem promieniowania alfa?
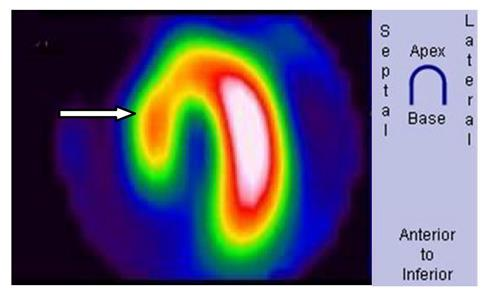
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
Kasety do pośredniej radiografii cyfrowej CR są wyposażone
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
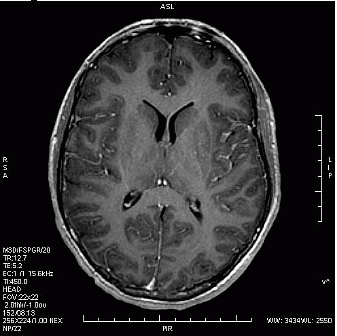
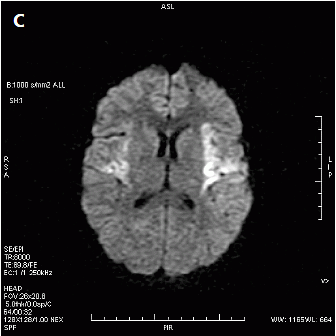
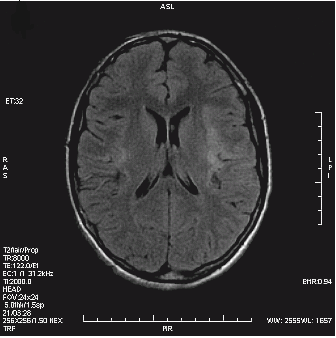
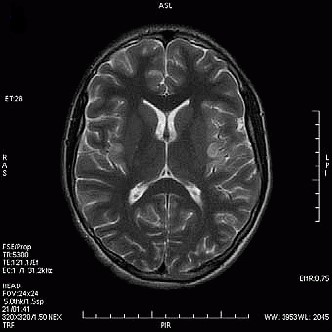
Który obraz MR mózgu został wykonany w sekwencji DWI?
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
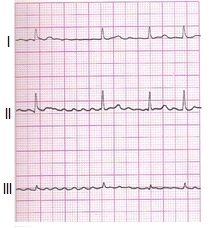
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
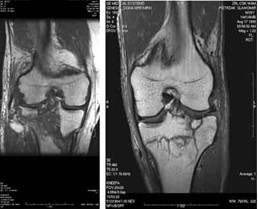
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
Zwiększenie napięcia na lampie rentgenowskiej powoduje
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
Którą kość oznaczono na obrazie rezonansu magnetycznego?
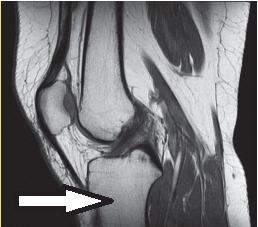
Jaki jest cel stosowania bolusa w radioterapii?
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
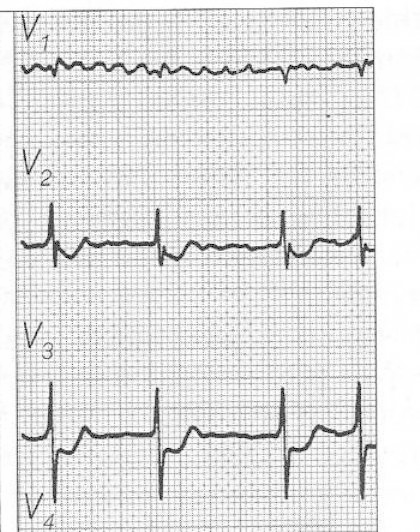
Zamieszczony elektrokardiogram przedstawia
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Co określa M₀ w systemie klasyfikacji nowotworów TNM?
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
Fala głosowa rozchodzi się
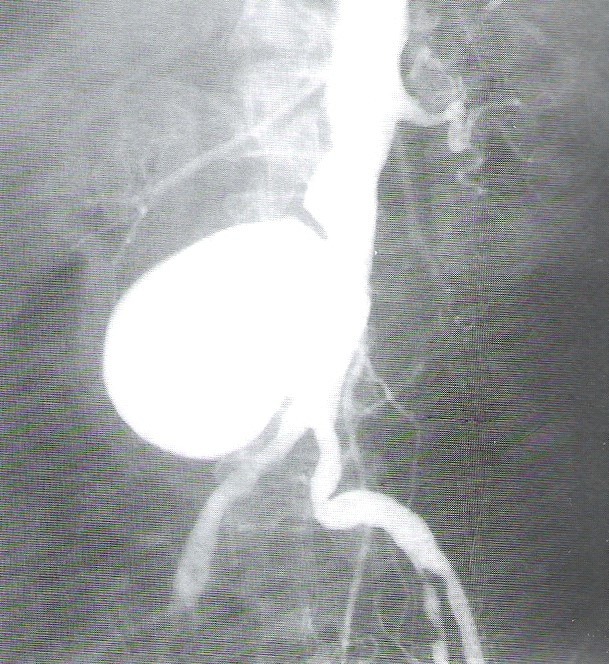
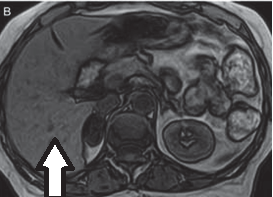
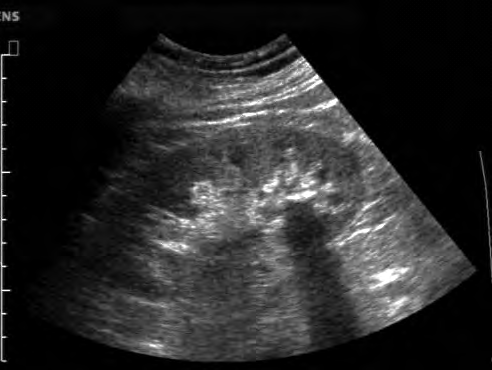
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
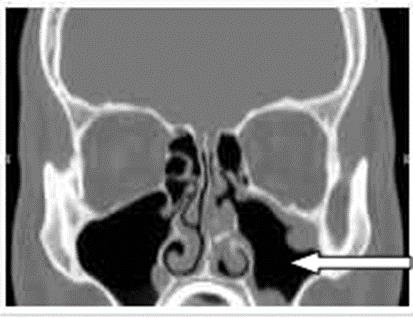
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
Na radiogramie stopy uwidocznione jest złamanie trzonu
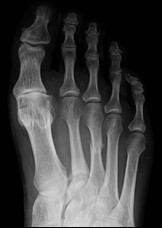
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
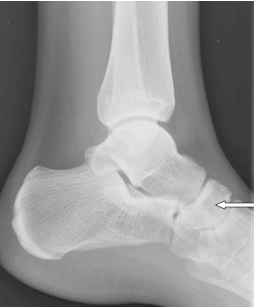
Na radiogramie strzałką oznaczono
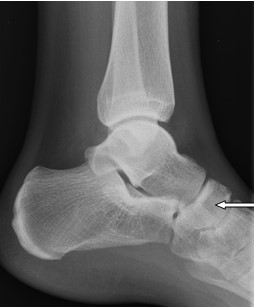
Czym charakteryzuje się późny odczyn popromienny?
W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
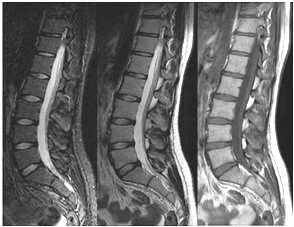
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
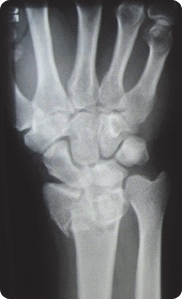
Na radiogramie uwidoczniono złamanie nasady
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Podczas teleradioterapii piersi lewej narządem krytycznym jest
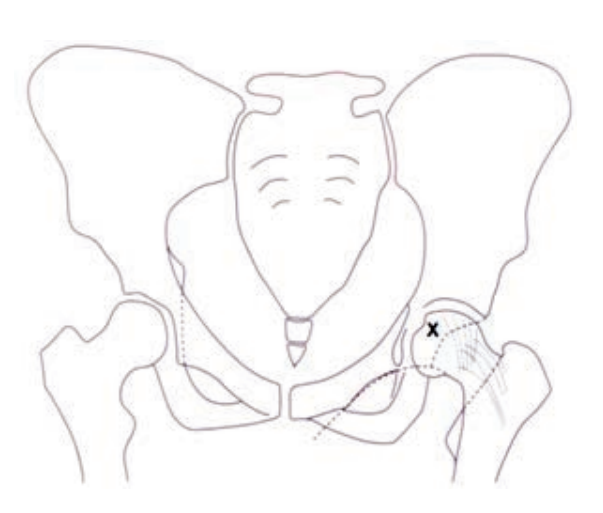
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono