Pytanie 1
W porażeniu nerwu IV występuje upośledzony ruch oka
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
W porażeniu nerwu IV występuje upośledzony ruch oka
Które soczewki kontaktowe mają średnicę o około 1,5 mm mniejszą od widocznej, poziomej tęczówki?
Ćwiczenia z użyciem lokalizatora dźwiękowego mają na celu poprawę
Trudności w nauce czytania i pisania wynikające z zaburzeń widzenia obuocznego oraz nieprawidłowej akomodacji i konwergencji są charakterystyczne dla
Który wynik badania ilościowego konwergencji świadczy o występowaniu osłabionej konwergencji u 6-letniego dziecka?
W zezie pozornym dodatni kąt Kappa sugeruje istnienie zeza
Jedną z funkcji ciała szklistego jest
Badanie refrakcji metodą skiaskopii statycznej u 5-letniego dziecka musi być poprzedzone zastosowaniem
Całkowite uszkodzenie włókien skrzyżowanych nerwu wzrokowego prowadzi do
U pacjenta stwierdzono wadę refrakcji OP +3,50 Dsph /+1,00 Dcyl oś 90°. U pacjenta w OP występuje astygmatyzm
Która metoda leczenia niedowidzenia wymaga zastosowania powidoków oraz zjawiska Haidingera?
Test Brücknera należy wykonać z użyciem
Jeśli w teście Hirschberga refleks świetlny znajduje się w środkowej części tęczówki, to kąt zeza wynosi około
Zapis mocy soczewki +2,50 Dsph, -1,50 Dcyl oś 180° jest równoważny zapisowi
Do charakterystycznych objawów ocznych w przebiegu różyczki u dzieci zalicza się
W teście paskowym obuocznym wartość 4cp/cm oznacza ostrość widzenia równą
Do badania dwojenia w zezie porażennym, przeprowadzanego z użyciem wąskiej smugi świetlnej, wykorzystuje się
Twarde soczewki kontaktowe są szczególnie przydatne w korekcji niezborności
W której metodzie penalizacji należy zastosować pełne wyrównanie wady refrakcji z dodatkiem od +1,00 Dsph do +3,00 Dsph przed okiem niedowidzącym?
U pacjentów z oczopląsem i wyrównawczym ustawieniem głowy oraz zwrotem oczu w prawo należy dobrać pryzmaty przed okiem prawym bazą do
W celu poprawy sprawności akomodacji u 16-letniego pacjenta należy wykonać ćwiczenia z zastosowaniem
Długość osiowa gałki ocznej u zdrowego noworodka wynosi
U dziecka mającego problemy z pisaniem i czytaniem wykonano badanie sprawności akomodacji metodą z użyciem flippera akomodacyjnego. Uzyskano wynik prawidłowy jednoocznie i obniżony obuocznie, co wskazuje na odchylenie od normy w zakresie
Które kryterium powinno być spełnione, aby pacjent mógł wykonywać ćwiczenia z użyciem cheiroskopu?
Który wynik badania fiksacji świadczy o występowaniu u pacjenta fiksacji paramakularnej oka lewego?
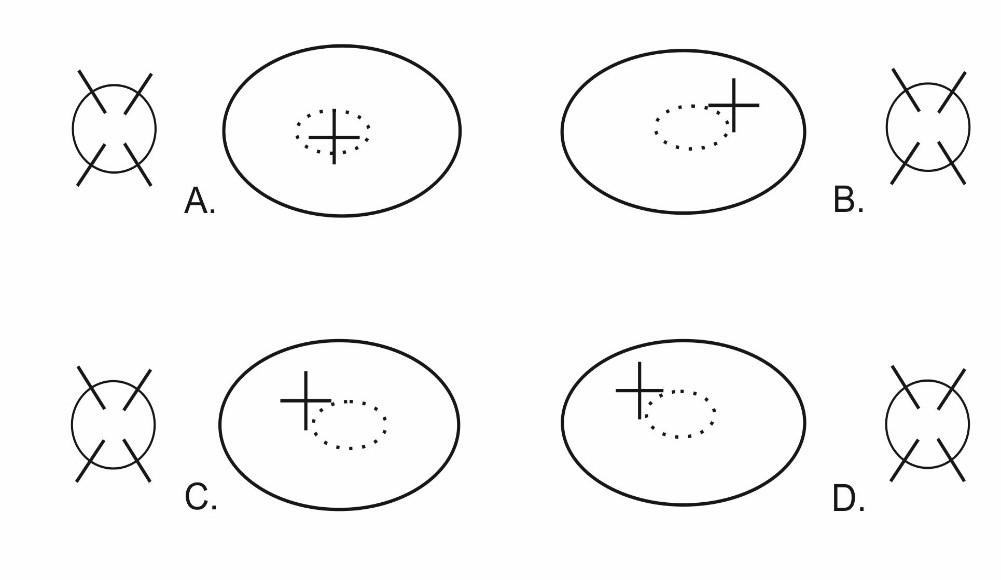
Dziecko z ostrością widzenia 0,4 przez pół roku nosiło obturator na oku prawym i odbywało ćwiczenia pleoptyczne. Nastąpiła poprawa ostrości widzenia do 0,6. Oznacza to, że u dziecka występuje niedowidzenie
Stosowanie u małych dzieci 0,25% atropiny do oka prowadzącego ma na celu
Jednym z czynników powodującym problemy w pracy wzrokowej z bliska u 10-letniego pacjenta z prawidłową ostrością wzroku i prawidłowym widzeniem stereoskopowym, zgłaszającego zamazywanie liter podczas czytania, jest nieprawidłowa
Która informacja uzyskana w wywiadzie rodzinnym jest nieistotna w etiologii zeza?
W diagnostyce zeza skośnego do różnicowania niedowładu mięśnia skośnego górnego jednego oka z niedowładem mięśnia prostego górnego drugiego oka należy wykorzystać test
Do pomiaru wartości szkieł okularowych stosuje się
Niedorozwój jąder nerwów VI i VII powodujący zaburzenia narządu ruchowego oczu jest charakterystyczny dla zespołu
Który wynik pomiaru PBK należy uznać za prawidłowy u 5-letniego dziecka?
Pomiar poziomu stereoskopii testem Langa II u dziecka w 2. roku życia wykonuje się w zakresie
U 6-letniego dziecka z exotropią okresową należy zastosować ćwiczenia z użyciem
Obserwacja i wywiad z pacjentem wykazały wyrównawcze ustawienie głowy z brodą uniesioną ku górze. Taki stan może sugerować występowanie zeza
Który rodzaj szkieł optycznych należy zastosować, jeśli u pacjenta stwierdzono astygmatyzm złożony?
Ćwiczenia w celu poprawy zakresu konwergencji, stosowane pod ścisłym nadzorem ortoptystki, są wskazane w przypadku występowania zeza
Zastosowanie czerwonego filtra jest wymagane w ćwiczeniach
Twarde soczewki kontaktowe są szczególnie przydatne w korekcji niezborności