Pytanie 1
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Wynik: 18/40 punktów (45,0%)
Wymagane minimum: 20 punktów (50%)
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Na wykresie EKG zaznaczono
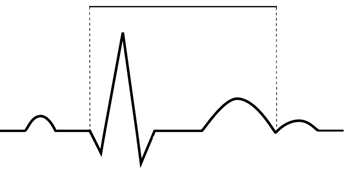
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Strzałką na schemacie oznaczono
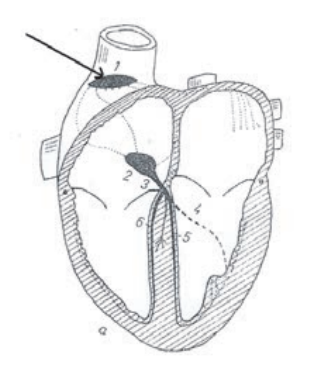
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
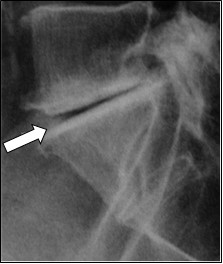
Na obrazie rentgenowskim strzałką zaznaczono
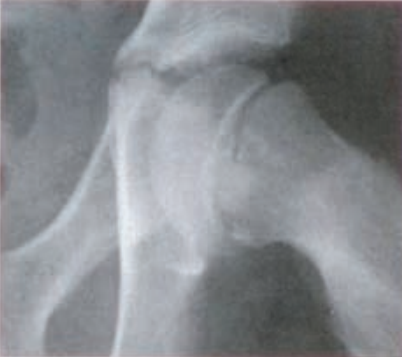
Na rentgenogramie strzałką zaznaczono
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
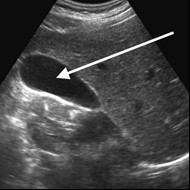
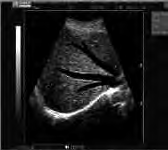
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Która sekwencja w obrazowaniu MR jest stosowana do uwidocznienia naczyń krwionośnych?
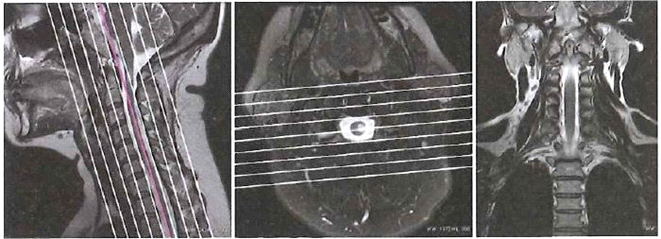
Obrazy MR kręgosłupa szyjnego przedstawiają etap planowania badania warstw
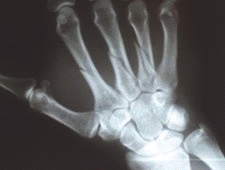
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Pomiar densytometryczny BMD metodą DXA z kręgosłupa powinien obejmować kręgi
W scyntygrafii dynamiczne badanie najczęściej rozpoczyna się
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
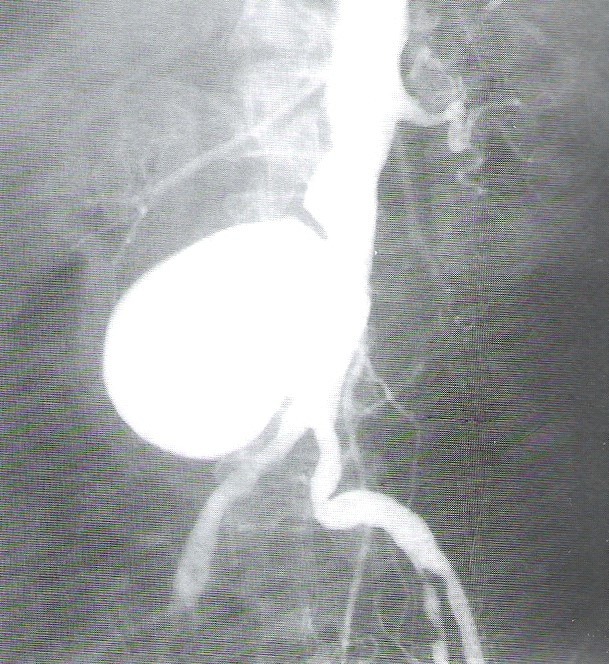
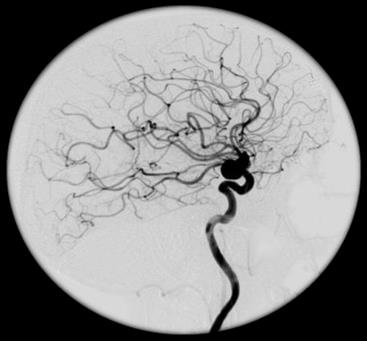
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
Technika stereotaktyczna polega na napromienianiu nowotworu
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Przyczyną zaniku kostnego jest
Na radiogramie uwidoczniono złamanie
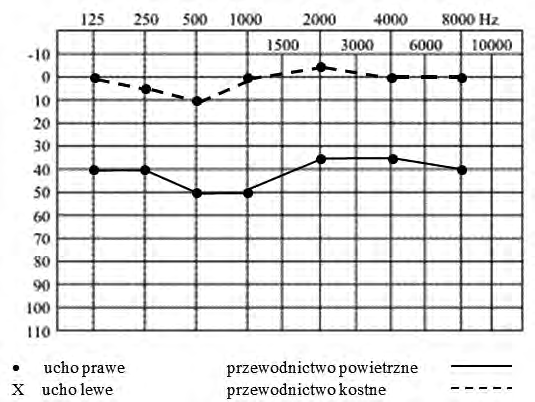
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
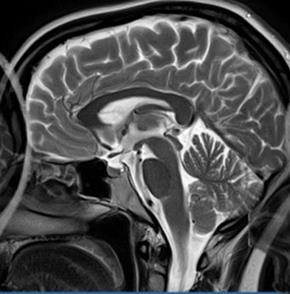
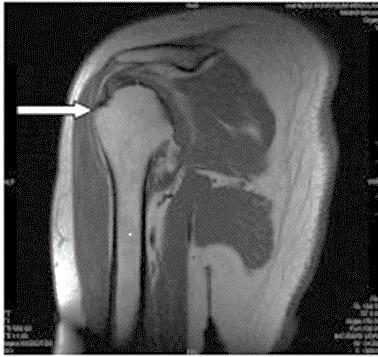
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Który obraz MR mózgu został wykonany w sekwencji DWI?
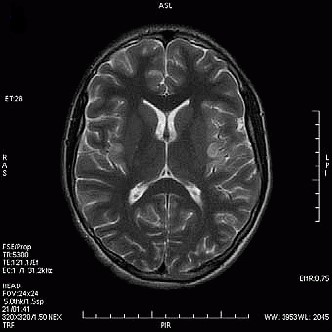
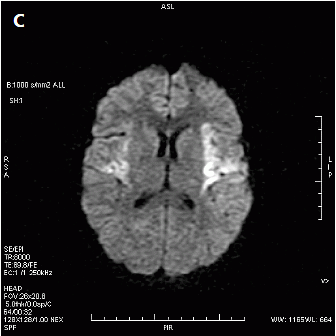
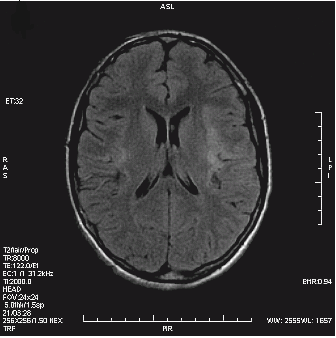
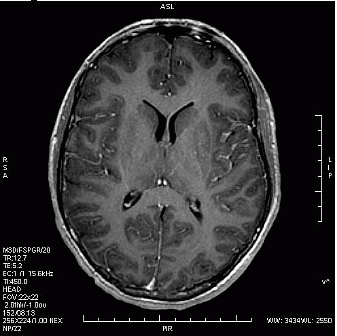
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
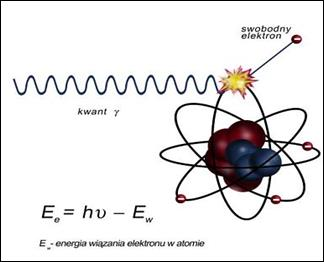
Na ilustracji przedstawiono zjawisko
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
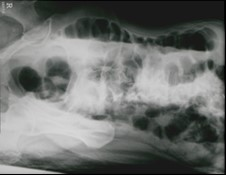
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy