Pytanie 1
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
W radioterapii hadronowej leczenie odbywa się przy użyciu
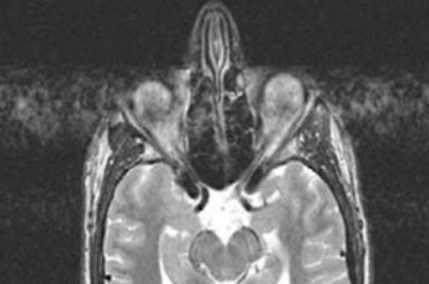
Co jest przyczyną artefaktu widocznego na obrazie MR?
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
W diagnostyce metodą rezonansu magnetycznego biorą udział
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Promieniowanie rentgenowskie powstaje w wyniku hamowania
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?

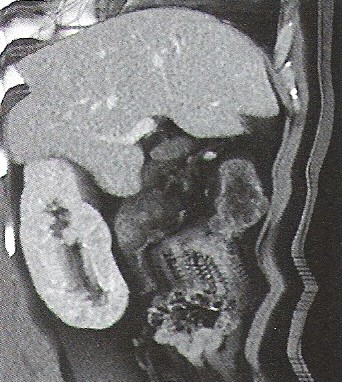
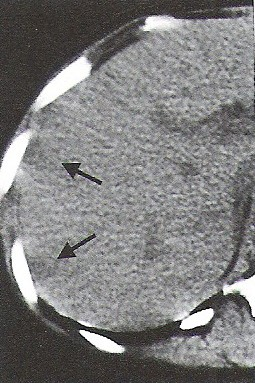
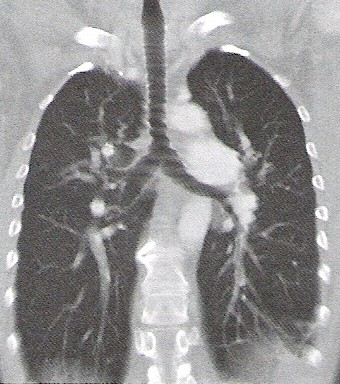
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Nieostrość geometryczna obrazu rentgenowskiego zależy od
W której technice brachyterapii stosuje się źródła promieniowania o mocy dawki 2-12 Gy/h?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
W ultrasonografii występuje zależność:
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Więzka promieniowania X to
W radiografii mianem SID określa się
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Diagnozowanie metodą PET oparte jest na zjawisku
Promieniowanie rentgenowskie jest
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?