Pytanie 1
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Jakie jest zastosowanie testu kontrolnego dla zgrzewu?
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Jaką minimalną odległość powinny zachować materiały sterylne ustawione bezpośrednio na regałach oraz półkach od podłogi?
Składanie oraz pakowanie bielizny operacyjnej w sterylizatorni powinno być realizowane
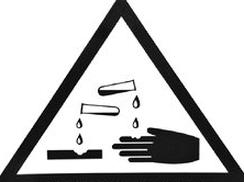
Przedstawiony piktogram ostrzega przed
Nadzór nad procesem przygotowania giętkiego endoskopu powinien obejmować
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Czas trwałości sterylnych narzędzi jest uzależniony od
W skład prawidłowego algorytmu procesu dezynfekcji wchodzi: wstępne płukanie, mycie, I płukanie w trakcie etapów, II płukanie w trakcie etapów, dezynfekcja termiczna z końcowym płukaniem oraz suszenie?
Której dezynfekcji należy poddać narzędzia przedstawione na zdjęciu? Należy uwzględnić informację, że plastikowe posiadają napis "Steam".

Wskaź, jakie opakowanie sterylizacyjne powinno być użyte do zapakowania zestawu narzędzi chirurgicznych poddawanych sterylizacji w temperaturze 134°C?
Nowe elastyczne wyroby medyczne powinny być przechowywane w oryginalnym opakowaniu oraz w miejscu
Medyczny produkt stworzony z biomateriałów i wprowadzany do wnętrza ciała, to
Nawilżenie narzędzi chirurgicznych stosuje się w celu
Ile mililitrów koncentratu środka dezynfekującego należy zastosować do przygotowania 3 litrów roztworu roboczego o stężeniu 0,5%?
Właściwy rezultat wskaźników biologicznych informuje
Związek chemiczny stosowany w procesie sterylizacji, wykazujący działanie rakotwórcze, mutagenne, toksyczne oraz drażniące to
Badania zabrudzeń stosuje się do analizy efektywności
Jakie właściwości ma papier stosowany w sterylizacji?
W zestawach narzędzi ze stali nierdzewnej znajdują się wskaźniki chemiczne typu
Przy obliczaniu wydatków na dekontaminację uwzględnia się materiały eksploatacyjne, którymi są
W fazie końcowego płukania, które łączy się z dezynfekcją termiczną, zaleca się używanie wody
Zgodnie z klasyfikacją Spauldinga wziernik nosowy jest zaliczany do sprzętu o ryzyku
Za dobór wskaźnika chemicznego, jego zastosowanie oraz interpretację wyników, odpowiada
Po zastosowaniu narzędzi stalowych, powinny one przejść wstępną dezynfekcję w preparacie
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
Pozłacane uchwyty lub pozłacane końcówki pęset wskazują na
Do urządzeń z napędem odpowiednia jest metoda dezynfekcji, jaką stanowi dezynfekcja
Środek dezynfekujący, który neutralizuje wirusy bez osłonki, ma wpływ na
Analiza pozostałości zanieczyszczeń białkowych na wyrobach medycznych przy użyciu metody biuretowej, jest wykorzystywana do nadzorowania procesu
Jakie parametry dezynfekcji maszynowej są odpowiednie dla sprzętu medycznego wrażliwego na temperaturę?
Które z poniższych mikroorganizmów charakteryzują się najwyższą odpornością na chemiczne środki dezynfekcyjne?
Jakiej informacji producent nie zamieszcza na etykiecie sterylnego wyrobu medycznego przeznaczonego do jednorazowego użycia?
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?
Aby stworzyć nieprzepuszczalny system bariery sterylnej z materiału Tyvek-folia, konieczne jest
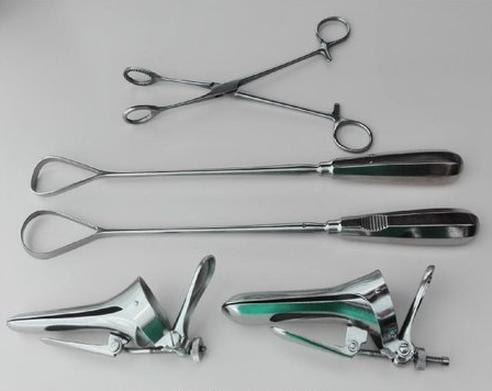
Porównaj spis zestawu narzędzi ginekologicznych, w którego skład wchodzą po dwie sztuki: kulociągów, klemów okienkowych, łyżeczek skrobaczek, wzierników Cusco z zamieszczoną ilustracją zestawu.
W zestawie na ilustracji brakuje
Sprzęt medyczny przeznaczony do kasacji powinien być przekazany dopiero po zakończeniu procedury