Pytanie 1
W trakcie standardowej kontroli jakości mediów zasilających myjnię-dezynfektor do narzędzi chirurgicznych, zaleca się przeprowadzenie analizy
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
W trakcie standardowej kontroli jakości mediów zasilających myjnię-dezynfektor do narzędzi chirurgicznych, zaleca się przeprowadzenie analizy
Ile mililitrów koncentratu środka dezynfekującego należy zastosować do przygotowania 3 litrów roztworu roboczego o stężeniu 0,5%?
Wskaźniki chemiczne monitorujące parametry dezynfekcji termicznej mają na celu kontrolowanie
Która z poniższych cech nie jest typowa dla tlenku etylenu?
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Test Bowie & Dicka powinien być zrealizowany w sterylizatorze parowym?
Jak można pozbyć się mlecznobiałych osadów z narzędzi?
Jaką liczbę wskaźników do kontroli mycia oraz wskaźników do monitorowania parametrów dezynfekcji termicznej należy nabyć na tydzień, skoro codziennie odbywa się 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
W urządzeniu testowym procesu (PCD) do nadzoru nad wsadem sterylizacji parowej wykorzystywany jest wskaźnik
Jakie produkty tworzą barierę dla mikroorganizmów podczas wyjmowania pojemnika ze sterylizatora, transportu oraz przechowywania?
Jednoparametrowe wskaźniki chemiczne zaliczane są do jakiego rodzaju (klasy)?
Oblicz łączny koszt dwutygodniowej kontroli jakości zgrzewu, która odbywa się codziennie na dwóch zgrzewarkach rolkowych. Cena jednego testu wynosi 0,10 zł?
Jak nazywa się liczbowy wymiar?
Jak powinien być przygotowany troakar do mycia ręcznego?
Kapturek ochronny ETO powinien być założony przed przystąpieniem do fiberoskopii
Aby uzyskać 5 litrów 7% roztworu roboczego środka dezynfekcyjnego, ile należy użyć?
Brak odpowiedzi na to pytanie.
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
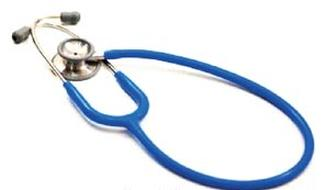
Jakie opakowanie jednorazowe powinno być użyte do pakowania narzędzi przeznaczonych do sterylizacji parowej?
Przedstawione na ilustracji instrumentarium należy przygotować do maszynowego mycia i dezynfekcji na wózku wsadowym

Przedstawiony na ilustracji sprzęt medyczny poddawany jest procesowi maszynowej dezynfekcji przy parametrach temperatury i czasu wynoszących odpowiednio

W zestawach narzędzi wykonanych ze stali nierdzewnej znajdują się wskaźniki chemiczne rodzaju
Wyroby są sterylizowane w rękawach poliamidowych
W sytuacji nagłego wzrostu ciśnienia w komorze sterylizatora, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
Początkowe etapy korozji wżerowej, które pojawiają się na instrumentach chirurgicznych, charakteryzują się
Który z poniższych opisów przedstawia właściwe zasady postępowania z narzędziami?
Nawilżenie narzędzi chirurgicznych stosuje się w celu
W myjni ultradźwiękowej fale dźwiękowe o dużej częstotliwości wywołują
Drobnoustroje cechujące się najwyższą odpornością na stresy fizyko-chemiczne w procesie dekontaminacji to
Okres przechowywania instrumentów po użyciu na sucho, bez wcześniejszej obróbki, powinien być ograniczony do
Kiedy następuje nagły wzrost ciśnienia pary w komorze sterylizatora, co się dzieje z zaworem bezpieczeństwa?
Po zakończeniu maszyny do mycia i dezynfekcji narzędzi chirurgicznych w fazie dezynfekcji, po 3 minutach utrzymywania temperatury 90°C, cały wsad należy
Badanie szczelności sterylizatora parowego stwierdza, czy
Powstanie w wyniku reakcji utleniania warstwy pasywnej na powierzchni narzędzi, spowoduje
Wiertarka ortopedyczna powinna być oddana do regularnego przeglądu serwisowego zaraz po
Sprzęt medyczny jest klasyfikowany do procesów dekontaminacji, łącznie ze sterylizacją, na podstawie
W jaki sposób należy rozmieszczać ciężkie kontenery oraz lekkie pakiety w komorze sterylizującej?
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Koszt zakupu 100 arkuszy papieru krepowanego wynosi 40 zł. Cena za 1 metr taśmy wskaźnikowej to 0,10 zł. Do zamknięcia pakietu używa się 50 cm taśmy. Jaki będzie koszt przygotowania jednego pakietu, który będzie zapakowany w dwa arkusze papieru krepowanego i zaklejony 50 cm taśmy?
Emulgacja, która występuje podczas procesu czyszczenia, polega na
Jak należy składować materiały po procesie sterylizacji?