Pytanie 1
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Jakie wskaźniki chemiczne są przeznaczone do kontroli pakietu sterylizowanego za pomocą pary wodnej?
Prawidłowy wynik testu szczelności dostarcza informacji na temat
Mikrosimens (μs) stanowi jednostkę
Woda, która zawiera znaczące ilości jonów wapnia oraz magnezu, nazywana jest
W przypadku uszkodzenia sterylizatora parowego, można przeprowadzić sterylizację zestawu do szycia, który jest umieszczony w torebce papierowo-foliowej?
Na określenie czasu ważności pakietów po przeprowadzeniu sterylizacji nie oddziałują
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
Gdzie znajduje zastosowanie histeroskop podczas zabiegów?
Zestaw chirurgiczny przeznaczony do leczenia przepukliny powinien być poddany sterylizacji
Główną metodą dezynfekcji bielizny operacyjnej oraz narzędzi chirurgicznych jest sterylizacja
Do narzędzi tnących zaliczają się:
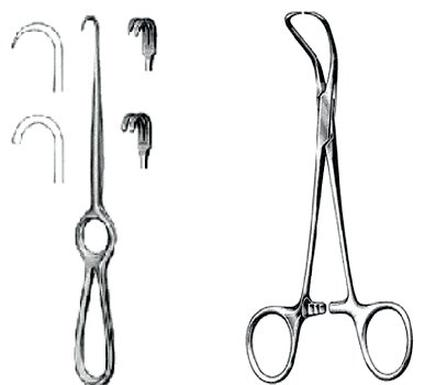
Jakie narzędzie charakteryzuje się pyszczkiem z twardą wkładką, przewlekanego złącza, ramionami oraz uchwytami pozłacanymi?
Myjnia ultradźwiękowa nie jest właściwą metodą dezynfekcji dla
Fosforany obecne w detergentach mają na celu
Kiedy wskaźnik chemiczny dojdzie do swojego końcowego stanu, co to oznacza?
Rury silikonowe używane w respiratorze powinny być czyszczone oraz dezynfekowane w myjni dezynfektorze na wózku wsadowym do
Jakie urządzenia medyczne można czyścić za pomocą ultradźwięków?
Jakie są wymagane parametry do dezynfekcji maszynowej bronchofiberoskopu?
Jakiego oleju używa się do konserwacji medycznych produktów ze stali nierdzewnej?
Ile razy można wykonać sterylizację masek krtaniowych oznaczonych kółkiem z przekreśloną cyfrą 45?
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Jaką ilość koncentratu środka czyszczącego trzeba zastosować, aby uzyskać 17 litrów 2% roztworu do czyszczenia ultradźwiękowego?
Na ilustracjach przedstawiono
Który dokument dotyczący procesów dekontaminacji umożliwia połączenie pakietu, procesu oraz pacjenta?
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Ostrza do skalpela chirurgicznego, oznaczone przekreśloną dwójką w kółku, mogą być używane
Za dobór wskaźnika chemicznego, jego zastosowanie oraz interpretację wyników, odpowiada
Ile mililitrów koncentratu środka dezynfekującego należy zastosować do przygotowania 3 litrów roztworu roboczego o stężeniu 0,5%?
Zgrzew można uznać za prawidłowy, jeśli
Właściwym testem do kontroli sterylizacji plazmowej w niskiej temperaturze jest test biologiczny oraz test chemiczny klasy
Trokary, według klasyfikacji Spauldinga, zaliczane są do wyrobów medycznych w kategorii
W skład zestawu narzędzi tnących wchodzą:
W przypadku wykrycia korozji naprężeniowej narzędzi chirurgicznych należy
Jaką ilość arkuszy papieru białego i zielonego należy wykorzystać do prawidłowego opakowania 20 zestawów narzędziowych?
Zalecaną metodą do wyjaławiania narzędzi chirurgicznych jest sterylizacja
Wskaźnikiem, który znajduje się na opakowaniach do sterylizacji i informuje jedynie o kontakcie opakowania z czynnikiem sterylizującym, jest wskaźnik
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Kiedy stwierdzimy nieprawidłowy rezultat testu mycia mechanicznego, co należy zrobić?
Aby przygotować 8 litrów roztworu roboczego o stężeniu 2,5%, konieczne jest użycie