Pytanie 1
Zgodnie z normą dotyczącą myjni-dezynfektorów, technika ninhydrynowa jest używana do identyfikacji pozostałości zanieczyszczeń
Wynik: 14/40 punktów (35,0%)
Wymagane minimum: 20 punktów (50%)
Zgodnie z normą dotyczącą myjni-dezynfektorów, technika ninhydrynowa jest używana do identyfikacji pozostałości zanieczyszczeń
Jakie preparaty są potrzebne do wykonania mycia w myjni ultradźwiękowej?
Do jakich celów wykorzystuje się 0,9% roztwór NaCl?
Aby uzyskać 1 litr roztworu o stężeniu 3%, ile należy odmierzyć
Powstawanie mlecznobiałych osadów na narzędziach jest związane z nadmierną obecnością w wodzie
Kto w sterylizatorni określa termin ważności dla sprzętu sterylnego?
Na wózku do mycia i dezynfekcji narzędzi chirurgicznych w chirurgii małoinwazyjnej powinno się umieścić
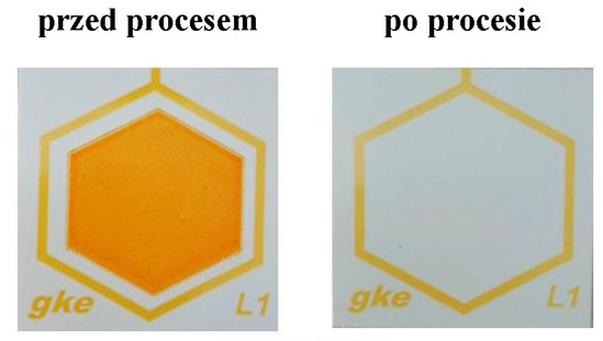
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Sposobem, który nie nadaje się do sterylizacji materiałów opatrunkowych, jest sterylizacja
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Jakie środki zabezpieczające chronią pracowników przed inhalacją tlenku etylenu?
Koszt zakupu 100 arkuszy papieru krepowanego wynosi 40 zł. Cena za 1 metr taśmy wskaźnikowej to 0,10 zł. Do zamknięcia pakietu używa się 50 cm taśmy. Jaki będzie koszt przygotowania jednego pakietu, który będzie zapakowany w dwa arkusze papieru krepowanego i zaklejony 50 cm taśmy?
Temperatura 130°C stanowi warunek zgrzewania rękawa
Korozja przedstawiona na ilustracji spowodowana jest

Interpretacja wyniku załączonego testu mycia wskazuje na konieczność

W celu uniknięcia ostatniego etapu płukania zaleca się użycie wody w pełni zdemineralizowanej, aby nie doszło do
Analiza pozostałości zanieczyszczeń białkowych na wyrobach medycznych przy użyciu metody biuretowej, jest wykorzystywana do nadzorowania procesu
Woda, która została oczyszczona poprzez procesy parowania i skraplania, to woda
Mieszanki wsadów, które zawierają: materiały porowate, narzędzia metalowe, narzędzia emitujące światło, wymagają sterylizacji
Jakie jest ograniczenie stosowania tlenku etylenu do sterylizacji?
Zgodnie z klasyfikacją Spauldinga wziernik nosowy jest zaliczany do sprzętu o ryzyku
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Co należy zrobić bezpośrednio po tym, jak spojówka oka miała kontakt z zanieczyszczoną krwią?
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
Jakie opakowanie jednorazowe powinno być użyte do pakowania narzędzi przeznaczonych do sterylizacji parowej?
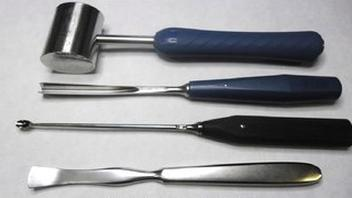
Narzędzie przedstawione na rysunku należy poddać sterylizacji

Na ilustracji przedstawiono korozję

Mikrosimens (μs) stanowi jednostkę
Podczas przygotowywania narzędzi laparoskopowych do sterylizacji, należy je złożyć zgodnie
Jakiej informacji producent nie zamieszcza na etykiecie sterylnego wyrobu medycznego przeznaczonego do jednorazowego użycia?
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
Jaką minimalną odległość należy zachować pomiędzy składowanymi materiałami sterylnymi a miejscem higieny rąk oraz innymi obszarami, które mogą być narażone na zachlapanie wodą, środkami dezynfekcyjnymi i lekami?
Osoba chroniąca się za pomocą następujących środków ochrony indywidualnej: czepek, maseczka, gogle, fartuch foliowy, rękawiczki nitrylowe, jest gotowa do
Bronchofiberoskop to urządzenie endoskopowe
Jaką wartość mikrobiologicznej czystości powinny posiadać jałowe narzędzia?
Aby ocenić efektywność procesu dezynfekcji termicznej, jaki test należy przeprowadzić?
Aerator to urządzenie stosowane w sterylizatorni do
Zgodnie z obowiązującymi wytycznymi, etykieta umieszczona na pojemniku z narzędziami zanurzonymi w środku dezynfekcyjnym powinna zawierać
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju