Pytanie 1
Zestaw rentgenogramów przedstawia
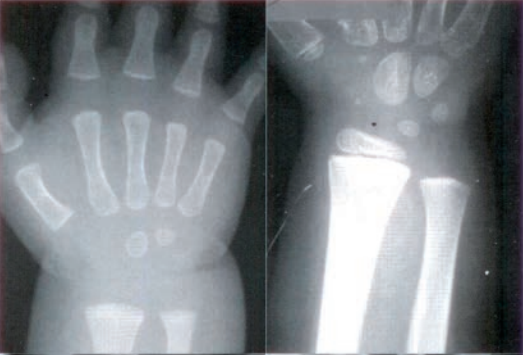
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
Zestaw rentgenogramów przedstawia

Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
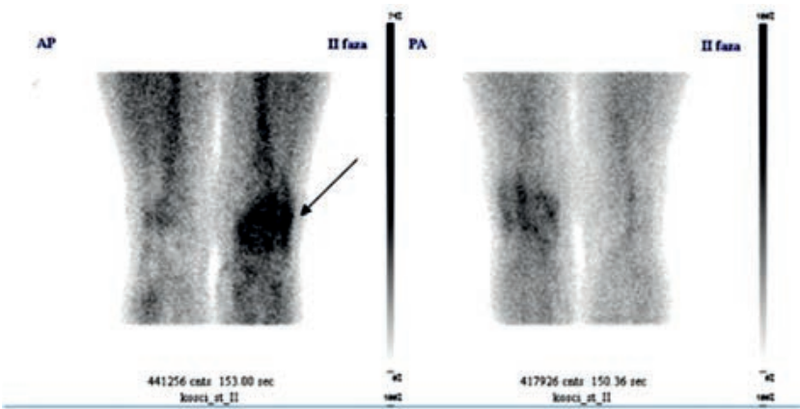
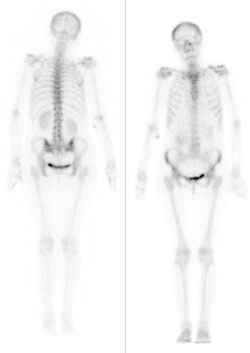
Na przedstawionym scyntygramie ukazano duży obszar
Obszary napromieniania w technice IMRT w trakcie wykonywania zabiegu radioterapeutycznego wyznacza
Rumień skóry pojawiający się podczas radioterapii jest objawem
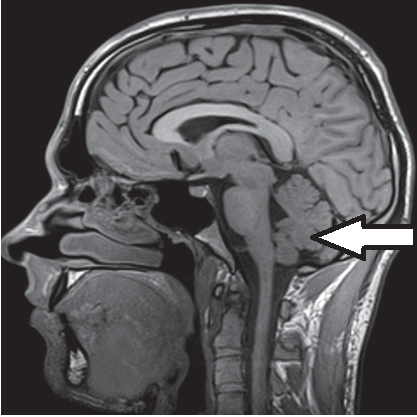
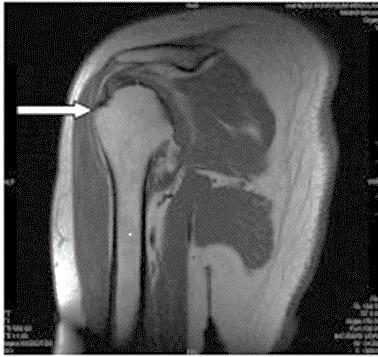
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
Obrazy DDR są tworzone w trakcie
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
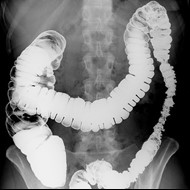
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
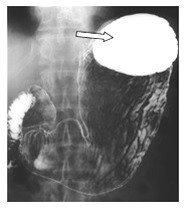
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
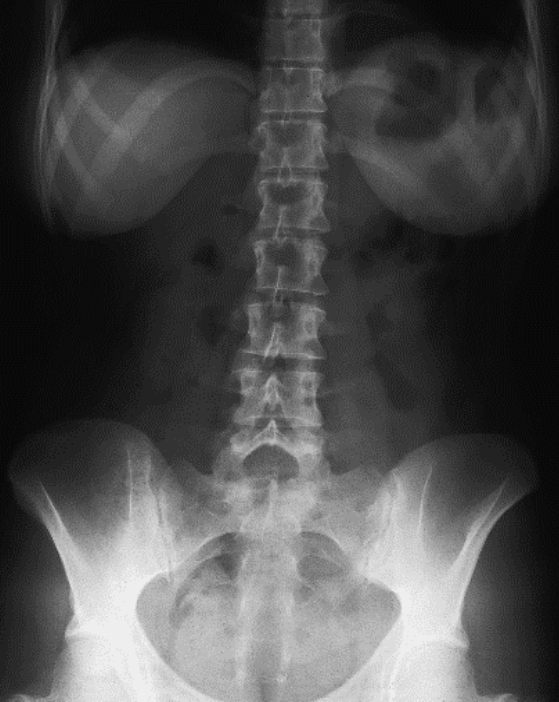
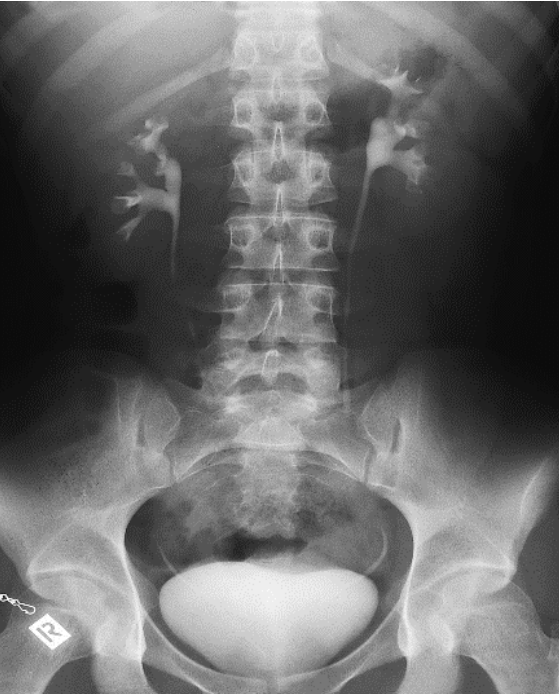
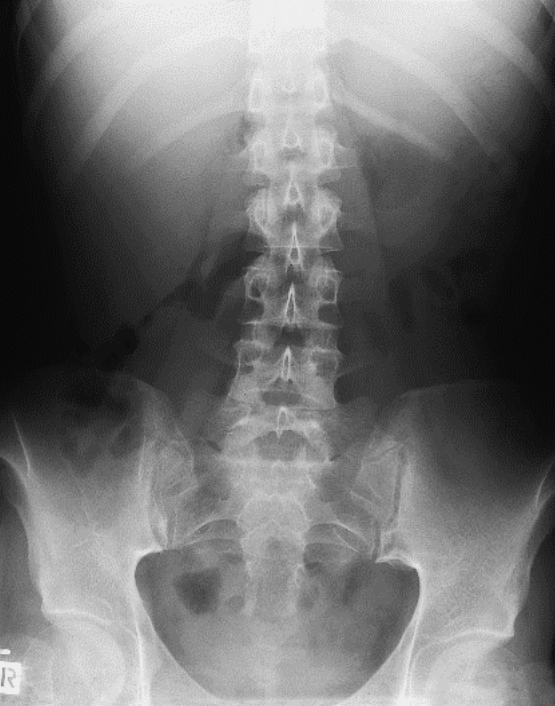
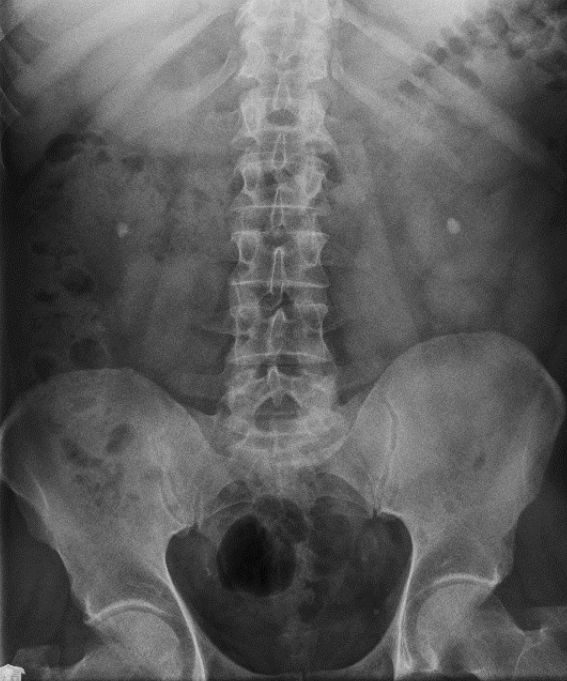
Na którym radiogramie uwidoczniona jest kamica nerkowa?
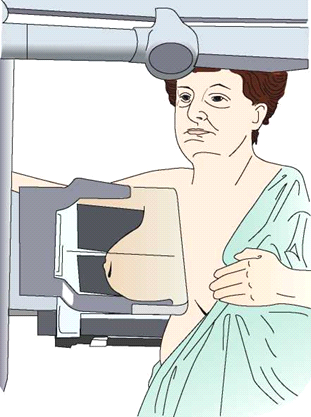
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
W której pozycji wykonuje się zdjęcie jamy brzusznej u pacjenta z podejrzeniem perforacji żołądka?
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
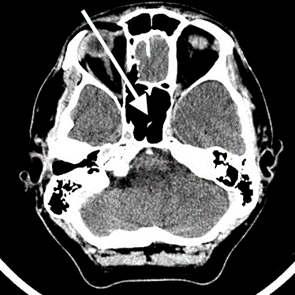
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Ligand stosuje się
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
„Ognisko zimne” w obrazie scyntygraficznym oznacza
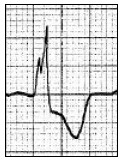
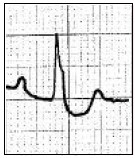
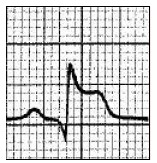
Który zapis EKG przedstawia falę Pardee'go?

W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Na obrazie uwidoczniono
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Który zestaw zdjęć narządów klatki piersiowej należy wykonać u pacjenta z podejrzeniem lewostronnego zapalenia płuc?