Pytanie 1
Który mięsień jest odpowiedzialny za unoszenie żuchwy?
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Który mięsień jest odpowiedzialny za unoszenie żuchwy?
Ruchy boczne żuchwy to
Na którym wyrostku znajduje się głowa żuchwy?
W której metodzie ustawiania zębów wzorniki zwarciowe należy ukształtować sferycznie?
Do analizy przestrzennej zmian w łukach zębowych służą modele
Celem zachowania stabilności uzupełnienia protetyczne wykonane ze stopów tytanu powinny być pogrubione o 30-50% ze względu na jego
Z którego materiału wykonywane są epitezy nosa i ucha?
Podstawowym celem wygrzewania pierścienia odlewniczego z zatopionym wzorcem protezy szkieletowej jest
Akrylowa szyna Webera jest stosowana do
Na którym rysunku przedstawiono najczęściej występującą odmianę powierzchni żującej zęba pierwszego trzonowego dolnego stałego?
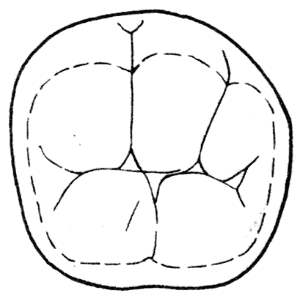
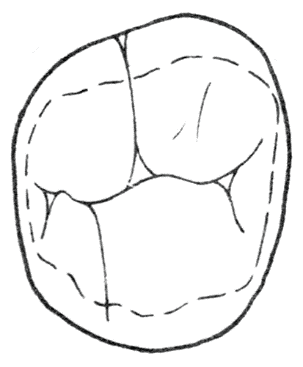
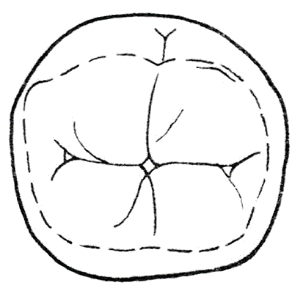
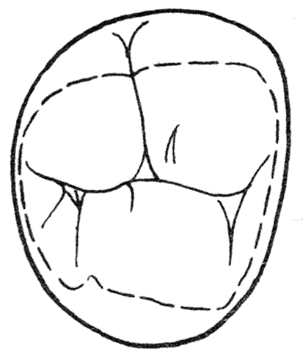
Za ruchy boczne żuchwy odpowiada głównie mięsień
Najwyższa biozgodność i całkowita odporność na korozję to cechy stosowanych w stomatologii stopów
Naprawa złamanej klamry w protezie szkieletowej, wykonana w najbardziej poprawny sposób, powinna polegać na
Po polimeryzacji termicznej protezy całkowitej, uzyskano porowatą (z mikropęcherzykami powietrza) strukturę akrylu. Jest to najczęściej wynikiem
Podczas powielenia modelu masę agarową należy stopić, a następnie schłodzić do temperatury w zakresie
Płytka Schwarza należy do aparatów
Drugi siekacz górny mleczny prawy według systemu Haderupa oznaczany jest jako
Mięśnie żwacze odpowiadają za
Wadą zgryzu charakteryzującą się tym, że rysy twarzy i stan śródustny mają postać przodozgryzu całkowitego, przy ujemnym teście czynnościowym, jest
W którym systemie wykonania koron protetycznych jest wykorzystywana technologia traconego wosku?
Wskaż system oznaczania zębów przedstawiony na schemacie.
W procesie wstępnego polerowania protez akrylowych, do złagodzenia rys powstałych podczas mechanicznej obróbki frezami, należy użyć
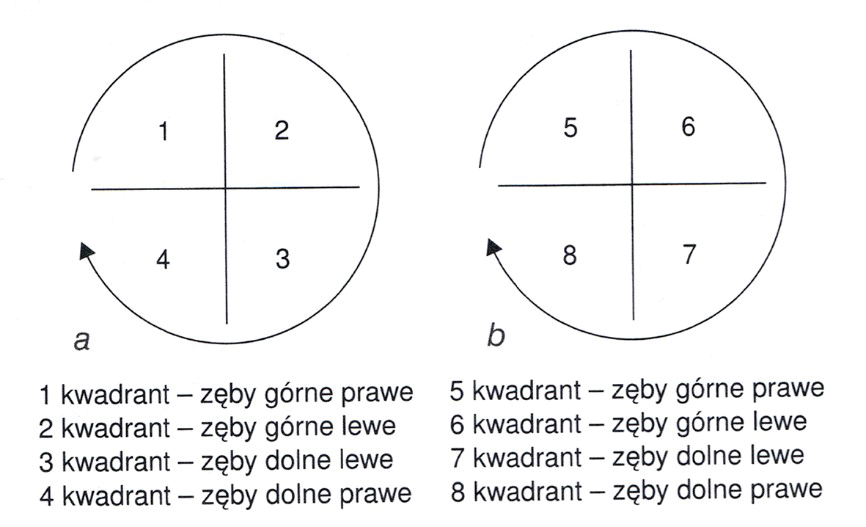
Na rysunku przedstawiono pierwszy przedtrzonowiec dolny. Strzałką zaznaczono
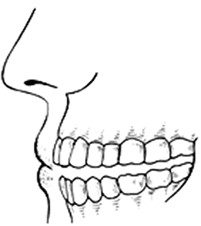
Podstawa modelu szczęki obcięta według szkoły amerykańskiej ma kształt
Prawidłowy wycisk czynnościowy żuchwy musi spełniać następujący warunek:
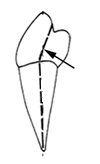
Jakie położenie żuchwy przedstawia rysunek?
Opracowanie górnego modelu gipsowego przez ścięcie zębów do wysokości szyjek oraz zdjęcie gipsu od strony przedsionkowej i grzbietu wyrostka jest niezbędne podczas wykonania protezy
Z czego wykonuje się indywidualne szyny ochronne?
W którym aparacie można połączyć metalowe pierścienie ze śrubą techniką lutowania?
Który typ ramienia klamry umieszcza się na głębokości 0,4 - 0,8 mm, na powierzchni retencyjnej?
Przyczyną powstania diastemy prawdziwej jest
Językową powierzchnię drugiego przedtrzonowca dolnego ilustruje rycina
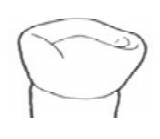
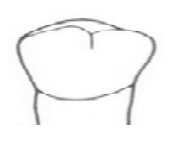
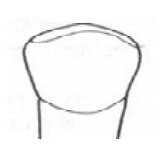
Który element należy zastosować w aparacie ortodontycznym w celu przesunięcia zęba wzdłuż wyrostka zębodołowego?
Gips artykulacyjny charakteryzuje się
Techniką tłoczenia ceramiki można wykonać
Wskazaniem do zastosowania szyny Webera u pacjentów z uzębieniem mlecznym lub mieszanym jest
Do rejestracji powierzchni okludalnych zębów górnych w systemach artykulacyjnych służy
Przedstawiony na ilustracji przyrząd służy do

Schemat której klasy okluzji, według klasyfikacji Angle’a, przedstawiony jest na ilustracji?
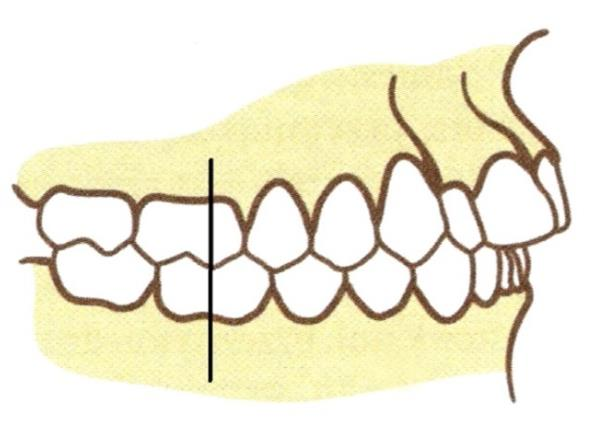
Bierny łuk wargowy w górnej płycie Schwarza służy