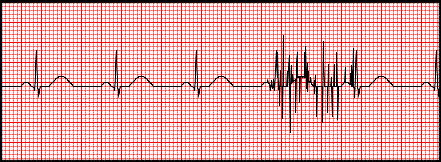
Prawidłowo powiązałeś przedstawiony zapis z silnym drżeniem mięśniowym. Tego typu artefakt na EKG ma dość charakterystyczny wygląd: podstawowy rytm zatokowy jest zwykle widoczny, załamki P, zespoły QRS i załamki T da się rozpoznać, ale na fragmentach zapisu pojawia się gęsty „szum” o wysokiej częstotliwości, jakby ktoś trząsł kartką z wykresem. Ten drobny, nieregularny zygzak nakłada się na linię izoelektryczną i częściowo na zespoły QRS. W praktyce klinicznej widzimy to np. u pacjentów z silnym niepokojem ruchowym, przy dreszczach gorączkowych, w chorobie Parkinsona, przy dużym napięciu mięśni z zimna albo gdy badany bardzo się spina i nie potrafi się rozluźnić. Moim zdaniem najłatwiej to rozpoznać właśnie po tym, że mimo „szumu” da się odczytać regularny rytm serca pod spodem. Dobre praktyki przy wykonywaniu EKG mówią wyraźnie, żeby przed zapisem zadbać o komfort cieplny pacjenta, wytłumaczyć mu konieczność leżenia nieruchomo i rozluźnienia mięśni, a w razie widocznych dreszczy odczekać, okryć kocem, czasem nawet podać leki przeciwgorączkowe, zanim zaczniemy rejestrację. Technik EKG powinien też umieć odróżnić artefakt mięśniowy od rzeczywistej arytmii – przy drżeniu mięśniowym odstępy RR są w miarę stałe, a morfologia QRS nie zmienia się, tylko jest „oblepiona” drobnymi zębami. W standardach opisowych zaleca się dopisanie w opisie: „zapis z artefaktem mięśniowym, utrudniającym ocenę odcinka ST” – bo to jest bardzo ważne, żeby lekarz nie nadinterpretował zmian, które są po prostu skutkiem napięcia mięśni, a nie patologii mięśnia sercowego.
Na takim zapisie EKG bardzo łatwo pomylić różne źródła zakłóceń, zwłaszcza kiedy patrzy się na to trochę „z doskoku”. Artefakty od stymulatora serca wyglądają zupełnie inaczej niż ten przedstawiony na obrazku. Są to wąskie, bardzo wysokie, pionowe kolce o dużej amplitudzie, pojawiające się w stałej relacji do zespołu QRS (stymulacja komór) lub załamka P (stymulacja przedsionków). Kolce są pojedyncze, regularne, nie tworzą gęstego „szumu”. Jeżeli na zapisie widzimy dziesiątki drobnych, chaotycznych ząbków, to nie jest to wzorzec pracy stymulatora, tylko typowy artefakt mięśniowy. Inny częsty trop to uszkodzone przewody. Przy uszkodzonym kablu, złym styku wtyku lub przerwaniu żyły przewodu najczęściej pojawiają się nagłe skoki linii, przerywany zapis, długie fragmenty z linią podstawową biegnącą niemal prosto, czasem z dużymi, nieregularnymi wychyleniami, które nie mają żadnego związku z rytmem serca. Często też artefakt dotyczy tylko jednego odprowadzenia. W pokazanym przykładzie rytm podstawowy jest dobrze zachowany, a zakłócenie jest bardzo drobne i gęste, co typowo wskazuje na aktywność mięśni, a nie na problem sprzętowy. Nieprawidłowe przyłożenie elektrody to kolejny klasyk. Powoduje raczej zniekształcenie morfologii zespołu QRS, odwrócenie załamków, nietypowe osie elektryczne albo różnice między odprowadzeniami, które nie pasują do anatomii. Może być też zwiększona ilość artefaktów ruchowych, ale zwykle mają one charakter wolniejszych, większych wychyleń, często związanych z ruchem całej kończyny lub klatki piersiowej. Typowy błąd myślowy polega na tym, że każde zakłócenie na zapisie przypisuje się od razu „kablowi” albo „źle przypiętej elektrodzie”. Tymczasem dobre praktyki w diagnostyce elektromedycznej wymagają, żeby najpierw ocenić wygląd artefaktu: czy jest drobny i gęsty (mięśnie), czy wysoki i pojedynczy (stymulator), czy może raczej przypomina skoki napięcia i przerwy w zapisie (sprzęt). Dopiero później szukamy przyczyny i poprawiamy warunki rejestracji. Rozróżnianie tych wzorców to podstawa rzetelnego wykonywania i interpretacji EKG.