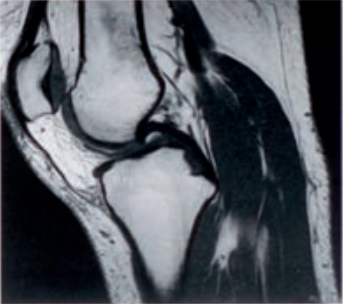
Na obrazie widzisz typowe badanie MR stawu kolanowego w sekwencji T1‑zależnej, w projekcji strzałkowej. Świadczy o tym kilka charakterystycznych cech: tkanka tłuszczowa (szpik kostny w nasadach kości, tkanka podskórna) jest bardzo jasna, jednorodna, natomiast płyn stawowy i chrząstka są relatywnie ciemne. W obrazach T1‑zależnych kontrast pomiędzy tłuszczem a innymi tkankami jest wyraźny, co ułatwia ocenę budowy anatomicznej: kształtu nasad kości, ciągłości więzadeł, struktur łąkotek, relacji mięśni i ścięgien. Moim zdaniem to jest właśnie główny powód, dla którego T1 traktuje się często jako obraz „anatomiczny” – bardzo czytelny do nauki i do planowania dalszej diagnostyki. W praktyce klinicznej sekwencje T1‑zależne stosuje się do oceny szpiku kostnego (np. nacieki nowotworowe, pourazowe ogniska krwotoczne), do wstępnej oceny zarysów łąkotek i więzadeł, a także po podaniu kontrastu gadolinowego, gdzie obszary patologicznego wzmocnienia wyróżniają się na tle jasnego tłuszczu. W standardowych protokołach MR stawu kolanowego (np. wg zaleceń ESSR – European Society of Musculoskeletal Radiology) zawsze znajdują się obrazy T1, właśnie ze względu na dobrą wizualizację anatomii i szpiku. Warto kojarzyć: TK i TK z kontrastem dają zupełnie inną teksturę obrazu (szarości kości, brak tak mocno świecącego tłuszczu), a w typowym T2 płyn jest bardzo jasny. Tutaj jest odwrotnie – płyn nie „świeci”, co jednoznacznie kieruje na MR, obraz T1‑zależny. Rozpoznanie typu sekwencji po wyglądzie tkanek to praktyczna umiejętność w pracowni diagnostyki obrazowej – pomaga od razu zorientować się, co dokładnie oglądamy i jakie informacje można z tego obrazu wyciągnąć.
Na przedstawionym obrazie stawu kolanowego łatwo się pomylić, jeśli nie kojarzy się typowych cech poszczególnych metod obrazowania. Wiele osób z przyzwyczajenia zakłada, że przekrojowe obrazy o wysokiej rozdzielczości to tomografia komputerowa, ale tutaj to myślenie prowadzi na manowce. W TK, zarówno bez kontrastu, jak i z kontrastem jodowym, obraz ma zupełnie inną charakterystykę: kość korowa jest bardzo jasna, wręcz biała, szpik kostny ma mniejszy kontrast względem otoczenia, a tłuszcz nie odcina się tak spektakularnie. Dodatkowo, w rutynowej TK stawu kolanowego nie uzyskujemy tak dobrej wizualizacji tkanek miękkich, więzadeł i łąkotek jak w MR, szczególnie w obrazach o wysokim kontraście tkanek miękkich. Podanie kontrastu w TK zmienia głównie uwidocznienie naczyń i struktur silnie unaczynionych lub zapalnych, ale nie sprawi, że tłuszcz stanie się dominująco jasny, a płyn stosunkowo ciemny. To jest typowy błąd myślowy: założenie, że „kontrast = lepszy obraz wszystkiego”. W rzeczywistości charakter obrazu w TK jest wciąż determinowany przez pochłanianie promieniowania rentgenowskiego, a nie przez właściwości magnetyczne protonów, jak w MR. Z kolei pomylenie sekwencji MR T1‑zależnej z T2‑zależną wynika najczęściej z niepewności, jak zachowuje się płyn. W T2 płyn stawowy i wysięki są bardzo jasne, wręcz świecą, co jest wykorzystywane do wykrywania obrzęku, wysięku, zmian zapalnych. W T1 jest odwrotnie: tłuszcz jest jasny, a płyn raczej ciemny lub pośredni. Jeśli na obrazie widzisz jasny szpik kostny i stosunkowo ciemną jamę stawową, to nie jest T2. W dobrze ułożonych protokołach MR stawu kolanowego zawsze łączy się obie sekwencje, ale trzeba umieć je odróżnić po samym wyglądzie tkanek. Z mojego doświadczenia, kluczowe jest patrzenie nie tylko na jedną strukturę, ale na cały „schemat” jasności: kości, tłuszcz podskórny, płyn, mięśnie. Jeżeli wszystko wygląda bardzo „miękko”, z wysokim kontrastem tkanek miękkich i bez typowej dla TK bardzo wyraźnej, białej kory kostnej, to prawie na pewno patrzysz na MR, a nie TK. Świadome rozróżnianie tych cech to podstawa poprawnej interpretacji badań w diagnostyce obrazowej narządu ruchu.