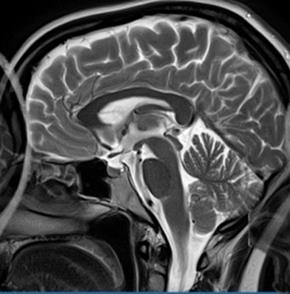
Prawidłowo powiązałeś artefakt z przekroczeniem pola widzenia (FOV) przez obrazowany obiekt. Na pokazanym obrazie MR mózgowia widać typowy przykład tzw. wrap-around albo aliasingu: struktury anatomiczne, które „nie mieszczą się” w zadanym polu widzenia, są składane z powrotem na przeciwległą krawędź obrazu. Dzieje się tak, bo system MR próbuje przypisać sygnał z obszaru poza FOV do najbliższej pozycji wynikającej z zakresu próbkowania w przestrzeni k‑przestrzeni. W praktyce wygląda to tak, że np. część tkanek z przodu lub z tyłu głowy pojawia się jakby „nad” mózgiem albo w innym nielogicznym miejscu przekroju. Z mojego doświadczenia, przy głowie ten artefakt widzi się dość często, gdy technik ustawi zbyt małe FOV w kierunku fazowym, bo chce poprawić rozdzielczość albo skrócić czas badania. Standardową dobrą praktyką jest tak dobrać FOV i kierunek kodowania fazy, żeby całe ciało pacjenta w danym przekroju znajdowało się wewnątrz pola widzenia, albo zastosować techniki antyaliasingowe (np. oversampling w kierunku fazowym, no phase wrap, sat bandy). W opisach MR radiolodzy zwracają uwagę, czy artefakt aliasingu nie maskuje istotnych struktur, zwłaszcza w okolicy czaszki, kręgosłupa szyjnego i kończyn. W codziennej pracy technika jest to też kwestia komfortu – jak FOV jest za małe, badanie często trzeba powtarzać, co wydłuża czas i irytuje pacjenta. Dlatego warto odruchowo sprawdzać, czy głowa, brzuch czy inny badany obszar naprawdę mieści się w polu widzenia w obu kierunkach kodowania.
Na tym typie obrazu MR mamy do czynienia z klasycznym artefaktem aliasingu, czyli tzw. wrap-around, który wynika z tego, że wymiary obiektu przekroczyły pole widzenia. Bardzo łatwo jest to pomylić z innymi przyczynami, zwłaszcza jeśli ktoś kojarzy artefakty głównie z kalibracją czy problemami ze sprzętem. W praktyce jednak błędny dobór cewki gradientowej w typowym klinicznym aparacie praktycznie nie występuje – gradienty są fabrycznie dobrane i zainstalowane na stałe, a użytkownik nie wybiera sobie cewki gradientowej do badania. Jeżeli coś jest „nie tak” z gradientami, to daje to zwykle dużo poważniejsze objawy (deformacje geometrii, całkowite zniekształcenia obrazu), a nie taki elegancki, powtarzalny wrap na brzegu FOV. Podobnie z nieprawidłową kalibracją aparatu: oczywiście zła kalibracja może powodować artefakty, ale mają one raczej charakter globalny – problemy z homogenicznością, błędne wzmocnienie, przesunięcia częstotliwości. Serwis wykonuje regularne testy QA/QC, fantomy, procedury producenta, więc tak poważna kalibracyjna usterka byłaby szybko wychwycona. Tutaj widać raczej, że obraz jest poprawny, kontrast tkanek prawidłowy, a problem dotyczy jedynie tego, że pewne części anatomii są „przeniesione” na przeciwległy brzeg obrazu. Trzecia intuicja, czyli obwinianie niejednorodności pola magnetycznego, też jest dosyć typowa. Niejednorodne pole B0 rzeczywiście daje artefakty, ale głównie w postaci zniekształceń geometrycznych, przesunięć częstotliwości, utraty sygnału, zwłaszcza w sekwencjach EPI czy w okolicach granic powietrze–tkanka. Nie generuje jednak obrazu, w którym fragment pacjenta nagle pojawia się jakby skopiowany po drugiej stronie kadru. Kluczowy błąd myślowy polega tu na tym, że szuka się skomplikowanego wyjaśnienia sprzętowego zamiast prostego: obiekt był większy niż ustawione FOV. W praktyce rozwiązaniem jest korekta parametrów akwizycji, a nie wzywanie serwisu czy podejrzewanie awarii magnesu. Dobrą praktyką jest zawsze kontrola FOV na podglądzie lokalizacyjnym i stosowanie funkcji no wrap, jeśli aparat ją oferuje.