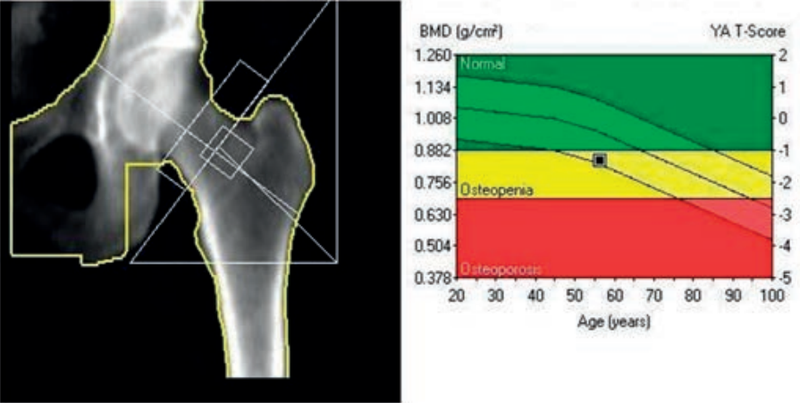
Prawidłowo wskazana odpowiedź to badanie densytometryczne. Na obrazie po lewej stronie widać projekcję bliższego końca kości udowej z nałożonymi polami pomiarowymi, a po prawej charakterystyczny wykres zależności BMD (Bone Mineral Density, gęstość mineralna kości) od wieku z zaznaczonym T-score i strefami: zieloną (norma), żółtą (osteopenia) i czerwoną (osteoporoza). To jest typowy ekran z badania DXA (dual-energy X-ray absorptiometry), czyli złotego standardu w diagnostyce osteoporozy według zaleceń WHO i większości towarzystw osteologicznych. W densytometrii wykorzystuje się promieniowanie rentgenowskie o dwóch różnych energiach, a oprogramowanie aparatu wylicza BMD w g/cm² oraz wskaźniki T-score i Z-score. Kluczowe miejsca pomiaru to kręgosłup lędźwiowy i bliższy koniec kości udowej, dokładnie tak jak na pokazanym obrazie. W praktyce klinicznej wynik densytometrii służy nie tylko do rozpoznania osteoporozy, ale też do oceny ryzyka złamań (np. FRAX), kwalifikacji do leczenia farmakologicznego i monitorowania skuteczności terapii. Z mojego doświadczenia ważne jest prawidłowe pozycjonowanie pacjenta i unikanie artefaktów, bo błędy ułożenia biodra czy obecność metalowych elementów potrafią istotnie zafałszować BMD. Dobrą praktyką jest porównywanie kolejnych badań na tym samym aparacie, w tej samej projekcji i z identycznym protokołem analizy, żeby trend gęstości mineralnej kości był wiarygodny. Warto też pamiętać, że densytometria nie bada „jakości” kości jako takiej, tylko ich gęstość, dlatego wynik zawsze interpretujemy razem z obrazem klinicznym, wywiadem o złamaniach i innymi czynnikami ryzyka.
Na przedstawionych obrazach widać typowy zapis z badania densytometrycznego DXA, a nie inne rodzaje badań wymienione w odpowiedziach. Dla wielu osób mylące bywa to, że jest to badanie obrazowe, ale nie przypomina klasycznego zdjęcia RTG czy USG, stąd pojawia się skojarzenie z innymi technikami. Test wysiłkowy kojarzy się głównie z kardiologią – pacjent idzie na bieżni lub jedzie na cykloergometrze, a jednocześnie rejestruje się zapis EKG, ciśnienie tętnicze, czasem saturację. Wyniki prezentowane są w postaci krzywych EKG, tabel wydolności wysiłkowej, zmian ST, a nie w formie obrazu kości udowej z polami pomiarowymi i wykresem gęstości mineralnej kości. Nie występuje tam parametr BMD ani T-score czy Z-score. Audiometria natomiast to badanie z zakresu diagnostyki narządu słuchu, typowo wykonywane w kabinie ciszy, z użyciem audiometru tonalnego lub słownego. Wynik przedstawia się jako audiogram – wykres progu słyszenia w dB HL w funkcji częstotliwości w Hz, osobno dla każdego ucha. Nie ma tam żadnego obrazowania kości, nie analizuje się struktury układu kostnego, tylko przewodnictwo powietrzne i kostne, ewentualnie rezerwy ślimakowej. Pomylenie audiometrii z densytometrią wynika zwykle z podobnego brzmienia nazw, ale merytorycznie to zupełnie inne dziedziny. Badanie dopplerowskie natomiast jest techniką ultrasonograficzną służącą do oceny przepływu krwi w naczyniach. Obraz zawiera przekroje naczyń, kolorowe mapy przepływu (Doppler kolorowy), widma prędkości (Doppler spektralny), a analizuje się parametry takie jak prędkość szczytowa, indeks oporu, kierunek przepływu. Nie występuje tam wykres BMD ani klasyfikacja na normę, osteopenię i osteoporozę. Typowym błędem jest myślenie na zasadzie: „skoro jest wykres i jakaś kolorowa skala, to może to być Doppler albo audiometria”. W diagnostyce obrazowej warto zawsze patrzeć na to, co jest obiektem badania: tutaj wyraźnie jest kość udowa, a opisywane parametry dotyczą gęstości mineralnej kości, co jednoznacznie wskazuje na densytometrię, a nie na badania czynnościowe serca, słuchu czy przepływu w naczyniach.